Преэклампсия роды на 34 неделе беременности
Содержание статьи
Преэклампсия (Гестоз) – почему это так важно, и какой риск данного осложнения беременности именно у вас?
Сразу хочу оговориться, что гестоз по сей день сохраняет за собой статус «болезни теорий». Несмотря на серьезные достижения в области изучения его патофизиологии, в научных кругах продолжаются споры об этиологии и патогенезе гестоза. Отсутствие единого взгляда на эту проблему порождает отсутствие общепризнанной классификации болезни и единой тактики коррекции данного патологического состояния.
Определение понятия
Гестоз — это осложнение беременности, при котором происходит расстройство функции жизненно важных органов, особенно сосудистой системы и кровотока. Под термином гестозы беременности понимаются все патологические состояние, которые возникают только во время беременности, приводят к осложнениям беременности и со стороны матери и со стороны плода, чаще всего прекращаются после беременности (лишь иногда переходят в экстрагенитальную патологию).
Гестоз — не самостоятельное заболевание — это клиническое проявление неспособности адаптационных механизмов материнского организма адекватно обеспечивать потребности развивающегося плода. Эта неспособность проявляется в различной степени выраженности перфузионно-дифузионной недостаточности в системе мать-плацента-плод.
Преэклампсия – это синдром полиорганной недостаточности, возникающий только при беременности. Данный синдром – это состояние, при котором у женщины после 20-ой недели беременности развивается стойкая гипертоническая болезнь, сочетающаяся с генерализованными отеками и выделением белка с мочой (протеинурией).
Преэклампсия – это состояние, которое встречается у беременных женщин. Оно характеризуется высоким уровнем артериального давления и наличием белка в моче. Кроме того, часто у больных с преэклампсией отмечаются отеки на ногах и руках. Обычно преэклампсия встречается во второй половине беременности, в конце второго или в третьем триместре, хотя может отмечаться и раньше.
Это лишь несколько найденных мною определений, которых существует великое множество.
Единая терминология заболевания отсутствует. В течение многих лет в нашей стране был принят термин «поздний токсикоз беременных», подчеркивающий проявление симптомов заболевания в поздние сроки гестации (во второй половине). За рубежом был распространен термин «токсемия беременных». В 1972 г. Комитетом по терминологии при Американском обществе акушеров-гинекологов вместо этого термина введено обозначение заболевания как «преэклампсия» и «эклампсия». Преэклампсия включает в себя все клинические проявления гестоза, предшествующие эклампсии. За рубежом используют и другие термины: EPH-gestosis (edema — отек, proteinuria — протеинурия, hypertension — гипертензия), «гипертензия, индуцированная беременностью», «гипертензия беременных». В 1985 г. в нашей стране был принят термин «ОПГ-гестоз», а с 1996 г. на пленуме межведомственного научного совета по акушерству и гинекологии РАМН, Российской ассоциации акушеров-гинекологов было решено использовать термин «гестоз».

Как бы не называлось это состояние, но почему же ему уделяется так много внимания?
Отёки у беременных встречаются очень часто, немного повышенное артериальное давление, измеренное у беременной отсидевшей очередь в женской консультации, да ещё и разволновавшейся при виде «строгого доктора» — тоже не редкость. Как результат, диагноз Гестоз и стационарное лечение, без которого в большинстве случаев вполне можно было бы и обойтись.
Но… Это данные Федеральной Службы Государственной Статистики: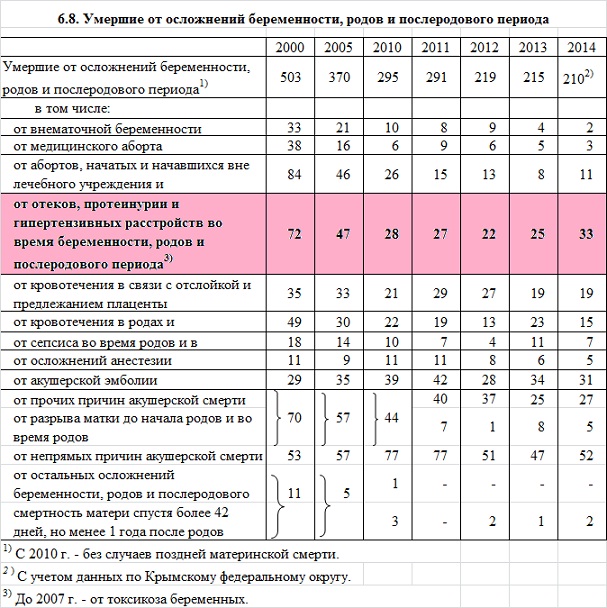
Если не брать во внимание непрямые причины, куда входит целый ряд экстрагенитальных патологий, то Гестоз входит в первую тройку причин материнской смертности, а в 2014 году даже вышел на первое место этой печальной статистики.
В развитых странах (Северная Америка, Европа, Австралия, Новая Зеландия и Япония) отмечалась следующая структура материнской смертности: кровотечения – 13,4%; гипертензивные расстройства (гестоз) – 16,1%; тромбоэмболия – 14,9%; аборты – 8,2%; эктопическая беременность — 4,9%; другие причины – 21,3%, сепсис – 2,1%; неклассифицированные случаи – 4,8%.
Коротко об очень сложном патогенезе

В плаценте развиваются морфологические изменения, обусловленные длительной ишемией: избыточное образование синцитиальных узлов, утолщение базальной мембраны трофобласта, гиперплазия цитотрофобласта, инфаркты. Возможна преждевременная отслойка плаценты. В спиральных артериях плацентарного ложа отсутствует физиологическая трансформация либо наблюдаются признаки атероза. В связи с поражением плаценты гестоз оказывает неблагоприятное влияние и на развитие плода. Дети часто рождаются недоношенными, с признаками гипоксии и внутриутробной гипотрофии. При эклампсии нередко случается внутриутробная смерть плода.
Как же понять, у кого из беременных всё обойдётся отёками и кратковременными подъёмами артериального давления, и таких будет подавляющее большинство, а кому потребуется повышенное внимание в связи с высоким риском развития преэклампсии, эклампсии и осложнений со стороны плода?
Предлагается довольно большое количество анализов для ранней диагностики преэклампсии, но я расскажу лишь о тех, которые уже одобрены на государственном уровне в развитых странах.
Национальная Служба Здравоохранения Англии в 2016 году начала финансирование двух новых тестов крови, помогающих исключить такое грозное осложнение беременности, как преэклампсия.
Преэклампсия – это прогрессирующее и потенциально опасное для жизни осложнение беременности, характеризующееся, в основном, гипертензией и протеинурией.
Эти тесты обнаруживают изменения в крови связанные с тем, что плацента не развивается должным образом.
NICE (Национальный Институт Здоровья и Клинического Совершенствования) оценил и одобрил испытание PlGF (плацентарного фактора роста) и соотношение sFlt – 1 / PlGF .
sFlt – 1 (растворимая fms- подобная тирозинкиназа 1) является антагонистом PLGF.
При преэклампсии, повышенный синтез sFlt-1 приводит к снижению уровня свободно
циркулирующего PlGF, что ассоциируется с дисфункцией эндотелиальных клеток.
Дисфункция эндотелиальных клеток реализуется в виде гипертензии, протеинурии и других проявлений преэклампсии
Было показано, что повышение уровня sFlt-1 определялось за 5–6 недель до появления клинических признаков преэклампсии, а снижение уровня PlGF у женщин с развившейся впоследствии преэклампсией обнаруживалось уже на 13-16-й неделе гестации.
На данный момент, их использование утверждается, как метод позволяющий исключить преэклампсию, но не диагностировать её. NICE заявил, что требуется больше доказательств, чтобы утвердить их, как метод диагностики.
«Врачи должны ясно объяснять пациентам, что результат будет действителен только в течение 7 — 14 дней, и что ни один тест окончательно не исключает вероятность развития преэклампсии для остальной части беременности».
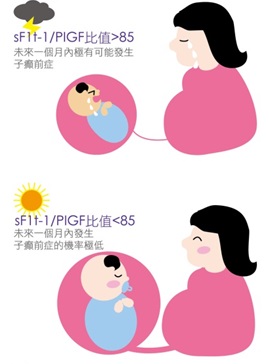
Соответствующие значения для комбинированного скрининга, включающего данные анамнеза, среднее артериальное давление, пульсационный индекс маточных артерий и PLGF составляют 99 % , 85 % и 46 % соответственно для сроков беременности <32, <37 и ≥37 недель.
С целью проведения данного исследования берут венозную кровь. К исследованию необходимо определённым образом подготовиться:
- · Исключить из рациона алкоголь в течение 24 часов до исследования.
- · Не принимать пищу в течение 8 часов до исследования, можно пить чистую негазированную воду
- · Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования (расслабиться и отдохнуть)
- · Не курить в течение 3 часов до исследования
Что означают результаты?

Кроме того, The Fetal Medicine Foundation разработал специальный калькулятор, позволяющий рассчитать риск развития Преэклампсии на основании многих параметров, включающих данные анамнеза, возраст, рост, вес, срок беременности, данные допплерометрии маточных артерий и такие биохимические маркёры, как PLGF, PAPP-A и SFLT. Ознакомиться и воспользоваться калькулятором риска преэклампсии можно по этой ссылке.
Очень подробно о патогенезе и новых лабораторных маркерах гестоза можно прочитать в статье Генерального директора нашей клиники Игоря Ивановича Гузова.
Боле простым и понятным языком, с картинками и юмором но о серьёзном и важном читайте в статье Геворковой Елены Валерьевны «Гестоз — ты кто?»
Вот, пожалуй, и всё, что я хотел рассказать о таком серьёзном осложнении беременности, как Преэклампсия и о возможностях своевременного формирования группы высокого риска по данному заболеванию. Будьте здоровы и помните: предупреждён, значит вооружён!
Источник
Акушер-гинеколог рассказал об опасностях преэклампсии для беременных

Преэклампсия — крайне тяжелое осложнение, угрожающее жизни и здоровью матери и ребенка, которое развивается во второй половине беременности. Кандидат медицинских наук, акушер-гинеколог Медицинского женского центра Петрейков Евгений Рафаилович рассказал Федеральному агентству новостей о симптомах и опасностях, которые кроет в себе патология.
Запланированная беременность — счастливейшее время в жизни каждой женщины. Тест с двумя полосками, первые УЗИ и прогнозы относительно пола будущего малыша, планирование детской и чтение форумов для будущих мам — все эти приятные мелочи остаются в памяти навсегда. Но случается так, что радостное ожидание малыша омрачается плохим самочувствием. И если ранний токсикоз, как правило, проходит сам по себе и не представляет особой угрозы для здоровья мамы и крохи, то его появление на поздних сроках чревато серьезными последствиями для роженицы и плода.
Что такое преэклампсия беременных? Симптомы и диагностика
Евгений Рафаилович Петрейков рассказывает, что преэклампсия является едва ли не самым тяжелым осложнением беременности. Ранее недуг также было принято называть гестозом или нефропатией беременных. Несмотря на то, что сейчас эти названия отошли на задний план и в международной классификации Всемирной организации здравоохранения принято употреблять именно термин «преэклампсия», понятие «гестоз» остается достаточно широко употребимым, особенно среди пациенток.
Поздний токсикоз беременности, который, в отличие от раннего, может не проявлять себя такими классическими признаками, как тошнота, рвота и отвращение к запахам, возникает, как правило, после 24-й недели беременности. Также различают позднюю преэклампсию, которая обнаруживает себя на 34-35-й неделях беременности.
Говоря об основных симптомах гестоза, Евгений Рафаилович поясняет:
«Есть такое понятие, как «триада Цангемейстера», которое представляет собой сочетание трех признаков, по которым врач может заподозрить развитие патологии у беременной: потеря белка в крови и, наоборот, его появление в моче, повышение артериального давления и отеки частей тела. Ведущих симптомов два: давление и появление белка в моче (протеинурия). Степени преэклампсии зависят от этих двух симптомов в основном. Третий симптом немного второстепенный — это отеки беременности».
Соответственно, основными методами первичной диагностики являются анализ мочи и крови, а также измерение артериального давления. Именно эти признаки должны наталкивать врача на мысль о том, что у пациентки начинает развиваться гестоз.
Заболевание имеет три стадии:
- Легкая преэклампсия. Характеризуется повышением систолического давления до 150, а диастолического — до 90 единиц. Показатели белка в моче при этом не превышают 0,3 г. Беременная может чувствовать слабость и апатию, страдать нарушениями сна и отеками конечностей.
- Умеренная эклампсия сопровождается показателями артериального давления от 150 до 170/100-110 мм рт. ст. Уровень белка в моче возрастает до 5 г. Пациентка мучается от головных болей, появляются тошнота и рвота, усиливаются отеки.
- Тяжелая степень преэклампсии является ургентным, или, иначе говоря, угрожающим жизни, состоянием. На этой стадии заболевания цифры на тонометре превышают 170/100-110 мм рт. ст. Будущая мама чувствует себя все хуже, головные боли, тошнота и отеки нарастают, к симптомам добавляются мелькание мушек перед глазами и боли в эпигастральной области.
Евгений Петрейков особо отмечает:
«Сами степени весьма условны. Сегодня она первой степени, то есть легкая, а завтра ни с того ни с сего вдруг становится очень тяжелой. И даже возможны фатальные случаи, когда на фоне условно полного здоровья вдруг возникает тяжелейшая преэклампсия».
Именно поэтому так важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить развитие патологического процесса. Едва заметив тревожные отклонения и заподозрив преэклампсию, неважно какой степени, врач незамедлительно начнет принимать необходимые меры, чтобы избежать эклампсии — острого состояния, которое может приводить к судорожным припадкам и даже коме.
Особняком стоит такая форма преэклампсии, как ХЕЛП-синдром. Название этого осложнения беременности происходит от английской аббревиатуры HELLP и включает в себя следующие понятия: кровотечение, подъем печеночных ферментов, снижение тромбоцитов, на фоне чего может усилиться кровотечение. Несмотря на то, что медицина сегодня находится на высоком уровне, а квалификация врачей позволяет браться за самые тяжелые случаи, летальные исходы при развитии данного патологического процесса до сих пор не так уж и редки.

Причины возникновения преэклампсии и методы ее лечения
Евгений Рафаилович объясняет, что не совсем правильно задать вопрос о том, как лечат преэклампсию, не разобравшись в механизмах ее возникновения. Выбор тактики лечения зависит и от степени гестоза, и от патогенеза, то есть, простыми словами, общих принципов течения и исхода недуга.
Доктор Петрейков:
«Все зависит от степени и от фона, на котором возникла патология. Этиология, то есть условия ее возникновения доподлинно не известны. Существует 20 различных теорий причин развития преэклампсии, и все они не входят в стройную систему наших знаний. В основном это, конечно, иммунные и аутоиммунные механизмы. Иммунные, понятно, связаны с иммунитетом, который страдает во время беременности. Аутоиммунные обусловлены тем, что иммунитет, грубо говоря, идет не в ту сторону и организм сам себя начинает поедать».
На сегодняшний день медицинская наука не находит точного ответа на вопрос, что же ставить во главу угла: то ли спазм очень мелких сосудов — капилляров, артериол и венул, то ли первичные повреждения внутренних стенок сосудов.
Евгений Петрейков рассказывает, что если мы будем рассматривать сосуды при преэклампсии в микроскоп, то увидим признаки повреждения внутренней выстилки стенок сосудов. При повреждении сосудов и спазме возникает нарушение фильтрации мочи в почках, белок выходит вместе с мочой, потому что, будем так говорить, нет фильтра, который мог бы этот процесс сдержать. При этом содержание белка в крови падает, и происходит вынужденный спазм сосудов, направленный на то, чтобы держать давление. В этом случае сразу же появляются отеки беременных, связанные с падением онкотического давления, спазмированием и высвобождением жидкой части крови. Так выглядит механизм возникновения отеков.
Впрочем, Евгений Рафаилович поясняет, что для акушера-гинеколога, который видит развитие патологического процесса, даже не столь важно, что первично. Врачу необходимо действовать незамедлительно. Женщину в обязательном порядке госпитализируют и продолжают наблюдение в условиях стационара, при этом медицинское учреждение должно быть оснащено всем необходимым для родовспоможения.
Преэклампсия редко поддается какому-либо лечению, но медики могут попытаться лечить пациентку, если недуг находится на легкой стадии. Беременной назначают прием спазмолитиков, противосудорожных средств, препаратов для снижения давления, а также инфузионную терапию лекарственными растворами для коррекции развития патологических процессов.
Внимание! Стандарты ВОЗ допускают наблюдение за состоянием беременной женщины, страдающей от преэклампсии, в течение 48 часов. Если за это время не наступает видимых улучшений, принимается решение о немедленном родоразрешении вне зависимости от срока и степени физического развития плода! Причем эти улучшения должны носить объективный, а не субъективный характер.
Евгений Петрейков:
«Женщина может с нами говорить и улыбаться, но если анализы и гемостаз показывают, что вот-вот начнутся фатальные изменения, которые трудно или невозможно будет потом исправить, то мы должны прекратить беременность любым доступным путем. Самое главное лечение преэклампсии — это роды. Раз это иммунное или аутоиммунное заболевание, то эту цепочку нужно прервать, а прерывается она родами».
К сожалению, заранее сказать наверняка, придется ли женщине столкнуться с гестозом во второй половине срока, практически невозможно, однако некоторые клиники сейчас предлагают пройти дополнительное обследование в рамках I скрининга беременности, которое позволяет рассчитать риски развития недуга на основании данных ультразвукового исследования, результатов анализов мочи и крови и измерения артериального давления.

Чем опасна преэклампсия?
В первую очередь наш эксперт призывает говорить о возможных последствиях гестоза для женщины, а не для плода, поскольку последствия для ребенка идут от матери.
Как мы уже выяснили, при тяжелой форме преэклампсии давление повышается свыше 170/100-110 мм рт. ст., что может закончиться весьма плачевно. Среди наиболее частых осложнений Евгений Рафаилович называет отслойку сетчатки глаза, кровоизлияние в мозг или ишемический инсульт, отек мозга, различные полиорганные нарушения. Кроме того, может произойти отслойка плаценты и, как следствие, сильное кровотечение, создающее угрозу жизни.
Что же касается ребенка, нужно понимать, что он тоже страдает, поскольку от спазма сосудов происходит нарушение питания плода, возникает плацентарная недостаточность, которая влечет за собой хроническую или острую гипоксию, то есть нарушение кислородного снабжения. Мелкие сосуды плаценты недостаточно питают плод, поэтому происходит асимметричная задержка его физического развития. Это означает, что, например, длина его тела соответствует норме, а вес слишком низкий.
При тяжелой форме преэклампсии, особенно в фатальных случаях, необходимо незамедлительно извлекать ребенка, независимо от срока беременности. Ранняя преэклампсия развивается после 24 недель беременности. Плод на этом сроке весит порядка 700 г и в наше время считается жизнеспособным, ведь сейчас неонатологи выхаживают малышей весом от 520–540 г. Глубоко не доношенные новорожденные с экстремально низкой массой тела имеют свои весьма серьезные проблемы, но в случае с преэклампсией преждевременные роды являются единственным возможным выходом ради спасения жизни матери и ребенка.

К сожалению, специфической профилактики преэклампсии не существует. Однако здоровый образ жизни, рациональное питание, умеренные физические нагрузки, отказ от алкоголя и курения еще на этапе планирования будут только на пользу и помогут организму будущей мамы справиться с возросшей нагрузкой.
Источник