33 неделя беременности плод низко
Содержание статьи
33 недели, головка низко.
Прям по словам врача-очень низко. У кого такое же было:как это коррелировало с родами? Таки начались раньше или в срок?
Тема закрыта Тема скрыта Пожаловаться
ОтписатьсяПодписаться
Комментарии
15
С седьмого месяца голова была очень низко, врач каждый раз спрашивала удобно ли мне сидеть, не мешает ли. Но я ничего особенного не чувствовала. Родила в 39 недель и 3 дня, очень быстро, даже палату рассмотреть не успела.
Nelke26 марта 2018, 10:06
У меня в 31 неделю было, еще и шейка короткая была. Когла ребенок опустился низко-поставили пессарий. Я вообще большую часть беременности провела в больнице. После установки пессария 5 недель на сохранении, гинепрал в капельницах, постельный режим. Родила в 39 недель. Думаю, то что ребенок нищко-не очень страшно, просто надо поберечься. Еще вопрос, в каком состоянии шейка, есть ли тонус.
Nelke26 марта 2018, 10:07
А, еще бандаж говорили одевать, каждый раз, когда встаю. Одевать лежа и потом вставать.
В 36 недель-головка низко,живот опустился-родишь «прям щаз»и беги собирай сумку в РД…Ага,еще месяц проходили и родился всего на 4 дня раньше ПДР)))Но ни тонуса,ни проблем с шейкой не было.Бандаж носила,с ним было легче,тк сын родился на почти 5 кг и живот реально был огромный.Удачи!
Мышка26 марта 2018, 10:32
С 29 недели дочь лежала очень низко, почти каждый прием по скорой отправляли рожать. Родила В 36 недель, воды ночью отошли. Рожала путем кс, первые роды кс были.
Мышка26 марта 2018, 10:32
С 29 недели дочь лежала очень низко, почти каждый прием по скорой отправляли рожать. Родила В 36 недель, воды ночью отошли. Рожала путем кс, первые роды кс были.
Был гипертонус, истончение шва после первого кс и открытая в палец шейка, все это с 29-30 недели. Дома не сидела, постельный режим не соблюдала, прбереглась бы наверное в срок родила, но с наличием старшего без помощи возможности валяться не было.
У меня средний сын был очегь низко, врач спрашивала, не мешает ли мне его голова сидеть. Родила ровно в день ПДР, роды были стремительные.
Shnitke, 3 ребенка26 марта 2018, 10:47
С 29 недели и шейка короткая была и головка низко, но родила на 39. Хотя врачи говорили каждую неделю: «вам бы хотя бы до 36 протянуть!», ага, да. Родила на 39 и то, после хождений, стираний тряпочек, мужетерапий и кучи остальных народных советов.
Viva, 2 ребенка26 марта 2018, 12:14
У меня в 35-36 нед была головка низко, раскрытие 2 пальца, длина шейки 1,5 см и пробка отошла впридачу) родила на 42ой неделе))
Татьяна ), 1 ребенок26 марта 2018, 12:21
С 35й низко, в 38 пессарий сняли. Голова ещё ниже + 2си раскрытие. Родила в 40,3. Хоть и ходила после 38й много
Кати26 марта 2018, 12:26
Я родила в 33, головка была низко с 27 недель,но не хочу вас пугать,у всех по-разному.
Kisslaya26 марта 2018, 13:58
у меня всю беременность головка в низу — никаких замечаний от врачей не было, кроме того, что я могу это чувствовать… ну я периодически и чувствую…
Алика26 марта 2018, 18:23
На 27 неделе опустилась малышка очень низко, открытие и пролабирование плодного пузыря. К счастью пузырь сам спрятался и кое как поставили писсарий. Было тяжело, до 30 недель в стационарах, потом дома, береглась. В 37 сняли писсарий и в родовую. Но у меня был очень плотный пузырь, на нем все и держалось. Я очень хотела доносить до 37 недель и рожать в местном роддоме ( меня туда брали с 37 недель только)
Удачи вам, берегите себя, настраивайтесь на хорошее.
.27 марта 2018, 11:02
У меня на УЗИ в 22 недели, сказали низкое головное предлежание , по сей день ношу бандаж и стала замечать , что живот поднимается , немного но все же… поэтому можно проконсультироваться с врачем , и если все хорошо, то купить бандаж…
Татьяна Майкова29 марта 2018, 12:53
Здравствуйте, именно на этом сроке и сообщили, что головка низко, угроза преждевременных родов, положили на сохранение, полежала 10 дней. Ставили капельницы. Родила в день пдр, всё хорошо)
Источник
Низкая плацента при беременности: чем опасна и как рожать?
Оглавление
- Что такое низкая плацента?
- Причины низкой плаценты при беременности
- Симптомы низкого предлежания плаценты при беременности
- Чем грозит низкое плацентарное расположение?
- Лечение низкой плаценты при беременности
Сделайте первый шаг
запишитесь на прием к врачу!
Плацента — уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
Нижнее предлежание — самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Сделайте первый шаг
запишитесь на прием к врачу!
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, оргазм, чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии — головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Сделайте первый шаг
запишитесь на прием к врачу!
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо — включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Сделайте первый шаг
запишитесь на прием к врачу!
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда — в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа — с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры — препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты — используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек — курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Источник
33 неделя беременности
Когда до родов остаётся всё меньше времени, будущие мамы начинают испытывать и радостное волнение, и тревогу. Столько времени они претерпевали различные трудности, вынашивая под сердцем своего малыша. После родов к нему уже можно будет прикоснуться, услышать его голос. Немудрено, что это ожидание становится даже изнурительным и сопровождается переживаниями.
33 неделя беременности — сколько месяцев?
Когда начинаешь считать точное количество месяцев, не так уж и сложно запутаться в подсчётах. Если высчитывать срок беременности так, как это делают акушеры и гинекологи, то надо помнить о том, что 4 недели соответствуют 1 месяцу. Соответственно, 33 акушерская неделя беременности — это 8 месяцев и 1 неделя.
33 неделя беременности — что происходит с малышом и его мамой?
Несомненно, чем ближе к родам, тем сильнее меняется как сама женщина, так и её ребёночек. Малыш готовится к встрече с новым для него миром, все системы его организма почти совершенны, а будущая мама уже может признаться, что она подустала. К тому же беременную могут одолевать самые разные переживания и страхи, что вполне нормально для третьего триместра, ведь гормональные скачки в этот период снова напоминают о себе.
Малыш на 33 неделе беременности
Развитие плода на 33 неделе беременности ещё не достигло необходимого уровня, поскольку некоторые системы ещё продолжают совершенствовать свои свойства и функции. В головном мозге развиваются подкорковые и корковые центры, возрастает количество нейронных связей за счёт увеличения количества нервных волокон. Пищеварительная система уже готова перерабатывать молоко, которое получит малыш сразу после рождения, но совершенствоваться она будет ещё долго. Сердечно-сосудистая система тоже активно развивается. Тонус сосудов и толщина их стенок уже значительно больше, чем на начальных этапах развития крохи. Дыхательная система, если вдруг малыш родится после 33 недели, будет готова осуществлять свою функцию уже самостоятельно. Подкожно-жировая клетчатка продолжает накапливаться, что позволит маленькому организму полноценно осуществлять функцию терморегуляции. Плод на 33 неделе беременности уже намного сильнее, ведь его опорно-двигательный аппарат растёт и укрепляется: кости становятся прочнее, а мышечная масса увеличивается в объёме.
Стоит отметить, что кости черепа малыша должны сохранять свою подвижность до самого рождения, чтобы прохождение через родовые пути было комфортным для него. Это обеспечивается тем, что косточки не срастаются между собой и во время родового процесса могут немного смещаться и накладываться друг на друга. Затвердевание межкостных швов произойдёт через некоторое время после родов.
Ребёнок на 33 неделе беременности уже улыбается, но эта улыбка ещё не осознанная, как и рефлексы, которые у него уже появились в процессе развития.
На этой неделе плод уже должен занять положение, из которого он будет рождаться. В норме это головное предлежание. Может быть и такое, что кроха находиться сейчас в тазовом предлежании. Чтобы это исправить, нужно выполнять специальные упражнения, так что поторопитесь обсудить эту тему со своим гинекологом.
Вес ребёнка на 33 неделе беременности достигает 2000 г, однако в силу того, что у каждого малыша развитие индивидуально, прирост массы тела может быть меньше или больше. Длина тела плода равна 43-44 см, а ЧСС по-прежнему находится в диапазоне от 120 до 160 ударов в минуту.
33 неделя
Ваш ребенок размером с ананас
33 неделя беременности двойней
Беременность двойней отличается от одноплодной беременности. Вес малышей меньше, чем у того плода, который развивается без соседей. На 33 неделе их вес равен 1900 г, а длина тела может достигать 43 см.
Отличие многоплодной беременности от одноплодной ещё и в том, что в большинстве своём мамы рожают малышей раньше 40 недель. Вполне возможно, что роды могут начаться и на этой неделе, правда в таком случае они вызваны какими-то негативными факторами. В таком случае, скорее всего, будет проведено кесарево сечение. Если малыши появятся на свет сейчас, какое-то время они будут находиться под наблюдением врачей, поскольку пока что их развитие не достигло необходимого уровня.
Изменения в организме будущей мамы
На 33 неделе беременности своё самочувствие беременная вряд ли опишет как отличное. Увеличившийся живот обеспечивает высокую нагрузку на кости и мышцы спины и ног. Матка стесняет органы, которые располагаются снизу, сбоку и сверху, что сказывается на их деятельности. Да и психологическое состояние в третьем триместре нельзя назвать стабильным. Переживания за предстоящие роды и за здоровье малыша во многом обусловлены повышенным количеством гормонов в крови будущей мамы.
Живот на 33 неделе беременности
Куда, казалось бы, ему расти? Но животик продолжает увеличиваться в размерах, потому что и малыш всё ещё набирает массу. Пока что живот ощутимо подпирает рёбра, что может приносить неприятные ощущения беременной, но совсем скоро он опустится. Это связано с тем, что малыш занимает положение вниз головкой, и через какое-то время матка с плодным пузырём немного опускается. Так что вскоре рёбра будут испытывать меньше давления, да и дышать будет намного легче.
Тянет низ живота на 33 неделе беременности
Если время от времени живот «каменеет» или же тянет низ живота, не забывайте, что так могут проявлять себя тренировочные схватки, посредством которых матка подготавливается к родам. Они не должны быть болезненными, а также нужно следить за их периодичностью. Если же время между этими схватками понемногу сокращается, появляются водянистые выделения, либо же всё это сопровождается болью, можно предположить начало родовой деятельности. В таком случае не паникуйте, берите подготовленные вещи (Вы ведь уже собрали необходимые вещи в роддом?) и вызывайте скорую помощь.
Выделения на 33 неделе беременности
К концу беременности особенно важно следить за характером выделений, так как любое их изменение может говорить о каких-то процессах в организме женщины. В некоторых случаях необходимо предпринимать срочные меры.
Так, нормальными считаются выделения, которые не имеют запаха и не отличаются каким-либо цветом. При этом по консистенции они должны быть однородными. Что должно насторожить беременную?
- Белые творожистые выделения, сопровождающиеся зудом. Так может проявляться кандидоз (молочница), который необходимо пролечить до рождения малыша.
- Зелёные выделения, имеющие неприятный запах. Они говорят о наличии в организме воспалительного процесса. Его также необходимо выявить и вылечить, чтобы заболевание не сказалось на здоровье ребёнка и самой беременной.
- Кровь в выделениях. Порой кровь появляется на прокладке, если есть трещины в слизистой оболочке кишечника или геморрой. Но если появляются кровянистые выделения непосредственно из влагалища, то стоит вызвать скорую помощь, ведь кровь может выделяться при отслойке плаценты. При её предлежании это даже более вероятное явление.
- Водянистые выделения. Если их не очень много, можно говорить о подтекании вод. В том случае, когда их количество достаточно велико, стоит предположить начало родовой деятельности. И если в первом случае женщине нужно обратиться в женскую консультацию, где ей могут выдать направление в стационар, то во втором случае медлить не стоит — при излитии вод нужно сразу отправляться в роддом.
- Слизистые выделения. Если их количество можно измерить одной столовой ложкой, то это может быть слизистая пробка. Её отхождение также свидетельствует о начале родов.
Шевеления на 33 неделе беременности
Несмотря на то, что малышу становится тесно, он продолжает активно шевелиться и двигаться в материнской утробе. Любое его движение сейчас заметно снаружи. Беременной по-прежнему стоит следить за активностью своего крохи, чтобы её изменения не остались незамеченными. Когда малыш перестаёт двигаться либо же его шевеления становятся слишком активными, обязательно нужно пройти ряд обследований, чтобы выявить возникшую проблему.
Роды на 33 неделе беременности
Рождение малыша до 37 недели включительно считается преждевременным. Обусловлено это тем, что не все системы его организма сформированы в полной мере. И всё же появление ребёнка на свет на таком сроке уже не считается критичным. Да, его масса тела говорит о том, что он недоношенный, а его организм мог бы ещё какое-то время развиваться в материнской утробе. Однако можно с уверенностью сказать, что такие малыши с большей вероятностью выживут, находясь некоторое время под наблюдением врачей.
Кесарево на 33 неделе беременности
Кесарево сечение на таком сроке обычно проводится экстренно. Чаще всего показанием к данной операции является развивающийся гестоз. Данное состояние опасно для жизни мамы и малыша, однако почему-то многие беременные считают, что их задача — выносить ребёнка до 40 недели, несмотря ни на что. А вот врачи говорят, что выходить недоношенного малыша проще, чем спасать жизни обоих, особенно когда гестоз развился до последней степени тяжести. Поэтому, если у вас есть сомнения в том, соглашаться ли на кесарево сечение по показаниям или же нет, лучше дайте своё согласие. Ваша жизнь и жизнь вашего ребёночка зависят от принятого вами решения.
УЗИ на 33 неделе беременности
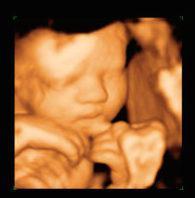
Третье ультразвуковое исследование должно проводиться с 30 по 34 неделю беременности. Если вы ещё не были на УЗИ, то вы можете сделать это на 33 неделе. Определяя размеры малыша, узист оценивает те же показатели, что и на втором исследовании. Используя полученные результаты, врач выставляет соответствие развития плода сроку беременности. В том случае, если в прошлый раз определить пол крохи не удалось, то теперь врач уже точно скажет вам, мальчик у вас или же девочка. Особое внимание нужно уделить количеству вод и положению плода и плаценты в матке. Также важным показателем является степень зрелости плаценты. В том случае, если будет замечено преждевременное её старение, врачи предпринимают необходимые меры для того, чтобы не произошла задержка внутриутробного развития плода. Помимо этого нужно посмотреть, в каком состоянии находится шейка матки, чтобы исключить её укорочение и размягчение.
Фото УЗИ на 33 неделе беременности
 Необходимые исследования и анализы
Необходимые исследования и анализы
Как и всегда, перед посещением женской консультации нужно сдавать назначенные анализы. Каждые 2 недели беременная сдаёт общий анализ мочи, а при необходимости — ещё и анализ крови. Когда врач замечает симптомы, которые надо подтвердить другими анализами, она их назначает дополнительно. Также на 30 неделе беременности женщине должны были провести кардиотокографию плода, которая показывает качество деятельности сердечно-сосудистой системы малыша. Если какие-то показатели были не в норме, либо же данное обследование по определённым причинам не было проведено, нужно сделать КТГ на 33 неделе беременности.
Обследуя женщину, врач обязательно проверит прибавки в весе и артериальное давление. При повышении обоих показателей, а также при наличии белка в моче можно делать вывод о начале гестоза. В таком случае необходимо осмотреть женщину на предмет отёков. Помимо этого гинеколог с помощью стетоскопа слушает сердцебиение малыша и выполняет замеры окружности живота и высоты стояния дна матки. Если же врач выявит определённые патологические симптомы либо же на это укажут результаты анализов и исследований, то беременной выпишут направление в стационар.
Возможные проблемы
К ставшим уже привычными проблемами относятся различные болезненные ощущения в разных частях тела. Они по большей части пройдут после родов, поскольку уйдёт нагрузка в виде живота, и уменьшится давление матки на расположенные рядом органы. Вы уже знаете, как бороться с запорами, как проводить профилактику варикоза и отёков, каким образом справиться с изжогой. Поэтому рассмотрим более серьёзные проблемы, с которыми вы можете столкнуться в силу определённых обстоятельств.
- Гестоз. Данное состояние может возникать в третьем триместре беременности и характеризуется определёнными симптомами. Это повышенное давление, отёки и белок в моче. Тошнота на 33 неделе беременности, а также головокружение и слабость как раз могут быть следствием повышенного давления. Отёки можно определить визуально, а ещё их наличие проверяют с помощью пальцевого надавливания (если появилась ямочка, и какое-то время она держится, значит, есть отёк). Об отёках также говорят избыточные прибавки веса. В таком случае обычно врачи рекомендуют беременной скорректировать своё питание, контролировать количество выпиваемой жидкости и снизить количество соли. Если же отёки не проходят, а только усиливаются, белок в моче выявлен и на последующих анализах, а также повышается или сохраняется высокое артериальное давление, необходима срочная госпитализация. Порой гестоз может развиться настолько, что единственным способом избавиться от него и сохранить жизнь мамы и ребёнка будет экстренное родоразрешение (кесарево сечение).
- Маловодие на 33 неделе беременности. Причин для возникновения данного явления много: обменные нарушения у беременной, патология почек плода, подтекание околоплодных вод, повышенное давление, обезвоживание, вирусные заболевания, и другие. Выделяют умеренное и выраженное маловодие. В первом случае можно обойтись правильным питанием, двигательной активностью и витаминами, а вот во втором — требуется медикаментозная терапия. Но если данная проблема была выявлена своевременно, то сильно беспокоиться вам не стоит.
Рекомендации будущим мамам
- Отдыхайте. Полноценный отдых и сон смогут обеспечить поддержку и без того ослабленному иммунитету, а также немного снизить усталость. Если вам сложно заснуть, проветривайте комнату перед сном, не ешьте за пару часов до сна и выберите для себя удобную позу, используя подушки.
- Продолжайте правильно питаться. Так вы обеспечите свой организм, а также вашего малыша всеми необходимыми макро- и микроэлементами, а также не создадите себе проблем с лишним весом и запорами.
- Не отказывайтесь от физических нагрузок. Если состояние здоровья позволяет, занимайтесь пилатесом или плавайте. Если же двигаться уже довольно-таки тяжело, вы можете гулять на свежем воздухе, что также позитивно скажется, как на вашем здоровье, так и на настроении.
- Если вы ещё не собрали все необходимые вещи в роддом, сделайте это в ближайшее время, чтобы уже не думать об этом. Да и в крайнем случае вам не придётся бегать в спешке.
- Контролируйте своё самочувствие. Особенно важно это делать на последних сроках беременности. Выполняя все рекомендации врача, проходя нужные обследования, а также наблюдая за своим состоянием, вы существенно снизите риск возникновения серьёзных проблем.
Источник