Зачем делать узи на 25 недели беременности
Содержание статьи
Беременность 25 недель и цель проведения УЗИ
Преодолев отметку в двадцать пять недель беременности, женщина все ближе подходит к третьему триместру, наполненному ожиданиями, связанными с рождением малыша. Возможно, ей уже стало трудно ходить из-за увеличившегося живота, болей в спине, одышки. После каждого приема пищи возникает изжога, а ночной сон нарушается из-за того, что невозможно принять удобную позу. Все эти неприятности нивелируются шевелениями малыша, его толчками, ощущениями, что внутри развивается и растет новая жизнь. Иногда из-за чрезмерной мнительности будущей мамы или объективных причин кажется, что ребенок начал шевелиться меньше или вовсе перестал расти. Успокоиться и убедиться, что все хорошо, поможет УЗИ. В 25 недель его проводят по медицинским показаниям.
Планового УЗИ на 25 неделе не предусмотрено, но по настоянию врача при показаниях его проводят
УЗИ на 25-й неделе беременности
Плановый диагностический скрининг не включает ультразвуковую диагностику на этой неделе. Его проводят, если обследование по какой-то причине не было проведено в срок либо существуют подозрения на отклонения в росте и развитии малыша.
Крайне редко бывает, что будущая мама узнает о беременности только после появления активных шевелений малыша, тогда УЗИ делают, как только она узнала о своем новом статусе.
Зачем делать УЗИ
Диагностика в конце второго триместра назначается для определения срока гестации, исключения дефектов плода, контроля симптомов патологий, обнаруженных на втором скрининге, возможных отклонений в здоровье беременной женщины.
На нарушение развития ребенка указывают следующие признаки:
- отсутствие или уменьшение количества шевелений;
- малая высота дна матки;
УЗИ показано, если ранее врач заметил нарушения сердцебиения плода
- нарушение прослушивания сердца малыша при плановом гинекологическом осмотре;
- патологии, обнаруженные во время второго УЗИ;
- резус-конфликт.
Возможные отклонения в здоровье мамы, которые являются показанием для проведения ультразвуковой диагностики:
- подтекание околоплодных вод;
- кровянистые выделения;
- сокращения матки, напоминающие схватки;
- признаки раннего гестоза.
На этом сроке может быть показано допплерографическое исследование. Его цель – уточнение особенностей кровотока, состояния артерий, по которым кровь с питательными веществами приходит от матери, пуповины, сформированности сосудов плода, индекса сопротивления.
На этом сроке часто проводят УЗИ с доплером
Как выполняют УЗИ
На сроке двадцать пять недель выполняют трансабдоминальное УЗИ. Это значит, что датчик устанавливают на животе и проводят исследование через переднюю стенку. Гель помогает лучше проводить звук. Ультразвуковая волна проходит через внутренние полости к матке, отражает особенности тканей.
При наличии подозрений на заболевания матки допустимо проводить трансвагинальное обследование.
Дополнительно при наличии показаний проводится допплерографическое исследование.
Подготовка к УЗИ
Обследование проводится на голодный желудок. Во избежание повышенного газообразования за три-пять дней до планируемой процедуры следует исключить из рациона бобовые, газированные напитки, молочные и мучные продукты.
Отправляясь на УЗИ, не забудьте взять с собой одноразовые полотенца и простынь
С собой на исследование рекомендуется принести простынку, пеленку, которую можно будет постелить на кушетку, а также полотенце для устранения остатков геля.
Что показывает УЗИ и норма на этом сроке
Исследование позволяет уточнить особенности развития ребенка, состояние околоплодных вод, пуповины, плаценты, шейки матки. Малыш уже настолько развит, что при рождении на этом сроке при условии надлежащего ухода он имеет высокие шансы на выживание. У него неплохо выражены черты лица. Проводимое 3D-УЗИ в 25 недель позволит увидеть то, как будет выглядеть маленький человек, когда родится. Глаза еще закрыты, брови только начали развиваться, рот сформировался. Продолжает развиваться ушная раковина.
Вес мозга составляет около 100 г, продолжают формироваться извилины, борозды. Дыхательную систему характеризует развитие альвеол, однако сурфанкт еще не образуется, поэтому рожденный в это время ребенок не сможет еще самостоятельно дышать. Дыхание будет осуществляться через аппарат искусственной вентиляции легких.
Сердечно-сосудистая система достаточно развита, однако малый круг еще не задействован, а желудочки имеют одинаковую толщину. Трубки кишечника открыты. Продолжается развитие почек. Половые органы сформированы.
У ребенка на этом сроке сформированы почти все основные органы
В скелете уже обнаруживаются межпозвоночные диски, 33 позвонка, порядка 150 суставов. Наблюдается окостенение и образование костного мозга. Он берет на себя кроветворение. До этого эти функции лежали на селезенке.
Нормальные признаки развития
Каждое ультразвуковое исследование, проводимое при беременности, включает уточнение размеров развивающегося малыша. Нормой 25-й недели считаются следующие показатели, указанные в таблице.
| Параметр | Размер, см |
|---|---|
| Окружность головы | 21,4–25,0 |
| Бипариетальный (межтеменной) размер | 5,8–7,0 |
| Размер лобно-затылочный | 7,3–8,9 |
| Окружность живота | 18,3–22,9 |
| Длина бедра | 4,2–5,0 |
| Голени | 3,8–4,6 |
| Плеча | 3,9–4,7 |
| Предплечья | 3,3–4,1 |
| Рост | 32 |
Ориентировочная масса плода составляет 750–850 г. Регистрируемая частота ритма сердца – около 150 ударов в минуту.
Если хотите знать, как в норме должна проходит беременность на 25 неделе, тогда посмотрите этот ролик:
Признаки патологий
Проявления следующих нарушений обнаруживаются при УЗИ:
- гипоксия;
- задержка развития;
- фетоплацентарная недостаточность;
- внутриутробная инфекция;
- амниотические тяжи.
Оценка плаценты, пуповины, околоплодных вод
При проведении процедуры проверяют плаценту, ее толщину. В норме степень зрелости должна быть 0, плацента должна иметь ровную поверхность, быть однородной и не иметь очагов кальцификации. Нижний край должен находиться на шесть сантиметров выше внутреннего зева. Расположение его ниже этого уровня указывает на низкую плацентарность. Нижний край, который находится в области внутреннего зева или закрывает его, говорит о предлежании плаценты. Эта патология ведет к отслоению или преждевременным родам.
Исследование позволяет измерить количество амниотической жидкости. На инфекции указывает многоводие. На плацентарную недостаточность, наличие инфекционных болезней – маловодие. Нормальный индекс составляет 147 мм.
В норме в пуповине должна быть одна вена и две артерии. Однако бывает, что обнаруживается только одна артерия, опасным это состояние может быть, только если в кровеносной магистрали нарушен кровоток. С целью обнаружения возможных отклонений проводят контрольные допплерометрии раз в месяц.
По УЗИ врач определяет объем вод, состояние пуповины и плаценты
Диагност также осматривает шейку матки. Если ее длина менее 30 мм, говорят об истмико-цервикальной недостаточности. Это состояние может привести к родам, которые произойдут раньше времени.
Противопоказания
Ультразвуковое исследование считается абсолютно безопасным методом. Однако проводить его рекомендуется только при наличии показаний.
Источник
Нужно ли проводить 3д диагностику плода в 25 недель беременности, и что покажет УЗИ на этом сроке?
Преодоление срока в 25 недель очень важно будущим мамочкам. В это время вероятность, что случится выкидыш, сильно понижается. Учитывая развитие современной медицины, даже при преждевременных родах, если они случатся на этом сроке, ребенок сможет выжить. В этот период беременности дети обычно уже занимают правильное положение для нормальных родов — вниз головой. Если пока этого не случилось, волноваться рано, у малыша еще есть время повернуться.
Как развивается плод на 25 неделе беременности?
Рост будущего малыша к этому сроку составляет уже 34,5 см, а его вес равен 700 г. Причем вес плода именно в этот период беременности активно увеличивается, так как развивается жировая ткань. Плод приобретает черты новорожденного ребенка. Формируется личико, сдвигаются выше и начинают расти ушные раковины. Развивается на 25-й неделе беременности и внутреннее ухо. Оно будет контролировать чувство равновесия и положение тела в пространстве. Также у ребенка к этому периоду оформляется костный мозг, и ему передается ответственность за производство красных кровяных телец. До 25 недель эту функцию выполняют селезенка и печень.
Легкие будущего младенца в это время тоже динамично развиваются, хотя полностью эти важные органы сформируются чуть позже. В этот период активно увеличивается количество альвеол — пузырьков, через стенки которых происходит газообмен. До этого срока их почти не было. Вещество сурфактант, не дающее альвеолам схлопываться, начинает формироваться также на этом сроке. Именно поэтому не могут дышать самостоятельно дети, родившиеся на сроке в 25 недель. Им требуется искусственная вентиляция легких, так как те без сурфактанта спадаются, и дети не могут самостоятельно дышать. Хорошо, что в современных лабораториях производят синтетический сурфактант. Его вводят в легкие ребятишкам, которые родились раньше срока. Эта разработка спасла множество детских жизней.
Рожденные на 25 неделе дети по медицинской терминологии считаются недоношенными. Основной фактор опасности — отсутствие вещества сурфактанта, которое обеспечивает возможность самостоятельно дышать через легкие. Современные разработки позволяют вводить это вещество искусственно, поэтому большинство детей, рожденных на этом сроке, имеют все шансы выжить
К этому периоду беременности нервная система плода созревает, мышечная — уже почти развита. В это время будущий младенец начинает переворачиваться, пинаться, совершать движения руками. Например, он может схватить себя за ногу, прикоснуться к ладони мамы, которую она положила на живот. Перемещаясь, плод может упираться головой, рукой или ногой в область подреберья, чем вызовет у беременной болевые ощущения.
В это же время оформляется и половая система. У мальчиков начинают опускаться в мошонку яички, у девочек развивается влагалище.
Что в это время происходит с маткой беременной женщины?
К этому периоду матка, которая все время беременности не прекращает расти, становится соизмерима с мячом для футбола. Дно матки в это время должно в норме быть выше лобковой кости на 25 — 27 сантиметров. Когда наблюдаются отклонения от этой нормы, доктор назначает женщине обследования, чтобы выявить причину. Недостаточная высота нахождения дна матки на этом сроке беременности может свидетельствовать о плацентарной недостаточности или задержке развития.
Иногда случающиеся сокращения матки, которые может чувствовать беременная, в это время вполне нормальны. Это подготовка к родам. Но когда этим сокращениям сопутствует усиливающаяся боль, надо срочно вызывать скорую.
Кратковременная боль или неприятные ощущения в матке могут быть вызваны дополнительным напряжением мышц, которые ее поддерживают в период беременности. Это происходит при чиханье, кашле, поворотах, наклонах. В этих случая боли считаются нормальными. Обращения к доктору не требуется.
Какие нужно сдать анализы и пройти обследования?
Женщины с этого периода беременности обследуются в женской консультации каждый месяц. На приеме врач проводит осмотр, взвешивание, измеряет окружность живота и высоту дна матки. Кроме этого, проводится УЗИ, а также делаются анализы мочи и крови.
По результатам анализа мочи проверяют работу почек. Анализ крови показывает, не понижен ли гемоглобин.
Обследование с помощью ультразвука на сроке в 25 недель помогает доктору увидеть, правильно ли развивается плод, а также узнать состояние плаценты и количество околоплодной жидкости. На этом же сроке становится ясен пол будущего младенца. Его можно увидеть на УЗИ.
Особенности ультразвукового обследования
В этот период цель обследования с помощью ультразвука — сравнить полученные ранее результаты с новыми. Нужно выяснить, соответствует ли развитие будущего малыша сроку беременности. У плода во время УЗИ измеряются различные параметры. Если будет выявлено отставание по каким-либо из них, доктор может дать женщине направление на дополнительные обследования.
При проведении УЗИ медицинский работник обращает особое внимание на работу сердца плода — это важнейший показатель его жизнедеятельности. Этот маленький орган делает 140-150 сокращений за 60 секунд. Как бьется сердце ребенка, доктор может послушать при помощи своего стетофонендоскопа. Также сердцебиение малыша может услышать и его папа, если он приложит к животу будущей мамы ухо.
Основная задача диагноста при проведении УЗИ на 25 неделе — определить соответствие темпа развития нормам, выявить любые отклонения. Большое внимание уделяется прослушиванию сердца плода при помощи стетофонендоскопа. Также УЗИ позволит выявить нарушения в развитии плаценты и пуповины, если таковые имеются
Эхогенность печени будущего малыша при ультразвуковом обследовании в 25 недель уже достаточна, а вот у легких этот параметр пока остается низким. Это говорит о том, что альвеолы пока не готовы к самостоятельной деятельности по насыщению кислородом тела будущего малыша.
3д УЗИ в этот период беременности уже четко покажет пол будущего младенца, пальцы на руках и ногах, черты лица. Специалисты гарантируют безопасность 3д УЗИ для будущего малыша. Все-таки лучше перед проведением УЗИ в формате 3д четко поставить задачи обследования, чтобы сократить время его проведения.
Нормы по результатам УЗИ
Если на более ранних неделях внимание врача-узиста делилось между мамой и будущим малышом, на 25-й — более тщательно обследуется плод. У него с помощью ультразвука измеряются следующие фетометрические показатели:
- лобно-затылочный размер, который в норме должен составлять от 73 до 89 миллиметров;
- окружность головы, она должна быть от 214 до 250 миллиметров;
- бипариетальный размер (это наибольшее расстояние между противоположными костями черепа плода), этот параметр должен быть равен 58-70 миллиметрам;
- окружность живота, она должна быть от 183 до 229 миллиметров.
Также при проведении УЗИ обычно измеряется длина костей развивающегося малыша. В норме эти параметры к сроку в 25 недель должны быть такими:
- кости голени должны быть от 38 до 46 миллиметров;
- кости бедра — от 42 до 50 миллиметров;
- кости плеча — от 39 до 47 миллиметров;
- кости предплечья — от 33 до 41 миллиметра.
Также при УЗИ на этом сроке определяется количество плодных вод. Этот показатель оценивается субъективно. Специалист, который проводит ультразвуковое исследование, измеряет вертикальный размер околоплодных вод в 4-х местах. Потом показатели складываются и получается индекс плодных вод.
При обнаружении много- или маловодия на сроке в 25 недель обязательно должно быть сделано комплексное обследование плода в динамике. Это необходимо, чтобы исключить возможность проблем с развитием будущего малыша, внутриутробной инфекции и т.п.
Как облегчить боли, которые возникают при беременности?
Беременные в период третьего триместра часто испытывают разные боли. Они бывают в спине, пояснице, может болеть живот, копчик, могут появляться боли в области поясницы и т.д. Вот несколько рекомендаций, которые помогут облегчить состояние:
- важно носить удобную обувь, каблуки увеличивают из без того не маленькую нагрузку на позвоночник;
- сидеть беременной лучше не на табуретке, а на стуле, чтобы можно было опереться спиной;
- не стоит класть ногу на ногу;
- не сидите долго на жесткой поверхности;
- научитесь приседать так, чтобы не сдавливать живот;
- с кровати нужно вставать медленно, опираясь на локоть, сначала на пол спустить ноги, потом поднимать туловище;
- каждый день нужно делать специальные упражнения для беременных, чтобы укреплять мышцы;
- для облегчения нагрузки на организм лучше использовать бандаж и надевать специальные чулки;
- когда малыш начнет больно пинаться и толкаться, попытайтесь сменить положение своего тела;
- при головной боли помните, что некоторые лекарства могут навредить малышу, спросите у врача, что можно принимать беременным;
- боль во время дефекации и появление крови в каловых массах свидетельствуют об анальной трещине, которую надо вылечить, важно не запускать ситуацию и обратиться вовремя за помощью к врачу.
Для того чтобы сохранить упругость тела и хорошо себя чувствовать, беременная женщина может посещать занятий йогой или делать другие щадящие упражнения для будущих мамочек
Другие рекомендации по самочувствию беременных
Часто в течение третьего триместра у беременных начинают болеть ноги. При склонности к варикозу нужна консультация сосудистого хирурга. Лекарства беременным, как правило, не назначают. Для облегчения состояния рекомендуются эластичные бинты, а также компрессионные чулки. Также женщине лучше побольше лежать, чтобы предупредить варикозное расширение вен влагалища и наружных половых органов.
Выходить на прогулку желательно каждый день, но не стоит гулять слишком долго. Уставшие ноги можно положить ночью на возвышение — подушку, скатанное в рулон одеяло. Когда ноги расположены выше, чем туловище, они лучше отдохнут, и женщина больше расслабится.
Для того, чтоб избежать возможных проблем, беременным женщинам не рекомендуется использовать белье из синтетики. Также беременным лучше умерить аппетит мучное и сладости.
Выделения у беременных женщин
Нормальными считаются без особого запаха белесые или прозрачные выделения из влагалища. Однако если они вызывают зуд или чувство жжения, имеют резкий кисловатый запах и творожистую структуру — это показатели такого заболевания, как молочница. От неприятной болезни нужно избавиться до родов, иначе ребенок во время них может подхватить заразу.
Беременная может также чувствовать подтекание плодных вод. Они имеют желтоватый цвет и могут выделяться по чуть-чуть, а иногда подтекают обильно, так, что промокает нижнее белье. Если это случилось, беременной требуется срочно обратиться к врачу.
Обычно женщин в такой ситуации госпитализируют, чтобы выяснить причины, установить, нет ли опасности преждевременных родов. Лучше остаться под наблюдением врачей, пока все не нормализуется.
Учитывая, что вероятность подхватить половые инфекции существует всегда, к любым необычным и неприятным выделениям надо проявить внимание. При появлении гнойных неприятно пахнущих выделений, а также выделений коричневого, желтого и зеленого цвета, нужно обратиться в клинику и сделать анализ мазка из влагалища. Инфекции необходимо вылечить, чтобы уберечь от их негативного влияния будущего малыша.
Если после полового акта или осмотра у гинеколога появляются не обильные выделения с кровью, но при этом отсутствуют боли в нижней части живота, это не грозит преждевременными родами. Однако такие симптомы свидетельствуют об эрозии шейки матки. В зависимости от ее вида доктор выпишет лечение. Некоторые виды этой болезни можно лечить как раз в этот период беременности.
Источник
УЗИ шейки матки. Цервикометрия. ИЦН. Высокий риск преждевременных родов.
Скрининг первого триместра беременности позади, время идёт, растёт животик, и появляются новые тревоги.
Вы где-то слышали или читали про истмико-цервикальную недостаточность (ИЦН), преждевременные роды, УЗИ шейки матки и теперь не знаете, грозит ли это Вам и нужно ли такое исследование именно Вам, а если нужно, то когда?
В этой статье я постараюсь рассказать о такой патологии, как ИЦН, о современных методах её диагностики, формировании группы высокого риска преждевременных родов и способах лечения.
Преждевременными называют роды, наступившие в сроки беременности от 22 до 37 нед (259 дней), начиная с первого дня последней нормальной менструации при регулярном менструальном цикле, при этом масса тела плода составляет от 500 до 2500 г.
Частота преждевременных родов в мире в последние годы составляет 5 – 10% и, несмотря на появление новых технологий, не снижается. А в развитых странах она повышается, прежде всего, в результате применения новых репродуктивных технологий.
Примерно 15% беременных попадает в группу высокого риска по преждевременным родам ещё на этапе сбора анамнеза. Это женщины, у которых в анамнезе есть поздние выкидыши или спонтанные преждевременные роды. В популяции таких беременных около 3% . У этих женщин риск рецидива находится в обратной зависимости от гестационного срока предыдущих преждевременных родов, т.е. чем раньше произошли преждевременные роды в прошлую беременность, тем выше риск повторения. Кроме того в эту группу можно отнести женщин с аномалиями матки, такие как однорогая матка, перегородка в полости матки, либо травмами, хирургическим лечением шейки матки.
Проблема в том, что 85% преждевременных родов приходится на 97% женщин в популяции, у которых эта беременность первая, либо предыдущие беременности закончились родами на доношенном сроке. Следовательно, любая стратегия, направленная на снижение числа преждевременных родов, которая ориентирована только на группу женщин с преждевременными родами в анамнезе будет иметь очень незначительное влияние на общий уровень преждевременных родов.
Шейка матки играет очень важную роль в сохранении беременности и нормальном течении родов. Её основная задача – это служить барьером, предохраняющим плод от выталкивания из полости матки. Кроме того, железы эндоцервикса выделяют специальную слизь, которая скапливаясь, формирует слизистую пробку – надёжный биохимический барьер для микроорганизмов.
«Созревание шейки матки» — это термин, который используется для описания довольно сложных изменений происходящих в шейке, связанных со свойствами внеклеточного матрикса и количеством коллагена. Результатом этих изменений становится размягчение шейки матки, её укорочение вплоть до сглаживания и расширение цервикального канала. Все эти процессы являются нормой на доношенном сроке беременности и необходимы для нормального течения родов.
У части беременных в силу различных причин «созревание шейки матки» происходит раньше времени. Барьерная функция шейки резко снижается, что может привести к преждевременным родам. Стоит отметить, что процесс этот не имеет клинических проявлений, не сопровождается болезненными ощущениями или кровянистыми выделениями из половых путей.
Что же такое ИЦН?
Различными авторами предложен целый ряд определений для этого состояния. Чаще всего встречается такое: ИЦН – это недостаточность перешейка и шейки матки, приводящая к преждевременным родам во II или III триместре беременности.
или такое: ИЦН – это безболезненная дилатация шейки матки при отсутствии
маточных сокращений, приводящая к самопроизвольному прерыванию
беременности.
Но ведь диагноз должен быть выставлен ещё до того, как произошло прерывание беременности , а произойдёт ли оно, мы не знаем. Более того, у большинства беременных с диагнозом ИЦН роды произойдут в срок.
На мой взгляд, ИЦН – это такое состояние шейки матки, при котором риск преждевременных родов у данной беременной выше общепопуляционного.
В современной медицине, наиболее достоверным способом оценки шейки матки является трансвагинальное УЗИ с проведением цервикометрии – измерение длины закрытой части шейки матки.
Кому показано УЗИ шейки матки и сколько раз?
Вот рекомендации https://www.fetalmedicine.org/ The Fetal Medicine Foundation:
Если беременная относится к тем 15% с высоким риском преждевременных родов, то таким женщинам показано УЗИ шейки матки каждые 2 недели с 14-й до 24-ю недели беременности.
Всем остальным беременным, рекомендуется однократное проведение УЗИ шейки матки на сроке 20-24 недели беременности.
Техника проведения цервикометрии
Женщина опорожняет мочевой пузырь и располагается лёжа на спине с согнутыми коленями (литотомическое положение).
Ультразвуковой датчик осторожно вводится во влагалище по направлению к переднему своду так, чтобы не оказывать чрезмерного давления на шейку матки, которое может искусственно увеличить длину.
Получают сагиттальный вид шейки матки. Слизистая эндоцервикса (которая может быть как повышенной, так и пониженной эхогенности по сравнению с шейкой матки) служит хорошим ориентиром для определения истинного положения внутреннего зева и помогает избежать путаницы с нижним сегментом матки.
Производится измерение закрытой части шейки матки от наружного зева до V-образной выемки внутреннего зева.
Шейка матки часто изогнута и в этих случаях длина шейки матки, рассматриваемая как прямая линия между внутренним и внешним зевом неизбежно короче, чем измерение, выполненное по каналу шейки матки. С клинической точки зрения метод измерения не важен, потому что, когда шейка матки короткая — это всегда прямая.
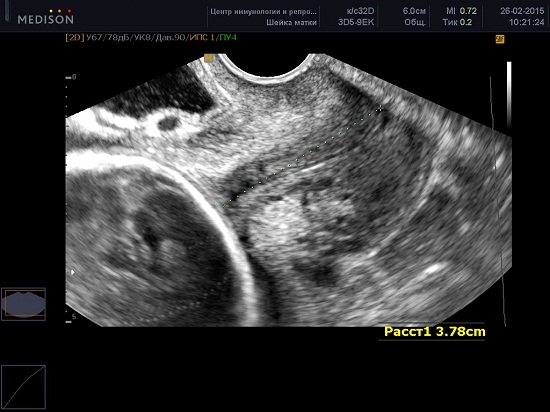
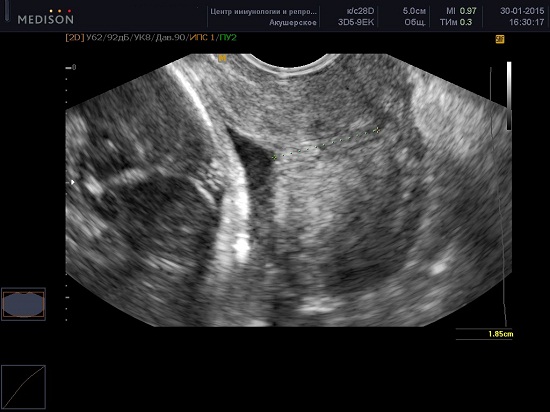
Каждое исследование должно быть выполнено в течение 2-3 минут. Примерно в 1% случаев длина шейки матки может изменяться в зависимости от сокращений матки. В таких случаях должны быть зарегистрированы наименьшие показатели. Кроме того длина шейки матки во II триместре может меняться в зависимости от положения плода — ближе к дну матки или в области нижнего сегмента, при поперечном положении.
Можно проводить оценку шейки матки и трансабдоминально (через живот), но это именно визуальная оценка, а не цервикометрия. Длина шейки матки при трасабдоминальном и трансвагинальном доступе достоверно отличается более чем на 0,5 см, как в большую, так и в меньшую сторону.
Интерпритация результатов исследования
Если длина шейки матки более 30мм, то риск преждевременных родов менее 1% и не превышает общепопуляционный. Таким женщинам не показана госпитализация, даже при наличии субъективных клинических данных: боль в области матки и незначительные изменения в шейке, обильные выделения из влагалища.
- В случае выявления укорочения шейки матки менее 15 мм при одноплодной беременности или 25 мм при многоплодной, показана срочная госпитализация и дальнейшее ведение беременности в условиях стационара с возможностью интенсивной терапии для новорожденных. Вероятность родов в течение 7 дней в этом случае составляет 30%, а вероятность преждевременных родов до 32 недель беременности – 50%.
- Укорочение шейки матки до 30-25 мм при одноплодной беременности является показанием для консультации акушера-гинеколога и еженедельного УЗ-контроля.
- При длине шейки матки менее 25мм выставляется заключение: «ЭХО-признаки ИЦН» во 2-м триместре, либо: «Учитывая длину закрытой части шейки матки, риск преждевременных родов – высокий» в 3-м триместре, и рекомендуется консультация акушера гинеколога с целью решения вопроса о назначении микронизированного прогестерона, проведении цервикального серкляжа или установки акушерского пессария.
Ещё раз хочу подчеркнуть, что обнаружение укороченной шейки матки при цервикометрии не означает, что у вас точно произойдут роды раньше времени. Речь идёт именно о высоком риске.
Несколько слов об открытии и форме внутреннего зева. При проведении УЗИ шейки матки можно встретить различные формы внутреннего зева: T, U, V, Y – образная, более того она меняется у одной и той же женщины на протяжении беременности.
При ИЦН, наряду с укорочением и размягчением шейки матки, происходит её дилатация, т.е. расширение цервикального канала, раскрытие и изменение формы внутреннего зева – это один процесс.
Проведенное FMF крупное многоцентровое исследование показало, что сама по себе форма внутреннего зева, без укорочения шейки матки, не повышает статистическую вероятность преждевременных родов.
Способы лечения
Доказана эффективность двух методов профилактики преждевременных родов:
- Цервикальный серкляж (наложение швов на шейку матки) снижает риск родов до 34-й недели примерно на 25% у женщин с преждевременными родами в анамнезе. Есть два подхода в лечении пациентов с предыдущими преждевременными родами. Первый — проведение серкляжа всем таким женщинам вскоре после 11-13 недель. Второй — измерение длины шейки матки каждые две недели с 14 по 24 неделю, и наложение швов, только если длина шейки матки становится менее 25 мм. Общий показатель преждевременных родов схож в случае обоих подходов, но второй подход является предпочтительным, поскольку он снижает потребность в серкляже примерно на 50%.
В случае выявления короткой шейки матки (менее 15 мм) в 20-24 недели у женщин с неотягощённым акушерским анамнезом, серкляж может снизить риск преждевременных родов на 15%.
Рандомизированные исследования показали, что в случае многоплодной беременности, при укорочении шейки до 25 мм, цервикальный серкляж повышает риск преждевременных родов в два раза.
- Назначение Прогестерона с 20 по 34 неделю снижает риск родов до 34 недели примерно на 25% у женщин с преждевременными родами в анамнезе, и на 45% у женщин с неотягощённым анамнезом, но выявленным укорочением шейки матки до 15мм. Недавно было завершено исследование, которое показало, что единственный прогестерон, который может быть использован при укороченной шейке матки – это микронизированный прогестерон вагинально в дозе 200 мг в сутки.
- В настоящее время продолжается проведение мультицентровых исследований эффективности использования влагалищного пессария. Пессарий, который состоит из гибкого силикона, используется с целью поддержки шейки матки и изменения её направления в сторону крестца. Это уменьшает нагрузку на шейку матки вследствие снижения давления плодного яйца. Более подробно об акушерском пессарии, а так же о результатах последних исследований в этой области можно почитать по этой ссылке.
Сочетание швов на шейку матки и пессария не повышает эффективность. Хотя на этот счёт мнения различных авторов расходятся.
После наложения швов на шейку матки или при установленном акушерском пессарии, УЗИ шейки матки нецелесообразно.
Источники:
https://mfmfellowship.com/downloads/ch3_cervical_insufficiency.pdf
здесь всё на английском языке, и многое трудно для восприятия даже специалистам, но зато чудесные интуитивно понятные картинки.
https://www.fetalmedicine.org/
До встречи через две недели!
Источник