Узи рубца на матке при беременности 37 недель
Тонкий рубец в 36-37 недель
214 просмотров
5 апреля 2021
Добрый день, уважаемые врачи !
Сейчас по узи ( ктр) 37 недель , по месячным 36 и 2 дня
Беременность вторая. Протекала до сегодняшнего дня более менее гладко
. Три скрининга в норме.
Третий скрининг показал малыша в 32 недели 2175 кг, голова не маленькая , но как особенность, без проблем.
Доплер в 34 недели норма, ктг в 36 недель норма.
Есть рубец от 1 беременности, кесарево 11 лет назад.
Сегодня сделала узи рубца . Сказали тонковат .
Толщина миомеирия в средней трети нижнего сегмента матки 1,3-1-1,1 мм. Эхострутура прослеживается на всем протяжении Однородная. При ЦДК кровоток не определяется в нижней и средней трети.
Сказали, что ЕР не рекомендуют.
Но и паники нет? Не поняла .. т к однородный дохаживаю и наблюдаю? Как часто узи? Ограничения ?
Или лечь на дородовое?
Второй вопрос про белок. Сегодня выдал в анализе мочи 0,252
Отеки руки ноги есть . Давление норм. Накануне перед сдачей анализа прогулялась более 5 км пешком. Т е физ нагрузка.
На сервисе СпросиВрача доступна консультация акушера по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Акушер, Гинеколог, Детский гинеколог
Здравствуйте, Ксения. Да, Вы правы, Вам показано плановое кесарево сечение в 38-39 недель, либо экстренное, если начнётся подовая деятельность. Сейчас только наблюдение, и внимательное отношение к себе. При малейших признаках боли — вызвать скорую.
По поводу белка — допустимо до 0,33. Пересдайте мочу через 3-5 дней. Потребляйте достаточное количество жидкости. Самое главное хороший допплер — значит малыш не страдает.
Скажите, как сами себя чувствуете, жалобы есть?
Ксения, 5 апреля
Клиент
Адэль, спасибо!
Чувствую себя норм.
Получается у меня срок 36,1 по месячным и 37 недель по ктр .
Врач из ЖК отправляет под наблюдение в роддом ложиться из-за шва.. но мне не хочется , я там даже спать нормально не смогу..) режим сдвинут .
Доплер повторить? Он 2 недели назад сделан был.
Акушер, Гинеколог, Детский гинеколог
Ксения, Вам не показана сейчас госпитализация. Нужно рассчитать сроки, и госпитализироваться ближе к 38 неделям. Либо, как я уже сказала, если появится родовая деятельность или жалобы — сразу экстренно.
Допплер повторите, но учитывая, что плаценты на рубце нет — скорее всего кровотоки будут хорошие, как и сейчас.
УЗИ больше без жалоб делать не нужно. Просто берегите себя и внимательно наблюдайте за собой и своими ощущениями. Не переутруждайтесь, не носите тяжести.
Ксения, 6 апреля
Клиент
Адэль, спасибо!
Подскажите пожалуйста, а как правильно сейчас определять срок беременности?
По циклу — последний от 26 июля , и тогда сейчас 36 нед и 2 дня.
Или по узи (1 скрининг) и ктр — тогда 37 недель и 1 день.
На момент 3 скрининга, в 32 недели , сказали, что малыш почти на 34 нед.
Акушер, Гинеколог, Детский гинеколог
Ксения, срок беременности считается по первому узи скринингу. Первый скрининг даёт самую достоверную информацию, так как цикл навсегда может быть у женщины регулярный.
А на третьем скрининге срок выставляется уже только по размерам малыша, в отношении реального срока — не информативно.
Ксения, 6 апреля
Клиент
Адэль, спасибо большое!
Тогда для кесарево ориентируюсь по узи.
И последний вопрос ) — бандаж лучше одевать сейчас?
Акушер, Гинеколог, Детский гинеколог
А Вы носили его по время беременности? Если носили — то без проблем, продолжайте носить до 38 недели.
Ксения, 6 апреля
Клиент
Адэль, ношу иногда)
Тогда в том же режиме до 38.
Спасибо Вам, хорошего дня!
Акушер, Гинеколог, Детский гинеколог
Пожалуйста, если будут вопросы — обращайтесь, всегда рада помочь!
Акушер, Гинеколог, Детский гинеколог
Здравствуйте! Да,,рубец у вас тонкий, поэтому вопрос будет стоять скорее всего о кесаревом сечении повторном , ейчас минимальная физическая нагрузка, подъем тяжести ограничивать до 1-2 кг, а по поводу белка в моче Скажите пожалуйста есть у вас дома тонометр, чтобы прослеживать давление утром и вечером?
Акушер, Гинеколог
Здравствуйте, рубец тоненький, конечно, естественные роды с таким- бОльший риск, Лучше сделать КС с 39 недель.
Белок у Вас небольшой, но он требует контроля через 3 дня. Давление у Вас нормальное-это главное, белок проконтролируете. Сейчас не надо ограничивать количество жидкости, 15 минут 3 раза в день коленно- локтевая поза, ножкам прохладный душ. Контроль давления 2 раза в день.
Акушер, Гинеколог, Врач УЗД
Добрый день.
1. Да, рубец тонкий и рожать самой нельзя.
Но если нет жалоб, то только наблюдение.
2. Относительно белка, то это норма.
Но рекомендую вам ещё сдать суточный белок в моче.
Врач УЗД, Гинеколог, Маммолог, Детский
Здравствуйте. Вам надо проконтролировать белок в моче, поменьше физической активности , можно ещё раз будет посмотреть рубец на УЗИ. Только делайте с полным мочевом пузырём, лучше видно рубец при этом
Акушер, Гинеколог, Фармацевт
Здравствуйте.
Рубец для плановых естественных родов тонковат.
Если нет боли в области рубца, неприятных ощущений — то ничего предпринимать не нужно. В плановом порядке после 38 недель Ваш участковый гинеколог выдаст Вам направление на госпитализацию в роддом.
По поводу отеков — необходимо регулярно мониторировать артериальное давление: утром и вечером, следить за своим состоянием. Как много прибавили за последнюю неделю?
Пересдайте мочу через неделю В случае, если цифра подберется к 0,3, лучше дородовая госпитализация.
Акушер, Гинеколог
Здравствуйте. Вам показано КС, из-за рубца. Наличие белка и отёки это предвесники гестоза. Вам необходимо меньше ходить меньше пить жидкости и измеряйте давление. Так как КСс будет плановое вас госпитализируют в определённые сроки
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Ультразвуковая оценка рубца на матке
Эту статью я написал скорее для врачей и для самого себя в попытке разобраться в этом вопросе.
Для течения беременности и прогноза предстоящих родов с рубцом на матке важное значение имеет характер заживления рубца. В зависимости от характера заживления рубец может считаться полноценным, или состоятельным, и неполноценным, или несостоятельным.
Формирование неполноценного рубца на матке является хоть и не частым, но опасным последствием родов путём операции кесарево сечение, которое может стать причиной осложнений в последующие беременности. Эти осложнения могут включать: беременность в рубце на матке; приращение плаценты; расхождение или разрыв рубца.
На сегодняшний день существует неопределенность в отношении факторов, которые приводят к формированию неполноценного рубца и в отношении того, как распознать такой рубец.
В последние годы было проведено немало исследований с использованием ультразвука, которые описывают рубцы как неудовлетворительно, или плохо, неполно или неадекватно зажившие, но при этом совсем немного данных, чтобы связать морфологию рубца с функциональной целостностью нижнего сегмента матки.
Используется различная терминология, методы оценки и, как следствие, регистрируются различные результаты, однако до сих пор не существует консенсуса относительно распространенности, клинического значения и наиболее подходящего метода для оценки рубцов на матке.
Учитывая рост количества родов путём операции кесарево сечение (КС), становится все более важной разработка единого стандарта, который поможет выявить женщин с высоким риском осложнений, связанных с рубцом после КС.
Состоятельный рубец на матке — одно из главных условий консервативного ведения родов у строго отобранной группы женщин, перенесших кесарево сечение и реконструктивно-пластические операции на матке. Наличие состоятельного поперечного рубца на матке (что морфологически соответствует практически нормальному состоянию миометрия нижнего сегмента) обусловливает значительное уменьшение частоты развития акушерских и перинатальных осложнений.
С другой стороны, на сегодняшний день не достаточно исследований, позволяющих прийти к пониманию, может ли визуальная оценка рубца с помощью УЗИ рассказать нам что-нибудь о его состоятельности.
Это не значит, что специалисты УЗД расписались в собственной беспомощности. Многое уже сделано в этом направлении.
Но прежде, чем обсуждать ультразвуковые особенности оценки рубца на матке, давайте разберёмся, а что собственно мы должны/хотим увидеть?
Мне казалось, что лучше всего о полноценности и неполноценности рубца нам может рассказать гистологическое исследование.
Морфологическая характеристика заживления рассеченной стенки матки
При изучении характера восстановительного процесса в матке после миомэктомии, резекции двурогой матки, перфорации её и кесарева сечения было показано, что заживление рассеченной стенки матки может происходить путем как субституции (неполноценная регенерация), так и реституции (полноценная регенерация). При последнем виде заживления рубец в месте повреждения не выявляется.
Результаты экспериментальных исследований показывают, что в месте разреза тела матки через 1 сутки происходит слипание краев раны за счет фрагментов коллагеновых пучков, нитей фибрина, содержащих эритроциты, лейкоциты, лаброциты (тучные клетки), макрофаги, полибласты. В начале регенерации миометрия происходит размножение миоцитов и новообразование лимфатических и кровеносных сосудов. В стенках последних на 5-7-е сутки появляются эластические волокна, а фибробласты начинают продуцировать коллаген. К 20-му дню завершается врастание миоцитов в поврежденную область и восстанавливается аргирофильный каркас миометрия.
При неполноценном восстановительном процессе в гистологических препаратах среди участков миометрия нормального строения обнаруживали выраженные разрастания гиалинизированной ткани, среди которых располагались пласты атрофированных мышечных волокон. Отмечена также выраженная дезорганизация соединительной ткани: очаговый отек и разволокнение её, особенно вокруг сосудов, отек сосудистой стенки, ее значительный очаговый склероз и деформация.
Проведенные гистохимические исследования подтверждали прогрессирующий склероз соединительной ткани. Склеротические процессы выявляли также в прилежащих к рубцу тканях.
В работах многих авторов было убедительно показано, что на характер заживления рассеченной стенки матки влияет большое число факторов: состояние организма беременной перед родами, характер микрофлоры генитального тракта, длительный безводный промежуток, локализация разреза на матке и методика его ушивания, использованный шовный материал, продолжительность оперативного вмешательства, степень кровопотери и адекватность ее восполнения, проведенная в послеоперационном периоде инфузионно-трансфузионная и профилактическая антибактериальная терапия, послеоперационные гнойно-септические заболевания. Некоторые акушерские осложнения и экстрагенитальные заболевания (тяжелые формы гестозов, предлежание и преждевременная отслойка нормально расположенной плаценты, ожирение, анемия, хронические инфекции) приводят к развитию вторичного иммунодефицита, в условиях которого происходит неполноценная репарация рассеченной стенки матки.
При осложненном течении послеоперационного периода существенно ухудшается заживление рассеченной стенки матки, отмечается замещение гладкомышечных клеток пучками грубой волокнистой соединительной, нередко гиалинизированной ткани. В миоцитах выявляются признаки дистрофии. Установлены выраженные изменения сосудистой системы на участках бывшего повреждения миометрия: новообразованные кровеносные сосуды мелкого калибра с тонкими ломкими стенками (нередко отмечались экстравазаты).
Эластические волокна обнаруживали в небольшом количестве, нередко они были фрагментированными. В наиболее тяжелых случаях в месте бывшего повреждения передней стенки матки обнаруживали соединительнотканную пластинку, состоявшую из грубой волокнистой соединительной ткани с коллагеновыми волокнами, кровеносные сосуды и миоциты на данном участке отсутствовали.
В работах ряда исследователей установлено, что в отдаленном послеоперационном периоде в рубце могут прогрессировать склеротические процессы: мукоидное набухание, фибриноидные изменения и гиалиноз соединительной ткани и сосудов, деструкция и распад коллагеновых волокон на белковую и полисахаридную составные части. Вследствие этого врастающие в рубец мышечные волокна с течением времени подвергаются атрофии, т.е. происходит демускуляризация рубца. Все это свидетельствует о прогрессирующей неполноценности заживления данного разреза матки.
Следует уточнить, что клиницисты и морфологи вкладывают разный смысл в понятие «рубец на матке». В клиническом аспекте этим термином обозначают ситуацию, которая возникает у женщин после кесарева сечения или реконструктивно-пластических операций независимо от характера заживления рассеченной стенки матки.
Как я уже говорил, заживление разреза матки может происходить в виде полной (реституции) и неполной (субституции) регенерации. Именно при последнем варианте репарации рассеченной стенки матки речь может идти о наличии морфологического понятия «рубец на матке», т.е. в случае гистологического обнаружения выраженного разрастания гиалинизированной или фиброзной ткани.
Ну вот, казалось бы, и всё понятно!
Если заживление разреза матки произошло по типу реституции, то во время УЗИ рубец будет либо невидим, либо плохо различим на фоне неизменённого миометрия, и такой рубец следует считать полноценным. Если же область рубца явно выделяется за счёт своей гипер или гипоэхогенности, неоднородности по эхоструктуре и толщине, то значит, заживление тканей шло по типу субституции, и такой рубец следует считать неполноценным.
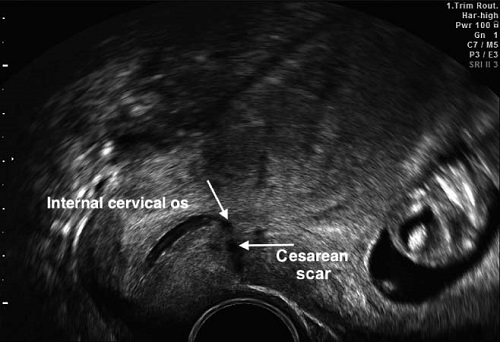
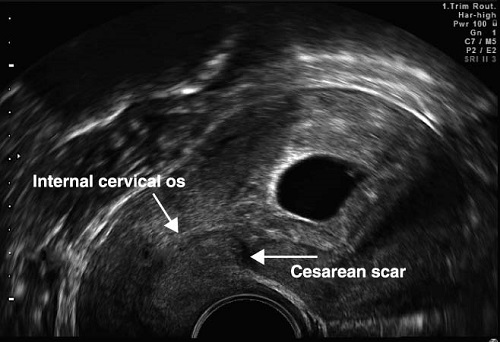
Проблема заключается в том, что при таком подходе подавляющее большинство женщин с рубцом на матке увидит заключение «НЕСОСТОЯТЕЛЬНЫЙ РУБЕЦ НА МАТКЕ!» со всеми вытекающими последствиями в виде «Какой ужас!!!! Вам вообще нельзя было беременеть, а эту беременность лучше прервать!!! За этим нужно ежедневно следить!!!! Это очень опасно!!!!»
Там где тонко, там и рвётся
Помимо эхоструктуры рубца, можно оценивать его толщину. И если рубец тонкий, то считать его несостоятельным. Но тут мнения учёных тоже расходятся. Когда измерять (до беременности, на раннем сроке, перед родами), как измерять (трансабдоминально, трансвагинально, с использованием метода гидросонографии), какую толщину считать границей между нормой и ненормой?
По данным проведенного клинико-морфологического анализа под руководством А.Н. Стрижакова и В.А. Лебедева (материал для исследования получали во время повторных операций кесарево сечение):
Полноценным следует считать нижний сегмент матки при:
• его толщине не менее 4-5 мм;
• четко определяемом слое миометрия по всей длине бывшего разреза на матке;
• отсутствии локальных истончений в этой области.
К признакам несостоятельности поперечного рубца следует относить:
• толщину ткани нижнего сегмента менее 3 мм;
• наличие в ней рубцовых изменений по всей длине или локальных.
Исследование Rozenberg показало, что на сроке 36-38 недель беременности толщина миометрия в области нижнего сегмента ≥3,5мм говорит о высокой (99.3%) безопасности вагинальных родов. Толщина истмуса <3,5мм не позволяет спрогнозировать разрыв матки, самопроизвольные роды возможны, но в 11,8% случаев они получили осложнения.
В Канаде и Швейцарии в последние годы измерение толщины нижнего сегмента матки проводится на сроке 36-39 недель, только тем женщинам с рубцом на матке, у которых рассматривается возможность родов через естественные родовые пути, и нижней границей считается толщина истмуса 2мм в Канаде и 2,5мм в Швейцарии.
Ряд исследований показал, что для полного заживления тканей после операции кесарево сечение требуется не менее 6 месяцев, и что оптимальным временем для оценки рубца на матке является период 6-9 месяцев после КС.
Так же исследования показали, что трансвагинальное исследование предпочтительнее трансабдоминального при оценке нижнего сегмента матки.
Сообщается, что использование 3D УЗИ улучшает надёжность измерений толщины миометрия в области рубца у беременных женщин. Однако его использование требует специальной подготовки, больше времени для исследования и УЗИ аппараты с возможностью проведения 3D исследований. Одной из проблем при оценке рубца с помощью технологий 3D вне беременности и при низком расположении головы плода во 2-3 триместре, является отсутствие хорошего контраста между стенкой матки и окружающими тканями, что необходимо для оптимального 3D изучения рубца.
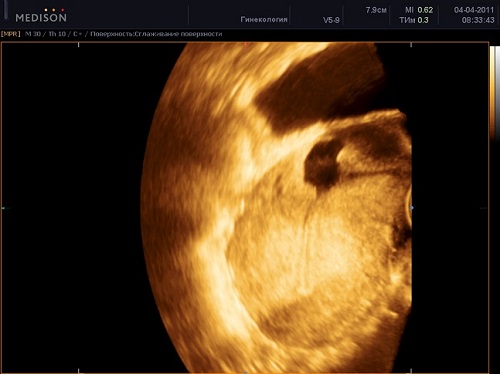
Вне беременности возможно проведение гидросонографии, когда в полость матки вводится физиологический раствор или специальный гель. Исследования показали, что толщина миометрия в области рубца на матке при проведении гидросонографии спустя 6-9 месяцев после КС ≤2,5мм повышает риск разрыва рубца на матке в последующие беременности.
Методика оценки рубца на матке:
В целом, существует три слоя, которые могут быть идентифицированы в области нижнего сегмента матки во время беременности, используя B-режим: хориоамниотическая мембрана с децидуальным эндометрием; мышечный слой; пузырно-маточная складка.
При проведении операции КС поперечный разрез производится на 2-3см ниже верхнего края пузырно-маточной складки, а в случае экстренного КС при полном открытии, разрез часто смещается гораздо ниже, к внутреннему зеву.
Рубец обычно хорошо определятся вне беременности и в первом триместре беременности, чаще как гипо или, реже, гиперэхогенная линия на передней стенке нижнего сегмента, лежащая между пузырно-маточной складкой и внутренним зевом шейки матки.
Большинство исследователей предлагают измерять только мышечный слой, используя термин Толщина Остаточного Миометрия (ТОМ).
Есть работы, посвящённые оценке «ниши» под рубцом, или «дефект рубца», как её ещё называют.
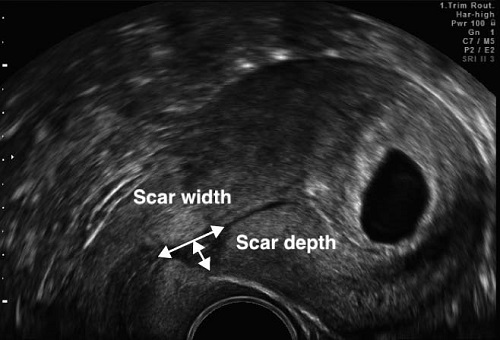
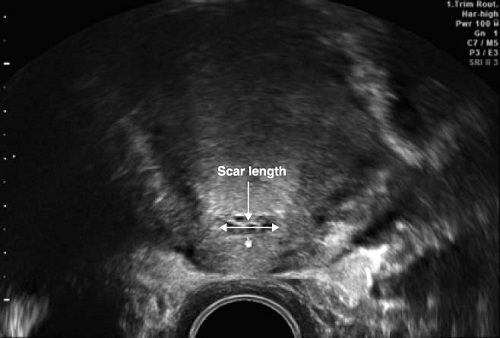
Считается, что если глубина «ниши/дефекта» более 50% по отношению к ТОМ, то риск осложнений со стороны рубца во время беременности и родов повышен.
Заключение
И так, отправляя беременную женщину на УЗИ рубца на матке, акушер-гинеколог должен понимать, что:
УЗИ в данном вопросе является лишь вспомогательным методом обследования, позволяющим выявить группу женщин, у которых риск осложнений, связанных с рубцом выше, чем у большинства.
Исследование рубца более объективно вне беременности и в первом триместре беременности. Адекватно оценить толщину рубца в конце второго — третьем триместре, тем более на всём его протяжении очень часто не представляется возможным.
Решение о возможности ведения родов через естественные родовые пути при наличии рубца на матке принимается акушером-гинекологом в родильном доме в сроке близком к доношенному на основании целого ряда данных анамнеза и клинико-лабораторных обследований, а не на основании измеренной с помощью УЗИ в каком-то месте толщины нижнего сегмента матки.
Если вопрос о самопроизвольных родах не стоит, то динамическое УЗИ рубца на матке во 2-3 триместрах не целесообразно, так как, во-первых, до сих пор нет понимания того, может ли визуальная оценка рубца с помощью УЗИ рассказать нам что-нибудь о его состоятельности, а во-вторых, даже угрожающий разрыв матки по рубцу сопровождается определенным симптомокомплексом (тошнота, рвота, боли в эпигастрии, мигрирующие в нижние отделы, боли в пояснице, по типу почечной колики, прогрессирующее паническое состояния, чувство жара, тахикардия, снижение АД, нарастающая локальная болезненность в надлобковой области). В приказе № 572н, приложение 5, есть пункт «УЗ-контроль состояния рубца», но регламента каким образом это делать или как часто контролировать, на законодательном уровне, не существует, поэтому давайте не будем сами себе создавать проблемы и перекладывать ответственность.
УЗ оценка состояния рубца после консервативной миомэктомии невозможна.
Врачам УЗД в заключении следует избегать оценки состоятельности или несостоятельности рубца на матке, а правильнее говорить о том, что «Риск разрыва матки по рубцу при беременности и в родах повышен».
Источники информации:
https://medbe.ru/materials/kesarevo-sechenie/morfologicheskaya-kharakteristika-zazhivleniya-rassechen…
https://onlinelibrary.wiley.com/doi/10.1002/uog.10077/full
Источник