Узи на 41 неделе беременности показатели
Содержание статьи
Пренатальный скрининг — кому показана консультация генетика? что делать при «плохом» результате? инвазивные методы и НЕинвазивный тест
18.10.201610:5618.10.2016 10:56:47
Акушер-гинеколог, гинеколог-эндокринолог
Появление на свет детей с наследственными заболеваниями и тяжелыми пороками развития – нелегкое испытание для семьи. Статистические данные говорят о том, что не менее 5% детей рождается с теми или иными вариантами наследственных заболеваний.
Ни одна супружеская пара не застрахована от подобного случая. Цель всех исследований, позволяющих выявить заболевания на ранних стадиях – предоставление информации родителям с целью дальнейшего принятия решения о пролонгировании или прерывании беременности.

На этапе планирования беременности к генетику может обратиться любая супружеская пара, это добровольное решение.
Однако существуют ситуации, когда консультация генетика имеет медицинские показания и является обязательной:
- наличие повышенного риска по результатам комбинированных пренатальных скринингов (ультразвуковых и/или биохимических)
- возраст беременной старше 35 лет и младше 18
- рождения ребенка с хромосомной патологией или выявление таковой у плода в предыдущие беременности
- носительство семейной хромосомной аномалии
- перенесение острой вирусной инфекции на ранних сроках беременности (ОРВИ, краснуха, герпес, гепатит, ВИЧ и т.д.)
- прием препаратов, запрещенных при беременности непосредственно в период до зачатия или на ранних сроках, наркттических препаратов
- облучение одного из супругов в период зачатия, воздействие радиации, химических веществ
- кровное родство пары
- беременности с неудачными исходами (привычное невынашивание, антенатальные гибели) или бесплодие неясного генеза
Инвазивные методы диагностики
К видам инвазивной диагностики относятся – биопсия ворсин хориона, амниоцентез, кордоцентез, плацентоцентез, взятие тканей плода. Цель данной методики – получение образца тканей, в ходе исследования которых возможно проведение полноценной достоверной диагностки. Полученный материал возможно исследовать следующими способами:
* цитогенетическим. При этом методе выявляется количественное нарушение в хромосомном наборе (синдром Дауна, Тернера и т.д.)
* молекулярно-генетическим. Этот метод делает возможным выявить нарушения внутри хромосом (муковисцедоз, мышечная дистрофия, фенилкетонурия ит.д.)
* биохимическим
Инвазивная диагностика может быть предложена по высокому пренатальному риску, либо по иным причинам, ставшим поводом для обращения . В каждом конкретном случае оценивается индивидуальный риск и решается вопрос в зависимости от анамнеза и текущей ситуации. Решение принимается непосредственно семейной парой, в задачи врача входит профессионально и корректно донести информацию о необходимости проведения процедуры и степени риска.
Инвазивное диагностическое исследование проводится всегда опытным специалистом, под контролем ультразвука. Доступ возможен через влагалище или переднюю брюшную стенку. В стерильных условиях производится пункция (прокол), далее забор необходимого материала – частиц ворсин хориона, амиотической жидкости или пуповинной крови. Выбор метода диагностики определяет врач в зависимости от срока и показаний.
Биопсия ворсин хориона проводится на сроке 11-12 недель беременности. Если принимается решение о необходимости прерывания беременности, то срок до 12 недель считается наиболее безопасным для женщины. При помощи этого метода возможно провести диагностику синдрома Дауна, Патау, Эдвардса и иных генных мутаций. Риски данного метода заключаются в возникновении выкидыша, кровотечений, инфицирования плода. Также необходимо отметить и возможность диагностической погрешности – исследование ворсин хориона не может не совпасть к геномом эмбриона, что означает возможность получения ложноположительных или ложноторицательных результатов. Безусловно, эти риски очень невелики, не более 2%, однако об этом следует знать.
Амниоцентез – это метод исследования околоплодной жидкости, при котором возможно получить информацию не только о генных и хромосомных нарушениях плода, но и некоторых биохимических показателях. Например, определить наличие резус-конфликта или степень зрелости легких плода. Проведение амниоцентеза возможно с 15-16 недель беременности. Забор жидкости осуществляется путем пункции передней брюшной стенки и последующего проникновения в полость матки. Вероятность осложнений после амниоцентеза не так высока как при биопсии ворсин хориона, однако в некоторой степени сохраняется – это риски подтекания вод, инфицирования, угрозы прерывания беременности.
Кордоцентез – это забор пуповинной крови. Проводится после 20 недели беременности, метод из себя представляет пункцию передней брюшной стенки с дальнейшим получением пуповинной крови под контролем УЗИ. Поскольку исследуется кровь, то это значительно расширяет спектр анализов, кроме генных и хромосомных нарушений возможно исследование всего биохимического спектра. А в некоторых случаях данный метод можно использовать как лечебный – вводить через пуповину лекарственные средства плоду.
Биопсия тканей плода производится для диагностики тяжелых наследственных патологий кожи или мышц плода.
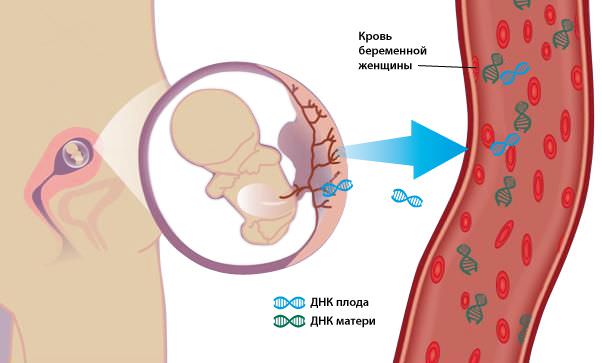
Ненвазивный пренатальный тест
Метод неинвазивной пренатальной ДНК-диагностики — высокотехнологичный, принципиально новый метод диагностики, на сегодняшний день является наиболее достоверным и информативным способом выявления и подтверждения хромосомной патологии плода. В основе метода лежит анализ клеток плода, циркулирующих в крови матери. Внеклеточная фетальная ДНК плода свободно циркулирует в крови матери, легко поддается выделению и обладает высокой диагностической ценностью. Анализ фрагментов ДНК плода позволяет получить данные о наиболее значимых хромосомных синдромах. Важнейшие преимущества метода неинвазивной пренатальной ДНК-диагностики:
· абсолютная безопасность матери и плода
· высокая диагностическая точность. Ложноположительные результаты составляют 0,1%
· возможность получения результатов на самых ранних сроках, начиная с 9 недели.
Помимо скрининга аномалий хромосомного набора, метод неинвазивной диагностики фетального ДНК позволяет выявить синдромов, связанных с микроделециями. Это заболевания, возникающие из-за выпадения маленьких участков хромосом. Развитие подобных патологических ситуаций фактически является «генетической случайностью», не связано с возрастом родителей, семейным анамнезом или воздействием внешних факторов. Микроделеционные синдромы ассоциированы со следующими заболеваниями:
· Синдром делеции 22q11.2 (Синдром Ди Джорджи)
· Синдром делеции 1p36
· Синдром Ангельмана
· Синдром “кошачьего крика”
· Синдром Прадера-Вилли
Современная медицина обладает широкими возможностями выявления тяжелых патологий еще на ранних сроках беременности. Цель медико-генетического консультирования состоит в правильной постановке диагноза, объяснении перспектив развития того или иного заболевания, информировании и методах диагностики и рисках. Именно семейная пара принимает решение о дальнейшей судьбе течения беременности и задача врача – поддержать при принятии любого варианта действий.
Источник
41 неделя беременности
Наступила 41 неделя беременности, а роды не начинаются? Скорее всего, вы встревожены. Но не стоит начинать переживать раньше времени. Не забывайте, что нормальные сроки для появления малыша на свет – с 38 по 42 неделю беременности.
Почему ребёнок может родиться раньше или позже 40 недель?
Несмотря на то, что сегодня существуют относительно точные способы определения сроков беременности (с помощью календаря беременности, ручного обследования, при использовании УЗИ), не всегда беременная рожает именно в тот день, на который ставится дата родов. Имеет значение наследственность, возраст будущей мамы, количество беременностей в анамнезе.
А также стоит помнить о том, что менструальный цикл у каждой женщины разный. И сроки беременности высчитываются по среднему значению, а оно равняется 28 дням.
Но бывает, что цикл короче или длиннее средних показателей, что влияет на дату родов в данном случае. Именно поэтому вам не стоит нервничать из-за задержки родов. Вполне возможно, что вы родите в ближайшие дни или даже на следующей неделе, а в 42 недели малыш ещё не считается переношенным. В любом случае на таком сроке беременности вы будете находиться под наблюдением врачей, которые проведут все необходимые исследования и анализы, чтобы убедиться в том, что с вашим малышом всё по-прежнему хорошо.
Необходимые исследования и анализы
Гинекологу очень важно в последние недели не пропустить ухудшение состояния малыша в материнской утробе, да и самочувствие будущей мамы должно быть в порядке. Поэтому кроме обычных анализов (общий анализ мочи, общий анализ крови) могут быть назначены кардиотокография плода и УЗИ на 41 неделе беременности. Для чего проводят эти исследования? С их помощью можно исключить такие патологии, как маловодие и многоводие, а также гипоксию плода, связанную со старением плаценты. К слову, старение плаценты – это совершенно естественный процесс, который происходит уже к концу беременности для того, чтобы после появления на свет малыша послед (плацента) также вышел без всяких проблем. Помимо этого можно оценить зрелость шейки матки, которая укажет на её готовность к родам. В норме она уже должна стать размягчённой и даже может понемногу раскрываться.
Возможные проблемы
Как правило, врачи не считают необходимым стимулировать роды до 42 недель беременности, поскольку малыш ещё может родиться естественным путём и без признаков переношенности. Однако бывают осложнения, при которых женщине нужно поскорее родить, чтобы не потерять своего малыша.
Не раскрывается шейка матки на 41 неделе беременности
Данную проблему врачи обычно решают в условиях стационара. Причём есть несколько вариантов, как немедикаментозных, так и медикаментозных. Могут использоваться палочки из водорослей, которые, разбухая во влажной среде влагалища, немного расширяют шейку матки. А также они содержат в себе вещества, способствующие её размягчению. Таким образом, они подготавливают её к родам. Помимо этого есть медикаменты, воздействующие на шейку матки, ускоряя её созревание. Некоторые женщины отказываются от таблеток, но данные препараты совершенно безопасны для здоровья плода. Ну а в некоторых случаях нет других способов, кроме кесарева сечения, к которому врачи прибегают, чтобы малыш появился на свет здоровым. Если же вы пока находитесь дома, отличным способом воздействия на шейку матки будет половой акт с вашим партнёром. Простагландины, содержащиеся в сперме, также способствуют быстрому созреванию шейки матки.
Гипоксия плода
Заподозрить её изначально может и сама беременная, отметив, что число шевелений её крохи в течение дня заметно снизилось или, наоборот, увеличилось. Подтвердить гипоксию можно с помощью КТГ, регистрируя деятельность сердечно-сосудистой системы малыша, а также с помощью УЗИ, которое покажет, из-за чего могла возникнуть данная патология (по причине обвития пуповиной или старения плаценты, к примеру). Чаще всего такое состояние возникает из-за старения плаценты, которая уже не может обеспечить плод необходимым количеством кислорода и питательных веществ. Порой именно из-за развивающейся гипоксии у ребёнка может произойти опорожнение кишечника, и меконий попадает в амниотическую жидкость, которую малыш заглатывает. Это также не принесёт ему никакой пользы. Поэтому в таком случае может потребоваться помощь врачей, которые уже примут решение о способе родоразрешения.
Отслойка плаценты
Данная патология может возникать по ряду причин. Бывает, что детское место расположено низко и при малейшей физической нагрузке оно может отслоиться, т.е. произойдёт разрыв сосудов, с помощью которых плацента связана с маткой. Соответственно, при их повреждении происходит кровотечение, которое крайне опасно, как для мамы, так и для её малыша. Поэтому если вы видите кровь на прокладке и испытываете боль в животе, вызывайте скорую помощь. Редко может происходить отслойка плаценты, а кровянистых выделений при этом нет. Поэтому при появлении боли в животе непонятного происхождения обязательно сообщите об этом гинекологу, ведущему вашу беременность. Установить наличие скопления крови в матке можно с помощью УЗИ.
Гестоз
Данное состояние начинается с таких симптомов, как повышение артериального давления, развитие отёков (о чём говорят избыточные прибавки в весе) и появление белка в моче. Для этого особенно тщательно в течение последних недель необходимо следить за увеличением веса и контролировать АД. При отсутствии своевременного выявления и лечения данной патологии состояние беременной может ухудшиться. Последняя стадия гестоза приводит к страданию всех систем организма, в результате чего будущая мама может впасть в кому. Поэтому беременных с гестозом направляют в стационар, где они круглосуточно находятся под наблюдением врачей. Там при необходимости назначают кесарево сечение, чтобы сохранить жизнь ребёнка и его мамы.
Также врачи могут принять решение о стимуляции родов или же экстренном родоразрешении, если беременность протекает с определёнными осложнениями, к которым можно отнести патологическое увеличение или снижение количества вод и тазовое предлежание плода.
Если беременность протекает без осложнений
В таком случае постарайтесь отбросить все переживания в сторону, хоть это и очень сложно. Вам не нужно напряжённо ждать прихода схваток или отхождения вод. У малыша ещё есть время, чтобы появиться на свет без всяких стимуляций совершенно здоровым. Давайте посмотрим, что происходит с вами и с вашим ребёнком на 41 неделе беременности.
Малыш готов в любой момент появиться на свет, ведь все системы его организма достаточно созрели для этого. Благодаря подкожно-жировой клетчатке он заметно округлился, и на его теле должны быть складочки-перетяжки, в которых может оставаться первородная смазка. Вес плода на 41 неделе уже превышает 3500 г, а рост колеблется от 52 до 54 см.
Сама беременная уже очень устала от своего положения, ведь путь был долгим и нелёгким. Но по-прежнему необходимо следить за изменениями, которые сигнализируют о каких-то процессах, происходящих в организме. Не только прибавки в весе и колебания артериального давления женщине нужно держать под контролем. Выделения на 41 неделе беременности тоже могут о многом рассказать. Так, изменение цвета и консистенции, а также запаха выделений говорят о наличии патогенной микрофлоры. Иными словами, нужно заподозрить наличие инфекции. Времени до родов осталось совсем немного, поэтому при появлении изменений нужно срочно обсудить это с врачом. При появлении крови, как уже было сказано выше, нужно поскорее вызвать бригаду скорой помощи. А если вы замечаете водянистые выделения, скорее всего, у вас отошли в воды. В таком случае вам нужно быстрее отправляться в роддом, ведь это один из предвестников родов.
Какие ещё признаки приближения родов можно назвать? Наступила 41 неделя беременности, отошла пробка – значит, вам совсем скоро предстоит рожать. В таком случае секс на 41 неделе беременности уже противопоказан. Также о скорых родах говорят опустившийся живот, болезненные тренировочные схватки и снижение аппетита. А вот если вы отмечаете у себя наступление истинных схваток, точно можно говорить о наступлении родов.
Стимуляция родов на 41 неделе беременности
И всё же многие беременные задаются вопросом, как вызвать схватки на 41 неделе беременности, потому что им не хочется переносить малыша. Мы не будем говорить о медикаментозных способах, применяемых медиками для стимуляции родов, ведь только сами врачи могут оценить целесообразность применения лекарственных средств. Что же можно сделать в домашних условиях, чтобы наступили роды на 41 неделе беременности?
- Немного физической нагрузки не помешает. На таком сроке она послужит прекрасным стимулятором родовой деятельности. Выходя на прогулку, беременная может выбрать темп, который выше её обычной скорости. Быстрая ходьба приведёт к напряжению мышц. Также можно проводить дома уборку, заменив пылесос и швабру на веник и тряпку. Чем больше наклонов, тем лучше. Если дело происходит летом, а у ваших родственников есть огород, прополка – ещё один прекрасный вариант. А ещё можно выйти в подъезд и ходить вверх-вниз, пока вы не устанете. Главное, следите за своим самочувствием и обговорите это со своим врачом. Ведь если у вас наблюдается гипертония, данные нагрузки вам противопоказаны.
- Чай из листьев малины считается стимулятором родовой деятельности. На ранних сроках беременности он может даже привести к выкидышу. А вот сейчас это прекрасное средство для того, чтобы приблизить наступление родов. Но напоминаем, обсудите это с вашим гинекологом.
А вообще, вы можете просто задать вопрос врачу, как ускорить роды на 41 неделе беременности. Имея за спиной большой опыт ведения беременности, она может знать безопасные способы, которые вам помогут. К примеру, есть врачи, которые могут посоветовать принимать но-шпу и касторовое масло в определённой последовательности и дозировке. Главное, не пытаться всё это делать самостоятельно, чтобы не навредить своему малышу.
Рекомендации
Спокойствие, только спокойствие! Осталось совсем немного времени до рождения вашего ребёночка, а ваше состояние он чувствует, не забывайте. Если вы не в состоянии держать себя в руках, обратитесь к гинекологу, ведущему вашу беременность. Обсудите с ней свои тревоги, задайте все волнующие вас вопросы, посоветуйтесь насчёт способов ускорить роды. А помимо этого не забывайте о том, что все ваши документы должны быть собраны, причём их стоит носить с собой. Чтобы отвлечься от дурных мыслей, вы можете напомнить себе дыхательные техники, которые облегчат вам процесс родов. А также проверьте, всё ли у вас готово к появлению малыша в доме.
Источник
Что показывает УЗИ по неделям беременности
Ультразвуковое обследование выявляет 70-80% врожденных отклонений плода. Узнать, как развивается плод и нет ли у него серьезных патологий помогут таблицы норм УЗИ по неделям беременности.
КОНСУЛЬТАЦИЯ ПО РЕЗУЛЬТАТАМ АНАЛИЗОВ И УЗИ — 500 руб. (по желанию пациента)
Задачи УЗ-исследования в период беременности
Ультразвуковое исследование — наиболее точная и эффективная оценка состояния беременной и плода на разных гестационных сроках. Женщина проходит его впервые, узнав о беременности, и затем еще несколько раз на протяжении вынашивания.

Беременная женщина должна пройти как минимум три плановых скрининговых УЗИ в обязательном порядке: в период 10-14, 20-24, 32-34 недель.
УЗИ может потребоваться и на более раннем сроке или непосредственно перед родами — внеплановое обследование назначается при сомнительном диагнозе или при повышенных рисках осложнения беременности.
Наблюдая течение беременности по неделям, врач преследует следующие цели:
- подтверждение беременности;
- наблюдение за развитием плода, его размерами и весом;
- оценка жизнеспособности плода;
- выявление патологий на всех этапах беременности;
- определение пола ребенка;
- оценка параметров зрелости, размеров и места прикрепления плаценты;
- вычисление значений амниотической жидкости (околоплодные воды).
УЗИ по неделям беременности — важнейшее обследование при беременности.
Что может и что не может выявить УЗИ плода
1 триместр: УЗИ выявляет следующие патологии:
- пороки ЦНС (например, анэнцефалию – отсутствие мозга);
- отсутствие брюшинной стенки (тяжелейшая патология — гастрошизис);
- аномалии позвоночника — отсутствие, горб и т.д.;
- синдром Дауна;
- пупочную грыжу (диагноз омфалоцеле);
- отсутствие конечностей.
2 триместр: можно выявить все видимые отклонения, поскольку все органы у плода уже практически сформированы к этому времени.
3 триместр: подтверждаются или опровергаются пороки, выявленные ранее анализами крови, хорионбиопсии и другими методами.
С помощью ультразвука диагностировать невозможно:
- слепоту и глухоту — УЗИ не может показать качество передачи нервных импульсов к зрительным и слуховым рецепторам
- умственную отсталость, так как это свойства мозга, а не его строение;
- мелкие нарушения развития органов (например, непроходимость протоков печени или дефекты сердечных перегородок);
- некоторые генетические болезни (например, не диагностируются миопатия Дюшена, фенилкетонурия, муковисцидоз);
- сами хромосомные аномалии (синдромы Эдвардса, Патау, Тернера), врач может наблюдать лишь результат их развития.
Изучив перечень проблем, не выявляемых на УЗИ плода, не стоит волноваться — эти патологии не останутся незамеченными. Многие пороки развития плода выявляются анализами крови на патологию плода и др. специальными методами.
Как проводится УЗИ по неделям беременности
Доктор выбирает из 2-х способов:
- Трансабдоминально – обследование проходит с помощью наружного датчика через небольшой слой специального геля, наносимого на живот женщины. Главное условие для проведения процедуры – наполненный мочевой пузырь. За 30-60 минут до УЗИ женщина должна выпить 1-1,5 литра негазированной жидкости и не мочиться;
- Трансвагинально – осмотр происходит с помощью вагинального датчика – трансдьюсера, вводимого во влагалище. Особой подготовки данный вид УЗИ не требует. Необходимо просто опорожнить мочевой пузырь непосредственно перед процедурой.
В основном, обследование проводится абдоминальным методом. Бывает, что на ранних сроках плод плохо визуализируется, поэтому переходят к осмотру через влагалище. Какой из методов выбрать, читайте здесь.
УЗИ на 3 неделе беременности
УЗ-исследование в этот период необходимо для подтверждения беременности. Сейчас процессы эмбриогенеза только закладываются, однако на УЗИ уже можно увидеть плодное яйцо, закрепленное на стенке матки.
На 3 неделе исследование может быть назначено в отдельных случаях:
- диагностика внематочной беременности;
- пузырный занос – редкая патология плодного яйца, характеризующаяся отсутствием эмбриона при наличии всех симптомов беременности. Причина – структура, необходимая для прикрепления плодного яйца в матке (трофобласт), перерождается в огромное количество мелких пузырьков;
- сомнения по поводу беременности — признаки беременности нечеткие.
УЗИ на 5 неделе беременности
Часто будущие мамы проходят свое первое исследование именно на этом сроке. У женщины происходит задержка менструации (примерно на 3 недели), поэтому она, подозревая беременность, смело направляется к гинекологу.
На 5 неделе гестационного срока еще нельзя выявить патологии, оценить состояние плода или определить пол. Однако в этот период УЗИ позволяет:
- расслышать сердцебиение эмбриона;
- диагностировать нормальную и внематочную беременность;
- уточнить срок беременности;
- выявить причину задержки менструации, если беременность отсутствует.

Первое УЗИ: на 10-14 неделе (плановое, скрининговое)
Обычно 1 плановое обследование назначается на 12-ю неделю беременности. Уже на этом сроке состояние женщины и как протекает беременность в общем легко оценивается. Более того, УЗИ выявляет патологические изменения плода. Это важно, поскольку при обнаружении отклонений может понадобиться прерывание беременности, а в первом триместре врач назначит медикаментозный аборт — неопасный для здоровья женщины.
Главные задачи первого планового УЗИ:
- Определение специального параметра — толщины воротниковой зоны (область между мягкими тканями, покрывающими позвоночник и внутреннюю поверхность кожи, заполненная жидкостью). Измерение этого показателя позволяет выявить развитие хромосомных патологий — синдрома Дауна и др.;
- Измерение копчико-теменного размера. Показатель определяет размеры плода и точный гестационный срок;
- Диагностика сердечной деятельности плода – основной показатель жизнеспособности;
- Выявление многоплодия;
- Оценка наличия и развития органов ребенка;
- Определение предполагаемой даты родов;
- Установление соответствия размеров плода гестационному возрасту.
Также первое обследование позволяет оценить расположение плаценты и определить состояние и тонус матки. Зачастую первое плановое УЗИ – это знаменательное событие для пары, поскольку они впервые могут увидеть своего будущего ребенка.

Второе плановое УЗИ: на 20-24 неделе
Обследование во втором триместре – крайне важное мероприятие. К 22 неделе беременности все внутренние системы и органы ребенка практически сформированы и наблюдается его активная двигательная активность, поэтому можно оценить состояние ребенка и детально рассмотреть его со всех сторон. Кроме того, именно тогда будущие родители могут узнать пол ребенка.
Основные цели второго исследования:
- проведение фетометрии – определение биометрических показателей (длина трубчатых костей, окружность головы, живота, бипариетальный и лобно-затылочный размер). По полученным данным вычисляется вес ребенка;
- выявление возможных патологий развития плода;
- оценка размеров, зрелости, структуры и расположения плаценты;
- проведение допплерометрии – исследования маточно-плацентарного кровообращения и кровотока в аорте и среднемозговой артерии плода;
- оценка пуповины – возможно обнаружение обвития вокруг шеи плода, однако на этом сроке это не опасно, поскольку ребенок активно двигается и ситуация может разрешиться сама собой;
- оценка шейки матки. Нормальный размер – не менее 3 см. С приближением родов она укорачивается и сглаживается. Внутренний зев должен быть полностью закрыт. Нарушение этих параметров указывает на истмико-цервикальную недостаточность, требующую наложения швов на шейку матки или введения акушерского пессария.

Третье плановое УЗИ: на 32-34 неделе
УЗИ в третьем триместре также крайне важно, поскольку врач определяет, каким образом будет проходить родоразрешение. Помимо этого, оно преследует следующие цели:
- определение положения и предлежания плода. Положение, в котором будет находиться ребенок, уже не изменится до родов. От него и от предлежания будет зависеть способ родоразрешения. Так, при продольном положении и нормальном головном предлежании – это естественные роды, при поперечном или косом положении и тазовом предлежании – кесарево сечение;
- оценка размеров, веса плода;
- оценка размеров, зрелости и локализации плаценты;
- оценка количества, качества околоплодных вод.

УЗИ перед родами
Исследование в этот период не обязательное, поэтому проводится не всегда. Его главная цель – назначение способа родоразрешения. При этом оценивается:
- положение, предлежание плода;
- масса ребенка;
- локализация пуповины (исключение обвития).
Внеплановые УЗИ назначаются по необходимости и по желанию пациентки
В некоторых случаях беременной назначается внеплановое УЗИ. Оно может понадобиться для оценки состояния женщины, предотвращения возможных осложнений при возникновении патологий или тревожных симптомов:
- аномальное развитие плода;
- несоответствие размеров матки гестационному сроку;
- боль в брюшной полости;
- кровянистые выделения;
- патологии созревания плаценты;
- отсутствие шевелений и других признаков плода;
- внутриутробная задержка развития ребенка.
Дополнительные исследования могут назначаться специалистом в любой период вынашивания вплоть до родов.
Норма показателей, определяемых на УЗИ. Таблицы по неделям беременности
Размеры плода по неделям беременности
| Срок беременности (недели) | Вес, г | Длина, см |
| 8 | 1 | 1,6 |
| 9 | 2 | 2,3 |
| 10 | 4 | 3,1 |
| 11 | 7 | 4,1 |
| 12 | 14 | 5,4 |
| 13 | 23 | 7,4 |
| 14 | 43 | 8,7 |
| 15 | 70 | 10,1 |
| 16 | 100 | 11,6 |
| 17 | 140 | 13 |
| 18 | 190 | 14,2 |
| 19 | 240 | 15,3 |
| 20 | 300 | 16,4 |
| 21 | 360 | 26,7 |
| 22 | 430 | 27,8 |
| 23 | 501 | 28,9 |
| 24 | 600 | 30 |
| 25 | 660 | 34,6 |
| 26 | 760 | 35,6 |
| 27 | 875 | 36,6 |
| 28 | 1005 | 37,6 |
| 29 | 1153 | 38,6 |
| 30 | 1319 | 39,9 |
| 31 | 1502 | 41,1 |
| 32 | 1702 | 42,4 |
| 33 | 1918 | 43,7 |
| 34 | 2146 | 45 |
| 35 | 2383 | 46,2 |
| 36 | 2622 | 47,4 |
| 37 | 2859 | 48,6 |
| 38 | 3083 | 49,8 |
| 39 | 3288 | 50,7 |
| 40 | 3462 | 51,2 |
| 41 | 3597 | 51,7 |
| 42 | 3685 | 51,5 |
Отклонение показателей в меньшую сторону — признак задержки внутриутробного развития плода, изменения в большую сторону — признак крупного плода, что усложнит естественные роды. В таких случаях врачи отдают предпочтение кесареву сечению.
Размеры головки по неделям беременности
| Срок беременности, нед. | Лобно-затылочный размер (ЛЗР), мм | Бипариетальный размер (БПР), мм | ||
| Средний показатель | Допустимые колебания | Средний показатель | Допустимые колебания | |
| 11 | 17 | 13-21 | ||
| 12 | 21 | 18-24 | ||
| 13 | 24 | 20-28 | ||
| 14 | 27 | 23-31 | ||
| 15 | 31 | 27-35 | ||
| 16 | 45 | 41-49 | 34 | 31-37 |
| 17 | 50 | 46-54 | 38 | 34-42 |