Узи на 22 неделе беременности тазовое предлежание
Содержание статьи
Тазовое предлежание плода
Тазовое предлежание плода является довольно распространенным диагнозом, который обычно ставят женщине на 20-22 неделях беременности. Именно в 90% случаев плод размещается головой вниз, а спиной поворачивается в левую сторону. Таким образом он занимает правильное положение, которое еще называют головным предлежанием. Такое положение является наиболее удобным и, что самое важное, безопасным для родов. Но в некоторых случаях малыш может занять совершенно иное положение, которое существенно осложнит предстоящие роды.
Содержание статьи:
- Тазовое предлежание плода: что это такое?
- Классификация тазовых предлежаний плода
- Особенности течения беременности при тазовом предлежании плода
- Ведение беременности и родов при тазовом предлежании плода
- Причины тазового предлежания плода
- Диагностика тазового предлежания плода
- Осложнения родов при тазовом предлежании плода и их профилактика
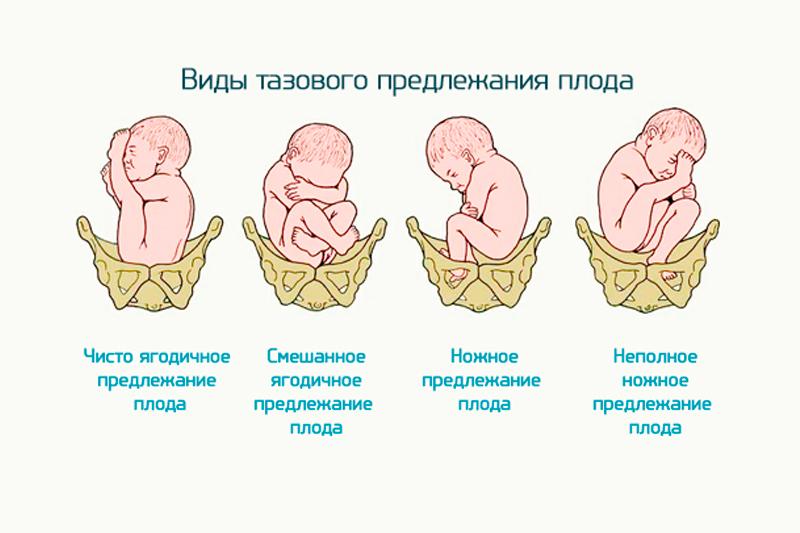
Тазовое предлежание плода: что это такое?
Если вас интересует, что такое тазовое предлежание плода, то обратите внимание, что под этим диагнозом подразумевается вариант расположения плода в матке, при котором его тазовый конец расположен ко входу в малый таз женщины. Стоит отметить, что роды в этом случае считаются патологическими, поскольку есть опасность различных осложнений. Но при этом стоит отметить и низкую частоту родов с тазовым предлежанием плода, поскольку встречаются они в 3-5% случаев. Стоит также сказать и то, что главной опасностью во время этих родов является перинатальная смертность плода.
Зачастую диагноз ставят женщине не раньше 22 недели беременности, поскольку до этого срока малыш может занимать различные положения. В период с 32 по 34 недели еще можно исправить положение, используя, например, специальную гимнастику. Если никакие методы не помогли и ребенок все же занял неправильное положение, назначают кесарево сечение. При этом риск осложнений в таком случае существенно ниже, чем при естественных родах.
Классификация тазовых предлежаний плода
В зависимости от того, какое именно занял положение малыш, выделяют несколько видов тазового предлежания плода. Под ягодичным вариантом подразумевают такое положение плода, при котором его ножки согнуты в тазобедренных суставах, а колени выпрямлены и прижаты к животу. Довольно часто встречается такая патология у женщин, которые рожают впервые. Частота случаев составляет 50-70%. При ножном положении плода оба бедра или одно разогнуты, а ножка находится как раз у выхода из матки. Встречается у 10-30% случаев преимущественно при вторых и последующих родах. Смешанное предлежание плода, когда согнуты и бедра, и ножки, встречается очень редко — в 5-10% случаев.
Особенности течения беременности при тазовом предлежании плода
Многих женщин волнует вопрос, что значит тазовое предлежание плода и почему его принято считать патологией. Стоит отметить, что в некоторых случаях даже с этим диагнозом роды могут пройти без проблем и ребенок родится здоровым. Но в то же время специалисты отмечают, что риск осложнений в результате этой патологии существенно выше. Чтобы избежать проблем, врачи гораздо чаще прибегают к хирургическим методам ведения родов, если у женщины обнаруживается тазовое предлежание плода.
К наиболее распространенным осложнениям, которые могут случиться во время родов относят: слабость родовой деятельности, преждевременное излитие околоплодных вод, внутриутробную гипоксию плода, разгибание и ущемление головки плода. Именно поэтому важно правильно и вовремя диагностировать эту патологию и постараться ее исправить.
Ведение беременности и родов при тазовом предлежании плода
Поскольку врачи понимают, чем опасно тазовое предлежание плода, они обычно тщательно следят за состоянием здоровья женщины и положениями малыша. Если эта патология обнаруживается до 28 недели беременности, поводов для беспокойства не должно возникнуть. Врачам достаточно будет только наблюдать за женщиной. Но если патологию обнаруживаю в период с 29 по 30 недели, то специалисты подбирают тактику ее исправления. Для этой цели могут применяться как традиционные методы, так и нетрадиционные. К последним относятся: ароматерапия, акупунктура, гомеопатия, плавание, световые и звуковые воздействия.
Одним из наиболее популярных и эффективных традиционных методов исправления тазового предлежания плода считается корригирующая гимнастика. Стоит отметить, что она показывает свою эффективность в более чем 75% случаев. Но при этом в некоторых случаях ее категорически нельзя назначать. К таким случаям, прежде всего, относят гестоз, аномалии развития плода и матки, предлежание плаценты. В случае если тазовое предлежание плода сохраняется вплоть до 35-37 недели беременности врачи могут попробовать выполнить наружный поворот плода на головку, разработанный Б.Л. Архангельским. Этот метод показал свою эффективность, которая достигает 87%. Выполнять эту процедуру должен исключительно врач высокой квалификации. Делать это нужно только в условиях стационара, чтобы в случае необходимости могло быть произведено кесарево сечение, а также оказана вся необходимая помощь малышу и матери. После того, как плод перевернули, его необходимо закрепить. Для этой цели обычно используют различные упражнения и бандаж, которые способствуют фиксации плода в благоприятном для родов положении. Стоит также отметить, что даже в случае неудачного окончания процедуры, все же возможны роды естественным путем.
Причины тазового предлежания плода
Выделяют также плодовые факторы патологии: врожденные аномалии развития плода, многоплодие, вестибулярные расстройства и недоношенность. Влияют на занимаемое малышом положении также плацентарные факторы. К ним относится еще предлежание плаценты. Причиной может стать много- или наоборот маловодие, за счет которого плод легко и свободно перемещается, из-за чего его головка не закрепляется в тазовом дне женщины. Но может возникнуть и обратная ситуация, когда ребенок просто-напросто не имеет возможности активно двигаться, если он обвит пуповиной.
Ребенок, который вскоре появится на свет, уже имеет инстинкт самосохранения. Поэтому в случае какой-либо угрозы он занимает наиболее комфортное для себя положение. Кроме всех вышеперечисленных причин, стоит также отдельно сказать о генетической. Существует мнение, что у женщин, которые родились в ягодичном предлежании, есть большой риск, что их малыш также займет неправильное положение перед родами.
Диагностика тазового предлежания плода
Разумеется, многих женщин интересуют, какие бывают признаки тазового предлежания плода. Дело в том, что женщина, у которой диагностировали тазовое предлежание плода, признаки патологии может не заметить. Никакие боли или выделения не свидетельствуют о том, что малыш занял неправильное положение. В связи с этим можно сказать, что обнаружить патологию может только врач. Для этой цели чаще всего используют методы наружного акушерского и влагалищного исследований.
Во время наружного исследования врач определяет предлежащую ко входу в таз крупную, мягкую и малоподвижную часть. В то же время в дне матки легко определяется твердая, круглая и подвижная часть, которая является головкой плода. Наблюдается также более высокое стояние дна матки, которое совершенно не соответствует сроку беременности. Что касается сердцебиения, то оно прослушивается на уровне с пупком или немного выше его.
Влагалищное исследование показывает при ягодичном предлежании мягковатую и объемную часть, на которой можно определить крестец, копчик и паховый сгиб. В случае смешанного или ножного предлежания врач определяет легко стопы плода. Стоит также отметить и то, что диагностировать патологию можно довольно легко с помощью УЗИ. Этот метод позволяет даже определить вид тазового предлежания плода. Во время диагностики также оценивается положение головки и степень ее разгибания. Кстати, чрезмерное разгибание головки может стать причиной осложнений во время родов вроде травм мозжечка, шейного отдела спинного мозга и других повреждений.
Осложнения родов при тазовом предлежании плода и их профилактика
Если у женщины диагностировали тазовое предлежание плода и за период беременности врачам не удалось исправить эту патологию, роды все же возможны двумя путями: естественным и с помощью кесарева сечения. Выбор определенного способа родов зависит от некоторых факторов. К ним могут относиться такие факторы как: возраст беременной женщины, данные анамнеза, срок беременности, размеры таза, заболевания, вид тазового предлежания, пола и массы плода.
Как уже говорилось выше, роды могут пройти естественным путем. Это возможно только в том случае, если срок беременности составляет не более 37 недель. Вес плода не должен превышать 2500 граммов, а размеры таза матери должны быть нормальными. При этом родиться должна девочка, а не мальчик, а предлежание должно быть ягодичным или смешанным. В ином случае необходимо делать кесарево сечение. Выбрать последний вариант стоит также в том случае, если роды преждевременные, вес малыша составляет меньше 2500 граммов или больше 3500 граммов, он мужского пола, а тазовое предлежание является ножным.
Иногда уже во время естественных родов врач может решить провести кесарево сечение. Обычно это решение принимают в следующих экстренных случаях: слабая родовая деятельность, гипоксия плода, отслойка плаценты, дискоордирнация родовой деятельности, выпадение ножек, ручек или пуповины. Тазовое предлежание плода, роды при котором чаще всего бывают путем кесарева сечения, может стать причиной различных осложнений. При этом стоит сделать акцент на том, что на ход беременности эта патология никоим образом не влияет. Напротив, проблемы могут возникнуть исключительно во время родов.
Какие же могут возникнуть осложнения? Прежде всего, это слабая родовая деятельность. Дело в том, что тазовый конец плода по своему объему существенно меньше головки. Он довольно слабо давит на матку, в результате чего она плохо сокращается, а ее шейка раскрывается очень медленно. Кроме того, во время родов у малыша может запрокинуться головка, что в свою очередь станет причиной травмы. Стоит также отметить и то, что во время родов может зажаться пуповина между головкой малыша и стенкой родового канала. Это затруднит приток кислорода, что станет причиной гипоксии.
Разумеется, многие молодые мамы, когда узнают о наличии патологии, начинают волноваться и искать способы, как от нее избавиться. Однако делать это до 32 недели не стоит, поскольку до этого срока малыш может еще много раз поменять свое положение. И только на 32 неделе, в случае, если малыш не поменял свое положение, можно начинать заниматься гимнастикой. Но при этом стоит обязательно предварительно проконсультироваться с врачом. Все занятия рекомендовано начинать с разминки. Для этого нужно будет немного походить обычным шагом, а затем на носочках. Желательно выполнять комплекс упражнений, который подобрал для вас лечащий врач. Только таким образом можно достичь наиболее эффективного результата.
Источник
Тазовое предлежание плода
Тазовое предлежание плода — это один из вариантов расположения ребенка в утробе матери. В данном случае плод как-бы «сидит» в матке, а его головка направлена вверх. В норме тазовое предлежание наблюдается до 32-х недель, после этого срока такое расположение плода считается патологическим.
Определить тазовое предлежание может только врач-гинеколог во время осмотра или по результатам УЗИ. Если ребенок расположен неправильно врач может назначить специальные упражнения или провести манипуляции для корректного расположения плода.
Чтобы определить принял ли малыш правильное положение для родов необходимо на 32-34 неделе обязательно пройти обследование у гинеколога и УЗИ.
Виды тазового предлежания плода
Тазовое предлежание плода распределяют на виды:
- ягодичное;
- ножное.
При ягодичном тазовом предлежании плода во время родов первыми появляются ягодицы младенца. При этом его ножки располагаются вдоль туловища и расправлены в коленках. При подобном положении можно сказать, что женщине повезло, так как в этом случае она практически не нуждается в дополнительной помощи, а риск осложнений сводится к минимуму. При смешанном ягодичном предлежании могут одновременно показаться ножки и таз.
Ножное предлежание считается более неблагоприятным. По статистике, таким образом рождается до 15% детей с тазовым предлежанием. При ножном положении первыми из родовых путей показываются ножки, а не таз. Обычно в случае ножного предлежания проводят кесарево сечение.
Причины тазового предлежания
Причин, вызвавших тазовое предлежание плода, может быть достаточно много, однако самыми распространенными являются:
- многоводие — обычно в этом случае малыш отличается высокой подвижностью и просто не успевает занять нужное положение к моменту родов;
- маловодие — в этом случае возможности ребенка менять свое положение ограничены, в результате чего малыш просто не может принять физиологическую позу;
- беременность близнецами — в этом случае малышам очень трудно двигаться из-за нехватки места, стоит отметить, что «традиционное» головное предлежание плода при многоплодной беременности является редкостью независимо от недели беременности;
- обвитие пуповиной — иногда очень активный малыш может настолько сильно обмотать себя пуповиной, что принять к родам правильное положение становиться для него совершенно невозможным;
- патология матки — некоторые заболевания матки (например, миома) могут непосредственным образом влиять на положение плода.
В некоторых случаях при наличии описанных выше проблем, тазовое предлежание плода может грозить следующими опасностями:
- преждевременными родами;
- гипоксией — в том случае, если ребенок в ягодичном положении пережал пуповину;
- трудными родами с опасностью травмирования как матери, так и ребенка..
Диагностика тазового предлежания

Самостоятельно заподозрить тазовое предлежание плода, не разбираясь в акушерстве и гинекологии, практически невозможно. Кроме того, подобное положение до наступления определенного срока совершенно не должно беспокоить будущую маму. Обычно первые симптомы при тазовом предлежании в матке определяются акушером на осмотре в 32-34 недели. В этом случае врач обращает внимание на область прослушивания сердцебиения ребенка и производит пальпацию живота. В том случае, если симптомы будут указывать на тазовое предлежание плода, специалист назначит дополнительное обследование, которое либо подтвердит, либо опровергнет его заключение.
Существует несколько способов, к которым прибегают опытные акушеры для того чтобы определить наличие тазового предлежания у плода.
- Во-первых, это визуальный осмотр и ощупывание живота. Обычно специалисту не составляет особого труда определить положение, где находится головка ребенка, а где его стопы. Кроме того, акушер может прибегнуть к прослушиванию сердечка. Если его звуки слышны выше пупка, значит, ребенок находится в тазовом предлежании. Это самый простой и доступный метод исследования и диагностики.
- Во-вторых, определить предлежание плода и расположение головки акушер может в момент начала родов. Обычно к этому способу прибегают в том случае, если женщина поступает на роды экстренно и у нее нет никаких данных о проведенных ранее обследованиях, и о том, в каком положении находится плод — тазовом или головном. В этом случае специалист прощупывает положение ребенка через влагалище.
- В-третьих, самым верным и надежным способом считается проведение УЗИ. Лучше всего при тазовом предлежании проводить УЗИ на 32-34 неделе, когда малыш принимает свое окончательное положение.
Лечение
На самом деле при отсутствии патологии тазовое предлежание плода не является каким-то страшным диагнозом, которого нужно опасаться. Кроме того в ряде случаев исправить подобное положение может быть достаточно просто.
Помните, что любые упражнения и манипуляции, направленные на то, чтобы придать ребенку нужное положение, должны быть полностью согласованы со специалистом. В противном случае вы рискуете нанести будущему малышу непоправимый вред.
- Упражнение «Повороты». Для поворота лечь на спину и слегка согнуть ноги в коленях. После этого нужно плавно повернуться на бок и полежать в таком положении около 2-х мину. Затем манипуляцию нужно повторить, но уже на другом боку. Число повторов в подобном упражнении не должно превышать 8-10.
- Упражнение «Подъем ягодиц». Это упражнение противопоказано женщинам с предлежанием плаценты или имеющим рубец на матке. Его суть заключается в том, чтобы приподнять таз и положить под него мягкий валик. В таком положении нужно провести 10-15 минут.
Все упражнения при тазовом предлежании должны выполняться аккуратно. В противном случае можно спровоцировать преждевременные роды. Во время беременности стоит тщательно слушать рекомендации врача и не пренебрегать посещениями гинеколога. Помните, что при тазовом предлежании плода женщина нуждается в более тщательном наблюдении.
Если описанные выше способы не дали положительного результата, то примерно на 35-38 врач может произвести «акушерский переворот». В данном случае специалист с помощью специальных манипуляций, нажимая на живот женщины, придает плоду нужное положение. Однако большинство малышей, повернутых таким образом, в ближайшее время снова возвращаются в тазовое положение.
При тазовом предлежании возрастает вероятность родов путем кесарева сечения, но многие женщины благополучно рожают естественным путем. Противопоказанием для вагинальных родов в данном случае может стать слишком крупный плод либо обвитие пуповиной.
Источник
???? Клинические рекомендации Тазовое предлежание плода – 2020
Сокращённый вариант
Год окончания действия: 2022
Разработчик клинической рекомендации
- Российское общество акушеров-гинекологов
Одобрено Научно-практическим Советом Минздрава РФ
1. Краткая информация по заболеванию или состоянию
1.1 Определение
Тазовое предлежание (ТП) плода — клиническая ситуация с предлежанием ягодиц и/или ножки плода.
1.2 Этиология и патогенез
Этиологические факторы:
- недоношенность;
- анамнез ТП плода;
- сужение, аномальная форма таза;
- пороки развития матки;
- чрезмерная или ограниченная подвижность плода;
- многоводие или маловодие;
- многоплодие;
- новообразования внутренних половых органов;
- патология плацентации;
- врожденные пороки развития (ВПР);
- короткая пуповина;
- задержка роста плода (ЗРП).
1.3 Эпидемиология заболевания или состояния
Частота ТП плода:
- доношенная беременность — 3-5%;
- 34-36 недель при массе плода 2000-2499 г — 8%.
Структура ТП:
- чисто ягодичное предлежание — 63,2-68,0%;
- смешанное ягодичное — 20,6-23,4%;
- ножное –11,4-13,4%.
1.4 Особенности кодирования по МКБ
- O32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери
- O32.6 Комбинированное предлежание плода, требующее предоставления медицинской помощи матери
- O64.1 Затрудненные роды вследствие ягодичного предлежания
- O64.5 Затрудненные роды вследствие комбинированного предлежания
- O64.8 Затрудненные роды вследствие другого неправильного положения и предлежания плода
- О80.1 Самопроизвольные роды в ягодичном предлежании
- O80.8 Другие самопроизвольные одноплодные роды
- O83.0 Извлечение плода за тазовый конец
- O83.1 Другое акушерское пособие при родоразрешении в тазовом предлежании
- O83.2 Роды с другими акушерскими манипуляциями [ручными приемами]
1.5 Классификация заболевания или состояния
1) Ягодичное предлежание: чистое, смешанное.
2) Ножное предлежание: неполное, полное, коленное.
Позиция плода при ТП — спинка плода по отношению к сторонам стенок матки:
- I позиция – левая стенка,
- II позиция – правая стенка.
Вид – спинка плода по отношению к передней/задней стенке матки: передний или задний.
1.6 Клиническая картина заболевания или состояния
Признаки ТП плода при наружном исследовании:
- высокое стояние дна матки;
- плотная головка плода в дне матки, некрупные и мягкие ягодицы — над входом в таз;
- сердцебиение плода на уровне или выше пупка.
Бимануальное влагалищное исследование во время родов:
- прощупывается межъягодичная складка, крестец, половые органы плода;
- при чисто ягодичном можно определить паховый сгиб;
- при смешанном ягодичном рядом с ягодицами прощупывают стопу(ы) плода;
- при ножном определяется ножка или ножки плода.
2. Диагностика заболевания или состояния
Критерии установления диагноза: положение головного и тазового конца плода.
2.1 Жалобы и анамнез
Специфических жалоб нет.
Возможные жалобы:
- дискомфорт в подреберьях из-за давления плотной головки плода,
- шевеление плода преимущественно внизу живота при смешанном ягодичном или ножном.
2.2 Физикальное обследование
- Пальпация плода – важно подтвердить ТП плода в 36 недель беременности.
- Бимануальное влагалищное исследование при госпитализации и дополнительно в родах.
- УЗИ плода при госпитализации пациентки с ТП плода.
2.3 Лабораторные исследования согласно клиническим рекомендациям «Нормальная беременность».
2.4 Инструментальные диагностические исследования
После наружного исследования для подтверждения ТП — УЗИ плода с определением:
- вида ТП;
- массы плода;
- количества вод (амниотический индекс);
- локализации плаценты;
- аномалий развития;
- разгибания головки плода.
2.5 Иные диагностические исследования не требуются.
3. Лечение
3.1 Немедикаментозные методы лечения ТП плода
В 36 недель беременности ознакомление пациентки:
- с рисками родов в ТП плода,
- со снижающими риски медицинскими вмешательствами,
- с возможными методами родоразрешения и их осложнениями.
Для самостоятельного поворота плода на головку не рекомендованы корригирующая гимнастика и акупунктура – нет доказательств эффективности.
Для снижения вероятности кесарева сечения предлагается наружный поворот плода на головку:
- эффективность 30-80%;
- при успехе поворота спонтанная реверсия плода у 5%;
- информирование об отсутствии 100% гарантий эффективности;
- проводится в акушерском стационаре 2-3 типа с условиями для экстренного КС;
- проводится только опытным специалистом;
- в ≥36 недель беременности у первородящих и в ≥37 недель – у повторнородящих;
- не должно быть противопоказаний к родоразрешению через естественные родовые пути;
- при удовлетворительном состоянии плода по КТГ, допплерографии пуповинного кровотока;
- при нормальном количестве амниотической жидкости.
Противопоказания к наружному повороту плода на головку:
- планируемое КС;
- кровотечение второй половины беременности;
- патологическая/сомнительная КТГ;
- нарушение кровотока в системе мать-плацента-плод при допплерометрии;
- ЗРП с нарушением кровотока в артерии пуповины;
- препятствующие повороту аномалии, опухоли матки или её придатков;
- многоплодие, кроме поворота второго плода после рождения первого;
- рубец на матке;
- грубые пороки развития плода, мертвый плод;
- разгибание головки плода;
- преэклампсия или артериальная гипертензия;
- разрыв плодных оболочек;
- отсутствие добровольного информированного согласия на проведение наружного поворота;
- маловодие и многоводие;
- неустойчивое положение плода.
Перед манипуляцией информировать пациентку о 0,5% риске осложнений:
- отслойка нормально расположенной плаценты;
- преждевременные роды;
- дородовое излитие околоплодных вод;
- разрыв матки;
- эмболия околоплодными водами;
- дистресс плода.
Предикторы успешного поворота:
- высокий паритет;
- абдоминальная пальпация головки плода;
- отсутствие ожирения;
- прикрепление плаценты на задней или боковых стенках матки;
- чисто ягодичное предлежание плода;
- индекс амниотической жидкости более 10 см.
При наружном повороте плода на головку не рекомендовано рутинное выполнение:
- токолиза, особенно у повторнородящих;
- спинальной или эпидуральной анестезии.
Несенсибилизированным резус-отрицательным пациенткам после поворота плода на дополнительно в/м иммуноглобулин человека антирезус Rho[D].
При успешном повороте плода:
- ведение беременность по КР «Нормальная беременность»,
- при спонтанном начале родовой деятельности – ведение родов через естественные родовые пути.
При неэффективном повороте — ведение родов через естественные родовые пути при отсутствии противопоказаний.
3.2. Кесарево сечение при ТП плода
Плановое КС (III кат. неотложности) при ТП плода:
- беременность менее 32 недель,
- сочетании с другими показаниями к КС,
- рубец на матке после КС,
- ножное предлежание плода (рекомендательный характер),
- предполагаемая масса плода <2500г или >3600г.
Плановое КС рекомендовано ≥39 недель беременности.
Перед плановым КС — УЗИ плода или наружные приемы определения положения и предлежания.
Информирование пациентки о безопасность естественных родов:
- сопоставима с таковой при головном предлежании,
- перинатальная смертность 0,8-1,7‰, при КС — от 0-0,8‰; при головном предлежании — 1‰.
3.3. Роды через естественные родовые пути при ТП плода
Ведение родов:
- только опытным акушер-гинекологом;
- в акушерском стационаре 2 или 3 группы с условиями для экстренного КС;
- в акушерском стационаре 1 группы только при стремительных родах.
Факторы благоприятного исхода родов:
- отсутствие причин, препятствующих неосложненным естественным родам;
- беременность ≥36 недель;
- отсутствие анатомического сужения таза;
- отсутствие ЗРП и нарушений состояния плода;
- предполагаемая масса плода не менее 2500 г и не более 3600 г;
- ягодичное предлежание плода;
- отсутствие разгибания головки и/или запрокидывания ручек;
- нет аномалий развития плода, приводящих к затрудненным родам;
- без анамнеза КС;
- обученный ведению родов в ТП медицинский персонал;
- спонтанное начало родовой деятельности.
Рекомендовано учитывать желание пациентки:
- настаивающей на родах через естественные родовые пути при отсутствии показаний к КС,
- информировать о возможных затруднениях при вагинальных родах.
Неблагоприятные факторы для родов через естественные родовые пути:
- ЗРП;
- отсутствие опытного специалиста;
- ножное предлежание, кроме госпитализации во 2 периоде с адекватной родовой деятельностью;
- подтвержденное на УЗИ разгибание головки плода и/или запрокидывание ручек;
- предполагаемая масса плода: <2500г или >3600г;
- препятствующие естественным родам аномалии развития плода;
- ожирение с ИМТ >35 кг/м2;
- отказ беременной от родов через естественные родовые пути.
1-й период родов:
- ведение в удобном для пациентки положении;
- противопоказана амниотомия из-за повышения риска выпадения и сдавления пуповины;
- бимануальное влагалищное исследование для исключения выпадения пуповины сразу после спонтанного разрыва плодных оболочек, частота 1% при полном ягодичном, ≥10% при ножном;
- непрерывный КТГ-мониторинг состояния плода.
Не рекомендовано во время родов:
- забор крови из ягодиц плода для определения уровня лактата;
- рутинная нейроаксиальная анальгезия для обезболивания – недостаточно изучена при ТП.
При показаниях к родовозбуждению — индукция родов р-ром окситоцина.
Не рекомендована родостимуляция в активную фазу родов.
Ведение партограммы для контроля прогресса родов.
2-й период родов:
- адаптировать положение женщины с учетом её предпочтений;
- предупредить о возможно смене вертикальной позиции на литотомическую;
- непрерывный КТГ-мониторинг состояния плода;
- не рекомендуется рутинная эпизиотомия;
- при показаниях возможна медиолатеральная эпизиотомия;
- КС, если в течение часа ягодицы пассивно не опустились на тазовое дно;
- акушерское пособие не рекомендовано ранее самостоятельного рождения ребенка до уровня пупка;
- прием Пинарда при рождении туловища до уровня пупка без самостоятельного рождения ножки при чисто ягодичном предлежании;
- контроль поворота плода в передний вид, избегая заднего вида;
- при рождении ребенка до нижнего угла лопаток для облегчения рождения ручек выполняют ротацию туловища без тракции;
- после рождения ребенка до уровня нижнего угла лопаток при запрокидывании ручек выполняется прием Ловсета или классическое ручное пособие по выведению ручек;
- после рождения плечиков и не определимой линии роста волос поворот туловища передней поверхностью к полу, с последующим давлением над лоном для сгибания головки и опускания её в полость таза;
- при отсутствии самостоятельного рождения головки пособие по методу Брахта, или прием Морисо-Смелли-Вайта, или наложение щипцов Пайпера;
- наложение щипцов проводит только опытный акушер-гинеколог;
- не рекомендована рутинная операция экстракции плода за тазовый конец;
- завершение рождения плечевого пояса и головки за 3-5 мин.
3.4. Ведение преждевременных родов в ТП плода
Консилиум врачей для выбора способа родоразрешения при преждевременных родах и ТП плода.
Не рекомендовано КС при сроке беременности 22–25 недель.
В 26-31 недель беременности предпочтительно КС.
4. Медицинская реабилитация не применяется.
5. Профилактика и диспансерное наблюдение
Не существует достоверных способов профилактики ТП плода.
6. Организация оказания медицинской помощи
- Родоразрешение в акушерских стационарах 2 или 3 группы.
- Для наружного поворота плода госпитализация в акушерский стационар 2 или 3 группы.
7. Дополнительная информация
На исход родов в ТП плода влияют:
- дородовая подготовка беременной;
- информирование пациентки о наружном повороте плода на головку, показаниях к способам родоразрешения;
- информирование пациентки о незначительном снижении перинатальной смертности и заболеваемости новорожденных при КС;
- информирование пациентки о факторах, влияющих на безопасность естественных родов.
Источник