Узи на 22 неделе беременности где лучше
Содержание статьи
УЗИ на 22 неделе беременности: размер плода и другие особенности

Контакт между мамой и малышом на 22 неделе беременности можно считать налаженным. Женщина уже чувствует шевеления, может следить за активностью крохи и даже понимать, что ему нравится, а что – нет. Идет второй триместр, позади два первых скрининга. На 22 неделе УЗИ будет назначено тем, кто не успел сделать его неделей-другой раньше. О том, что покажет обследование, мы расскажем в этой статье.

Цель обследования
УЗИ на 22 неделе завершает второй пренатальный скрининг, который проводится с 18 по 21 неделю беременности. Если по ряду причин женщина не смогла пройти обследование в этот промежуток времени (болела, уезжала), то сейчас самое время посетить кабинет ультразвуковой диагностики.
Кровь на биохимический анализ обычно сдается раньше – в период с 16 по 18 неделю. УЗИ не привязано столь жестко к сдаче крови, как во время первого скрининга, который женщина проходила в первом триместре. Именно поэтому есть время выбрать наиболее подходящий день для встречи со своим малышом. Пока – на мониторе аппарата УЗИ.

Цель обследования – выявление возможных патологий и аномалий развития плода, как генетических, так и вызванных иными причинами.
Если же обязательное пренатальное обследование уже пройдено, то на этой неделе могут быть и другие причины сходить к диагносту. На контрольное УЗИ направляют женщин, у которых второй скрининг выявил повышенные риски патологий, а также тех, кто вынашивает двойню или тройню.
Ультразвуковое сканирование будет показано тем, у кого имеется угроза прерывания беременности, появились жалобы на боли и нетипичные для «интересного положения» выделения. Если беременность наступила благодаря процедуре ЭКО, то УЗИ тоже назначается чаще обычного, и 22 неделя, возможно, не станет исключением.


На УЗИ на этой неделе могут отправиться женщины, у которых ранее были замершие беременности или выкидыши на данном сроке. Ультразвуковое сканирование может понадобиться в том случае, если возникли сомнения по поводу точного срока беременности.
Некоторые женщины на 22 неделе идут на ультразвуковую диагностику по собственному решению, чтобы, к примеру, выяснить пол ребенка, если этот вопрос принципиально важен для семьи или просто из любопытства.
Пол малыша уже не оставляет сомнений, его легко можно увидеть, ведь кроха еще не так велик, чтобы свернуться и закрыть обзор, и уже не так мал, чтобы половые органы имели микроскопические размеры.

Как проходит обследование?
Сделать УЗИ на этой неделе можно двумя способами – внешним (трансабдоминальным) или внутренним (интравагиналльным). Большинству будущих мам обследование проводится через переднюю брюшную стенку, ребенка на этом сроке уже довольно четко видно. Но если визуализация окажется затруднена (при маловодии или лишнем весе у мамы), то доктор может провести сканирование через влагалищную стенку, она тоньше и лучше проницаема для ультразвуковых волн.
Если женщина приходит на диагностику по причине угрозы самопроизвольного прерывания беременности, то осмотр будет осуществляться вагинальным датчиком, поскольку такой метод дает возможность внимательно изучить признаки угрозы, состояние маточных стенок и шейки матки.

Если к УЗИ в первом триместре женщина ответственно готовилась, отказывалась от пищи, способствующей газообразованию, а также наполняла мочевой пузырь, если предстояло обследование через переднюю брюшную стенку на небольшом сроке, то сейчас готовиться к ультразвуковому сканированию не требуется.
Количество амниотической жидкости уже достаточное, чтобы обзор при внешнем УЗИ был достаточно четким, а наличие возможных газов в кишечнике будущей мамы уже не играет никакой роли, ведь матка увеличилась в размерах, вышла за пределы малого таза, и сдавить ее петли кишечника уже никак не могут.
Если хочется пройти УЗИ в трехмерном формате, так называемое 3D-УЗИ, то следует приготовиться к тому, что процедура будет в несколько раз более продолжительной по времени, чем обычное УЗИ, а потому не стоит пить много жидкости, чтобы потом не захотеть в туалет. Двухмерное обычное УЗИ на 22 неделе продлится около 7-10 минут, а трехмерное – от 40 минут до часа.

С собой на исследование женщине следует взять паспорт, полис, обменную карту, а также пеленку, чтобы постелить ее на кушетку, и сменную обувь.
Что покажет исследование?
Малыш сильно изменился с момента последнего «свидания» с мамой на мониторе УЗИ в первом триместре, он вырос. Сейчас размеры плода уже достаточные, чтобы можно было более детально рассмотреть кроху. Его рост – около 25-27 сантиметров, а вес приближается к 400-450 граммам. Все внутренние органы и системы сформированы, теперь им остается только дозревать и расти.
Женщина «перешагнула» экватор свой беременности, первая половина пройдена. Сейчас уже меньше вероятность потерять ребенка, мама становится спокойнее. А вот малыш с каждым днем все более подвижен, поскольку развивается нервная система, кроха учится управлять своим телом – конечностями, мимическими мышцами. На УЗИ будущей маме покажут, как малыш научился шевелиться. При этом он уже задевает стенки матки, и женщины в подавляющем большинстве уже чувствуют шевеления своего крохи.

Мозг малыша на 22 неделе «обзаводится» первыми извилинами. Завершается формирование позвоночника – позвонки и диски между ними уже почти функциональны. Сердце крохи становится больше в размерах, оно ритмично и громко стучит, на УЗИ женщина сможет услышать его.
Появляются реснички и брови, но они настолько тонки, что рассмотреть их невозможно даже на аппарате с высоким разрешением. Ребенок, хоть еще и очень мал, хорошо различает «своих» и «чужих». Если мама во время прохождения УЗИ положит на живот руку, кроха приблизится к родной ладони, а на чужой для него датчик сканера и руки врача он отреагирует с точностью до наоборот – начнет отдаляться.

Расшифровка и нормы
В полученном на руки результате УЗИ женщина увидит большое количество числовых значений. Чтобы понять, насколько правильно и соответственно сроку беременности развивается плод, врачи пользуются специальными таблицами. Фетометрия малыша поможет понять, все ли с ним в порядке. На этом сроке все дети растут примерно одинаковыми темпами, а потому приведенные в таблицах значения актуальны для большинства будущих мам.
Доктор измеряет поперечный и продольный размеры головки. Они называются бипариентальным и лобно-затылочным. Это важнейшие показатели развития малыша на данном сроке. О пропорции тела говорят размеры парных костей – бедренной, голени, а также плечевой и костей предплечья.
О том, насколько хорошо малыш питается, нет ли у него внутренних отеков или гипотрофии, говорят окружность живота, окружность головки, грудной клетки.


Средние фетометрические нормы на 21-22 неделе беременности:
Околоплодные воды в норме имеют прозрачную консистенцию, их нормальное количество на данном сроке – 88-97 мм. Толщина плаценты – 22,8-23,6 мм, степень зрелости «детского места» пока нулевая. Положение ребенка в пространстве матки пока не имеет большого диагностического значения. Тазовое или поперечное положение плода, которое определяется на УЗИ, не должно тревожить ни будущую маму, ни ее лечащего врача, ведь кроха еще много раз перевернется до того, как ему станет тесно и движения будут ограничены.

Возможные проблемы
Самая распространенная проблема, с которой может столкнуться будущая мама по результатам УЗИ на 22 неделе, – это несоответствие размеров плода акушерскому сроку. Незначительное отклонение не вызывает опасений, а вот существенное превышение или отставание могут быть признаками возможных патологий развития ребенка. Существенной считается разница в 2 недели.
Акушерским считается срок от первого дня последних месячных. От эмбрионального, фактического он отличается примерно на 2 недели. Разница в параметрах, таким образом, может быть связана с ошибкой в установлении срока. Это не редкость у женщин с нерегулярным менструальным циклом, а также у женщин, которые не помнят точной даты последней менструации.
Если все размеры плода одновременно отличаются от нормы в большую либо меньшую сторону, врачи могут рассмотреть также вариант симметричной задержки внутриутробного развития. И тогда понадобятся дополнительные обследования, чтобы выяснить, получает ли малыш достаточное количество питательных веществ, витаминов и минералов, нет ли у него внутриутробной инфекции.

Рост детей во втором триместре может быть скачкообразным, а потому не исключено, что на контрольном УЗИ через неделю-другую параметры малыша придут в норму. Если нет, то будет назначено лечение, призванное улучшить маточно-плацентарный кровоток, которое обогатит кровь будущей мамы витаминами и другими важными полезными для ребенка веществами.
Если увеличенные или уменьшенные размеры частей тела ребенка, по мнению врачей, связаны с возможными патологиями развития, то это будет косвенно подтверждать и биохимический анализ крови, который сдавался ранее, и исследования анатомических особенностей. Генетические отклонения в 99% случаев сопровождаются пороками внутренних органов, а их уже хорошо видно на данном сроке.

Среди других проблем УЗИ-диагностики на 22 неделе – невозможность рассмотреть пол ребенка. Такое возможно только в том случае, если малыш расположен спиной к датчику, сидит попой вниз, и тогда у доктора нет физической возможности рассмотреть наружные половые органы крохи. В этом случае, если определение пола имеет большое значение, женщине посоветуют прийти на УЗИ позже, через пару недель. Возможно, малыш изменит положение в пространстве полости матки, тогда диагностика половой принадлежности ребенка не составит труда.
Еще одна распространенная проблема – угроза прерывания беременности. О ней женщине сообщат, если на УЗИ обнаружится утолщение маточных стенок, гипертонус мышц матки, а также изменения в шейке матки и цервикальном канале.
Прогнозы в большинстве случаев положительные, вовремя предпринятые меры по сохранению беременности гарантируют рождение в срок вполне здорового и крепкого малыша.


Снимки
На снимках УЗИ малыш уже виден отчетливо. Он еще худой, и это совершенно нормальное явление. Трехмерное УЗИ позволяет увидеть малыша более детально. Двойня на этой неделе выглядит так.
Если планируется получить снимок для семейного архива, стоит попросить дать его на электронном носителе. Бумага, на которой печатают снимки УЗИ, недолговечна, «фото» малышей быстро теряет четкость и выцветает. Снимки предоставляются за отдельную плату.

Источник
Узи на 22 неделе беременности где лучше
Особенности УЗИ на 21-й неделе беременности: что смотрят и как правильно расшифровать протокол
Проведение УЗИ на 21-й неделе беременности помогает провести осмотр малыша, определить соответствие его развития сроку гестации, пол ребенка, обвитие пуповиной, состояние плаценты, околоплодных вод, матки. Кровоток в сосудах матки и плаценты оценивается с помощью допплерографии. Процедура безопасна, безболезненна и незаменима для врача.
Показания и противопоказания
Выполнение УЗИ на 21-й неделе беременности входит в стандарт обследований женщин, ультразвук 2-го триместра проводится всем. Противопоказаний к нему не существует. Единственная причина, по которой обследование может не проводиться, – нежелание женщины.
В таком случае оформляется официальный документ – отказ, который подклеивается в обменную карту беременной.
К просмотру видеообзор от врача о беременности:
Подготовка и проведение УЗИ
УЗИ и допплерография проводятся в плановом и экстренном порядке, процедура не требует подготовки. Женщине не стоит употреблять много жидкости за 2–3 часа до обследования, чтобы не испытывать дискомфорта из-за переполненного мочевого пузыря во время манипуляции.
На двадцать первой неделе беременности УЗИ проводится через брюшную стенку. Для этого женщина располагается на кушетке на спине. Ноги кладет горизонтально или сгибает в коленях. При необходимости доктор может попросить лечь на бок.
Если нужно измерить длину шейки матки, беспокоят выделения или беременная имеет лишний вес, препятствующий обследованию, то используется трансвагинальный датчик для осмотра через влагалище.
Женщина лежит на кушетке, ноги согнуты в коленях и слегка разведены в стороны. Таким образом осматривается не только плод, но и провизорные органы – плацента, пуповина, околоплодные воды.
Допплерография проводится поверхностным датчиком по тому же принципу, что и обычное трансабдоминальное (через живот) УЗИ.
Процедура безболезненна при любом способе обследования. Время исследования составляет 10–15 минут.
Как проходит УЗИ плода смотрите в данном видео:
Можно ли увидеть пол ребенка
Во время проведения УЗИ на 21-й неделе беременности пол ребенка хорошо различим. Гениталии девочки определяются двумя параллельными линиями, мальчика – крошечным копьевидным выростом.
Расшифровка
С помощью УЗИ врач определяет размеры плода (это называется «фетометрия») и другие особенности внутриутробного развития – адекватность кровоснабжения ребенка, состояние плаценты, пуповины и родовых путей матери. Для расшифровки он сопоставляет данные, полученные при обследовании, с принятыми за норму показателями УЗИ на 21-й неделе беременности.
Нормы УЗИ на 21-й неделе беременности приведены в таблице:
| Оцениваемые параметры | Показатели нормы, мм |
| Бипариетальный размер (БПР) | 46–55 |
| Лобно-затылочный размер (ЛЗР) | 61–72 |
| Окружность головы (ОГ) | 165–200 |
| Окружность живота (ОК) | 140–170 |
| Кость голени | 29–37 |
| Бедренная кость | 33–40 |
| Кости предплечья | 24–32 |
| Плечевая кость | 29–37 |
| Длина туловища | 210–260 |
| Вес | 360–400 г |
| Носовая кость | 5,7–8,3 |
Во время УЗИ врач определяет количество плодов в матке, проверяет их развитие – если беременность многоплодная, один ребенок может забирать кровоток на себя и расти быстрее за счет другого малыша.
На 21-й неделе беременности органы и системы плода сформированы, постепенно увеличиваются в размерах, начинают выполнять свою функцию. Головной мозг функционирует активнее – малыш улыбается, хмурится, совершает хватательные движения ручками, перебирает ножками.
Врач осматривает печень, селезенку, почки, легкие ребенка, если замечает что-то подозрительное, то углубляется в описание конкретного органа, если нет, то измеряет его основные параметры.
21-я неделя беременности – начало функционирования желудочно-кишечного тракта, поэтому пищевод, желудок, кишечник, желчный пузырь, поджелудочная железа осматриваются особенно внимательно на предмет аномалий развития.
Подлежат осмотру позвоночник, лицевые кости.
В позвоночнике можно обнаружить незаращение нервной трубки, укорочение носовой кости указывает на синдром Дауна.
При УЗИ на 21-й неделе беременности смотрится расположение плаценты. Оно бывает:
- по передней стенке матки – норма;
- по задней стенке матки – норма;
- менее 7 см от внутреннего зева – низкое, это угроза кровотечения.
Характеристики плаценты на 21-й неделе гестации:
- толщина от 18,1 до 30,7 мм;
- нулевая степень зрелости;
- отсутствие очагов ишемии, кальцинатов.
На УЗИ 21-й недели беременности смотрится предлежание плода – это расположение малыша в матке:
- головное – головка ребенка направлена вниз, это физиологично;
- тазовое – головка направлена кверху, решается вопрос о виде родоразрешения.
Во время шевелений плод может намотать на себя пуповину. Обвитие пуповиной определяется при допплерографии.
С однократным обвитием возможны естественные роды, с многократным – ставится вопрос о кесаревом сечении во избежание удушения ребенка при прохождении по родовым путям.
Нормы допплерографии 21-й недели беременности:
| Оцениваемые параметры | Норма |
| ЧСС | 120–160 в мин. |
| Индекс резистентности плаценты | 0,36–0,69 |
| Индекс резистентности в артериях пуповины | 0,61–0,86 |
| Систолодиастолическое отношение в артерии пуповины | 3,86–3,95 |
Проведение УЗИ на 21-й неделе беременности показано всем женщинам. Его роль сложно переоценить – обследование помогает сохранить здоровье матери и ребенку.
Дополнительно смотрите как выглядит плод во время диагностики:
Расскажите о своих впечатлениях при прохождении 2-го скрининга. На какой неделе вам выполнялось УЗИ? Поделитесь информацией с друзьями и знакомыми.
Источник статьи: https://uziman.ru/pri-beremennosti/uzi-21-nedelya-beremennosti
Источник
Ультразвуковой скрининг второго триместра
Ультразвуковой скрининг второго триместра проводится на сроках 19-21 неделя беременности и его основными задачами являются:
1) оценка фетометрических параметров для определения их соответствия менструальному сроку беременности и исключения задержки внутриутробного развития плода;
2) оценка ультразвуковой анатомии плода с целью дородовой диагностики врожденных пороков развития (ВПР) и других патологических состояний;
2) формирование среди беременных группы риска, угрожаемой по рождению детей с хромосомными аномалиями и другими врожденными и наследственными заболеваниями, путем выявления эхографических маркеров этих заболеваний;
3) изучение особенностей развития плаценты и других провизорных органов, а также оценка количества околоплодных вод с целью получения дополнительной информации о развитии и течении беременности.
Довольно часто происходит путаница в связи с тем, что существует ещё и биохимический скрининг второго триместра, но у этих двух скринингов различные задачи и сроки проведения. Биохимический скрининг (тройной, четверной тест) проводится на сроках 14-20 недель беременности (рекомендованные сроки 16-18 недель) и подразумевает под собой исследование крови беременной с целью оценки риска некоторых хромосомных аномалий, дефекта нервной трубки, а также вероятности развития плацентарной недостаточности. Для расчёта рисков используются данные ультразвукового исследования, выполненного во время скрининга первого триместра в 11-13 недель.
Сроки проведения УЗ исследования во время беременности оказывают серьёзное влияние на качество дородового обследования. С одной стороны, срок исследования должен определяться оптимальной визуализацией внутренних органов плода с целью максимально точной диагностики врождённых пороков развития (ВПР). С другой стороны, он регламентируется возможностью прерывания беременности по медицинским показаниям в тех случаях, когда выявляются инвалидизирующие или несовместимые с жизнью ВПР.
Несомненно, в 22-24 недели оценка внутренних органов плода с помощью УЗ представляет меньшие трудности, чем в 19 недель, но в нашей стране рекомендуемые сроки для прерывания беременности по медицинским показаниям ограничены сроком 22-23 недели.
В связи с этим, определённым компромиссом мне, как врачу УЗД, представляется срок 20-21 неделя. Но многие акушеры-гинекологи стремятся отправить беременную женщину на УЗИ как можно раньше, желательно уже в 18-19 недель. Конечно, на этом сроке уже можно исключить большинство серьёзных пороков. Но многими исследованиями было доказано, что оптимальными сроками для проведения второго скринингового ультразвукового исследования является интервал от 20 до 22 недель беременности. В эти сроки чёткая визуализация всех структур плода возможна в 90% случаев, тогда как в 18–19 недель – только в 76%.
Несмотря на повсеместное распространение ультразвуковых исследований, дородовая диагностика ВПР продолжает вызывать трудности. По данным многочисленных зарубежных исследований, проведенных в разные годы, показатель их выявляемости в среднем составляет 45%. Российское мультицентровое исследование продемонстрировало аналогичный результат – 55%. Таким образом, можно сделать неутешительный вывод о том, что при скрининговых исследованиях каждый второй ВПР, подлежащий ультразвуковой диагностике, в условиях практического здравоохранения пропускается и констатируется только после рождения ребенка. Очевидно, что средние показатели отражают лишь тенденции в ультразвуковой диагностике и не характеризуют работу каждого специалиста. В разных клиниках чувствительность эхографии в отношении ВПР варьирует в очень широких пределах – от 20 до 97%.
Эффективность как скрининговых, так и селективных ультразвуковых исследований зависит от многих факторов, главными из которых являются:
1) квалификация врачей ультразвуковой диагностики;
2) сроки проведения и количество исследований;
2) диагностические возможности ультразвукового оборудования.
Оценка фетометрических параметров
Чтобы понять, большой ребёнок или маленький для данного конкретного срока, худенький или толстенький, нет ли отставания длины конечностей, а также их искривления и деформации с целью исключения различных скелетных аномалий, проводится, т.н. фетометрия. В процессе фетометрии производится измерение размеров головы, окружности живота, длины бедра, плечевой кости, предплечья и голени.
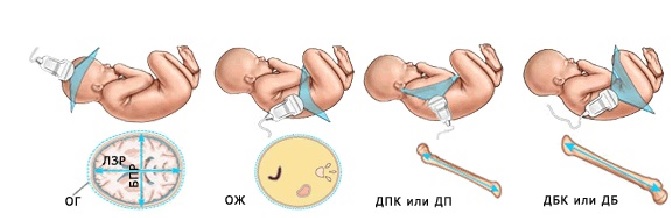
Кроме того оценивается длина носовых костей (ДНК) и отношение толщины преназальных тканей к ДНК. До срока 26 недель отношение ТПТ/ДНК > 0.8 является одним из маркеров хромосомных аномалий. В третьем триместре данный признак утрачивает своё значения из-за довольно выраженного преназального отёка у абсолютно здоровых детей. Очень часто, глядя на картинку своего малыша в 30 недель, мамы удивляются какой большой у ребёнка нос. На самом деле, нос чаще обычный, но кажется таким из-за отёка. А вот во втором триместре, в норме толщина преназальных тканей заметно меньше длины носовых костей.
Данные фетометрических измерений, занесенные в протокол, дают возможность врачу судить о размерах плода и об их соответствии менструальному сроку беременности. Все полученные значения необходимо сравнивать со специально разработанными для данного региона нормативными показателями.
Следует помнить, что при регулярном менструальном цикле срок беременности рассчитывается от первого дня последней менструации. Категорически неправильно вносить поправки в срок беременности на основании полученных во 2 триместре фетометрических данных. Вольное обращение с установленным сроком беременности нередко приводит к несвоевременному выявлению задержки внутриутробного развития плода и к другим серьезным диагностическим ошибкам.
Оценка ультразвуковой анатомии плода
Изучение анатомии плода включает последовательный осмотр структур головного мозга, лица, позвоночника, лёгких, сердца и главных сосудов, органов брюшной полости, почек, мочевого пузыря, наружных половых органов и конечностей.
Однако следует отметить, что даже самое тщательное исследование во 2 триместре не позволяет полностью исключить все пороки развития, поскольку некоторые нозологические формы проявляют себя только в поздние сроки беременности.
В рамках данной статьи я конечно не стану рассказывать о тех многочисленных возможных изменениях анатомии плода, которые могут быть выявлены во время УЗИ во 2 триместре. Расскажу только о тех особенностях развития ребёнка, которые отдельно отмечаются в заключении, описываются в протоколе и без должного объяснения, как правило, вызывают тревогу и беспокойство родителей, но при этом совершенно не являются пороком развития.
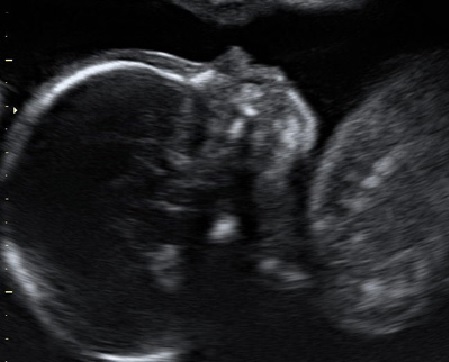
Первая такая особенность — это кисты сосудистых сплетений (КСС) боковых желудочков головного мозга. Они могут быть единичными и множественными, одно- и двухсторонними. Обычно КСС возникают между 13 и 18 неделями беременности, когда в сосудистой оболочке появляется сетчатая структура (свободное пространство, заполненное жидкостью). Постепенно эти пространства между сосудистыми ворсинками уменьшается и «кисты» исчезают. В исследованиях было показано, что до 20 недель КСС регистрируются в 59.5% случаев, в 20-24 недели – примерно в 35%, после 24 недель в 5 % наблюдений. К началу III триместра беременности подавляющее большинство (98%) КСС исчезают. Изолированные КСС являются доброкачественными изменениями, не влияющими на прогноз для жизни и здоровья.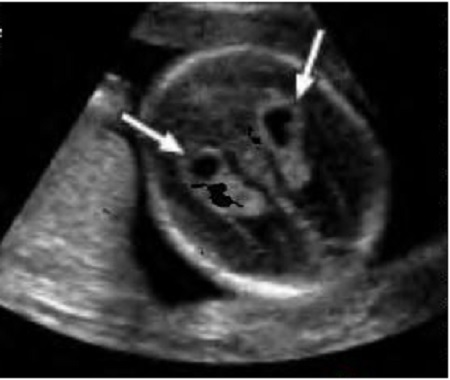
Второй особенностью развития является гиперэхогенный фокус (ГЭФ) в сердце плода. Выглядит это как подвижная белая точка в полости правого или левого желудочка. В зарубежной литературе его эхографическую картину сравнивают с мячиком для гольфа. Объясняется появление такого фокуса избыточным отложением солей кальция в одной из сосочковых мышц клапанного аппарата сердца. Примерно у 5% здоровых детей во время скрининга 2 триместра будет выявлен такой фокус. Повышенное внимание к этой находке долгое время было связано с тем, что ГЭФ встречается у 20% плодов с синдромом Дауна. Но если у вашего ребёнка не было найдено других маркеров ХА, то ГЭФ, как изолированная находка, не является поводом для беспокойства, не ассоциирован с пороками сердца и не требует дополнительного обследования и наблюдения. Во время УЗИ в 30 недель эта гиперэхогенная точка обычно уже не видна.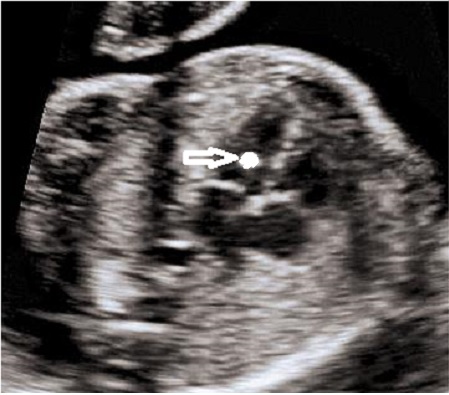
Ещё одно довольно частое заключение, которое в большинстве случаев не повлечёт за собой никаких последствий кроме наблюдения – это пиелоэктазия – расширение почечной лоханки от 4 до 10мм. Такое расширение чаще всего бывает транзиторным и не требует лечения. В случае если вам в заключении написали пиелоэктазия, а в описании почек указали, что отмечается расширение лоханок, скажем до 5-7мм, а это бывает совсем не редко, причём у мальчиков в 3 раза чаще, чем у девочек — не нужно пугаться. В большинстве случаев, в 30-32 недели эти цифры останутся примерно такими же или уменьшаться и никакого лечения или специального наблюдения не потребуется. 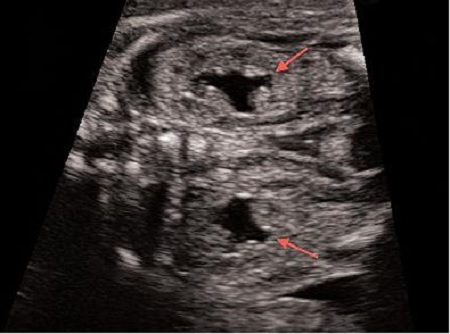
Но в редких случаях, в динамике происходит увеличение передне-заднего размера почечной лоханки более 10мм. Расширение почечной лоханки более чем 10 мм — это уже состояние, которое потребует консультации нефролога и медицинского вмешательства после рождения ребёнка. Эта патология мочевыделительной системы называется гидронефроз — прогрессирующее расширение лоханки и чашечек, возникающее вследствие нарушения оттока мочи в области лоханочно-мочеточникового сегмента, что в конечном итоге приводит к необратимым изменениям в паренхиме и прогрессивному снижению функции почек.
Формирование среди беременных группы риска, угрожаемой по рождению детей с хромосомными аномалиями на самом деле является следствием оценки анатомии плода и фетометрии. Каждый из выявляемых пороков развития в той или иной степени ассоциирован с хромосомными аномалиями, только какие-то в большей степени, какие-то в меньшей. В связи с этим, очень часто при обнаружении какого-то порока, и всегда при обнаружении сочетанных пороков, в первую очередь рекомендуется пренатальное консультирование и кариотипирование плода.
Пожалуй, задержусь на этом слове «рекомендуется». Не редко в интернете можно найти статьи примерно с таким заголовком: «Пренатальная диагностика: уничтожение больных детей до рождения». Никто не будет заставлять или принуждает Вас к тому, что Вы не хотите делать. Но имея максимально полную информацию о данном конкретном заболевании, о возможностях современной медицины исправить имеющиеся нарушения, о качестве и продолжительности жизни ребёнка после всех оперативных вмешательств – Вы сможете принять осознанное и взвешенное решение. Цель пренатальной диагностики и консультирования — не уничтожение, а информирование родителей о наличии и/или вероятности возможных проблем у ещё нерождённого ребёнка!
Изучение особенностей развития плаценты, других провизорных органов и количества околоплодных вод
Роль плаценты как органа, обеспечивающего формирование и рост плода, чрезвычайно велика как при физиологической беременности, так и при осложненном ее течении. Строение и функции плаценты непостоянны. Они меняются с увеличением срока беременности, что связано с возрастающими потребностями развивающегося плода и в значительной мере обусловлено состоянием маточно-плацентарного кровообращения. В настоящее время не вызывает сомнений тот факт, что полноценное развитие плода во многом определено адекватной маточно-плацентарной гемодинамикой, которая, в свою очередь, зависит от анатомо-морфологических особенностей плаценты.
С внедрением в клиническую практику ультразвукового метода исследования появилась возможность получения информации о локализации, размерах и структуре плаценты.
Локализация плаценты
Плацента может определяться по передней или задней стенке матки, по правому или левому ребру, ближе к дну или к нижнему сегменту. На развитие ребёнка расположение плаценты влияния не оказывает. Исключением является «предлежание плаценты», когда она перекрывает своим краем внутренний зев. Наличие плацентарной ткани в области внутреннего зева шейки матки может приводить к кровотечениям, иногда очень выраженным, поэтому требует определённых ограничений в плане образа жизни, физических нагрузок, возможности перелётов и дальних поездок. Методом родоразрешения при предлежании плаценты является кесарево сечение. 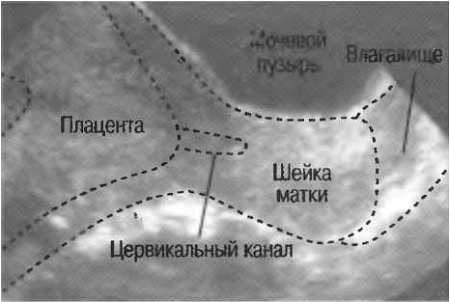
Кроме того выделяют «низкую плацентацию», когда расстояние между внутренним зевом и краем плаценты менее 3см во 2 триместре и менее 5см в 3 триместре. Однако доказано, что около 95% низко расположенных во II триместре плацент «поднимается» к концу беременности.
Размеры и эхоструктура плаценты отличаются очень большим разнообразием и большинство исследователей сходятся во мнении, что то, как плацента выглядит на эхограмме, не отражает её функциональных возможностей. Другими словами, исследователи лишены возможности мгновенно оценивать морфологическую структуру плаценты и особенно ее измененных с точки зрения эхографии участков. Следовательно, в повседневной практике врачам ультразвуковой диагностики приходится оценивать ультразвуковую картину плаценты весьма субъективно. Поэтому, если размеры плода соответствуют гестационному сроку, по данным допплерометрии нет нарушений гемодинамики в системе мать-плацента-плод и речь не идёт о возможной резус –сенсибилизации, то в большинстве случаев и нет причин для волнения
Ультразвуковая оценка пуповины должна включать изучение:
1) места прикрепления пуповины к плаценте;
2) места прикрепления пуповины к передней брюшной стенке плода;
3) количества сосудов пуповины;
4) патологических изменений пуповины.
Каждый из этих пунктов может включать целый ряд нарушений, влияющих на развитие ребёнка, риски развития ВЗРП и антенатальной гибели плода, а также выраженных, угрожающих жизни матери и плода кровотечений во время родов. Кроме того во время УЗИ возможно заподозрить наличие истинного узла пуповины, что также представляет определённую угрозу для состояния плода во время естественных родов и может склонить чашу весов в пользу родоразрешения путём операции кесарево сечение.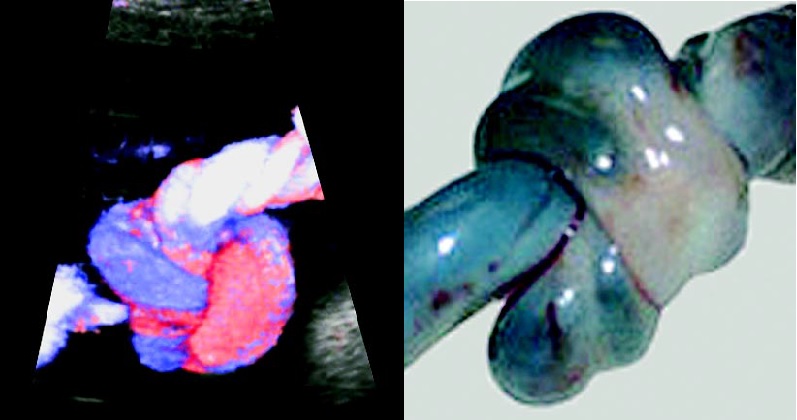
Обвитие пуповины, выявленное во 2 триместре, не является патологическим состоянием и не требует дополнительного наблюдения.
Околоплодные воды – сложная, биологически активная среда, обеспечивающая нормальную жизнедеятельность плода.
Единственной на сегодня обязательной ультразвуковой характеристикой околоплодных вод является их количество. Наибольшее распространение в клинической практике получил метод измерения вертикального размера свободного кармана околоплодных вод, а также в