Узи матки при беременности 18 недель
Содержание статьи
УЗИ шейки матки при беременности: как и зачем делают?
Как делают УЗИ шейки матки при беременности?
Когда назначают УЗИ шейки матки при беременности?
УЗИ шейки матки при беременности делают так часто, как назначает лечащий врач (зачем нужна данная процедура, будет описано ниже). Обычно шейку матки осматривают во время плановых скринингов: первый раз в 11-13 недель, второй — в 20-24 недели, третий — в 32-34 недели.
В ситуациях, когда у забеременевшей женщины ранее случались выкидыши или замершие беременности, УЗИ шейки матки (цервикометрию) могут проводить дополнительно, чтобы предупредить возможные угрозы вынашиванию плода. На УЗИ можно увидеть патологически расширенные сосуды, что в дальнейшем может стать причиной кровотечений и далее выкидыша (даже на поздних сроках).
Почему измеряют длину шейки матки?
От длины шейки матки и её соответствию норме напрямую зависит успешное завершение беременности и родоразрешение в установленный срок.
Как правило, если на сроке в 14-24 недели диагностируется укорочение шейки, можно прогнозировать преждевременные роды:
- длина шейки менее 10 мм — роды могут произойти примерно на 32 неделе;
- длина шейки менее достигает 15 мм — примерный срок родов — 33 недели;
- длина шейки составляет 20 мм — роды могут случиться в 34 недели.
Диагностирование укорочения шейки матки — это ещё не «приговор к преждевременным родам». Это всего лишь сигнал к действию. Врач может назначить беременной женщине гормональную терапию, мини-операцию по наложению стягивающих швов или установку специального маточного кольца (пессария), которое снизит давление на шейку и устранит её преждевременное растяжение.
Как подготовиться к обследованию?
На практике применяют несколько способов проведения УЗИ шейки матки (а также рубца на матке) при наблюдении беременности:
- Трансвагинальный метод подразумевает использование специального вагинального датчика, помещаемого при исследовании в полость влагалища. Такая процедура не требует специальной подготовки.
- Трансабдоминальный. Рекомендовано перед такой процедурой за 2-3 дня воздержаться от употребления пищи, способствующей излишнему газообразованию в кишечнике.
- Трансректальный метод — исследование шейки матки через задний проход. Перед таким УЗИ необходимо сделать очистительную клизму. Беременным женщинам редко назначают такое УЗИ, оно больше приемлемо для девушек-девственниц.
- УЗИ через кожу промежности. Предварительная подготовка не требуется.
Как делают УЗИ шейки матки при беременности?
УЗИ шейки матки могут проводить:
- через кожу промежности;
- трансвагинально (на ранних сроках такой способ может быть наиболее информативным);
- трансабдоминально — исследование проводится с помощью ультразвукового датчика, который прислоняется к животу женщины.
Что показывает УЗИ шейки матки при беременности?
УЗИ шейки матки показывает:
- Уровень тонуса шейки матки. Его повышение говорит о наличии угрозы родоразрешения раньше срока.
- Размеры шейки матки, а также её форму. В зависимости от срока беременности, данные показатели должны меняться. Отклонение фактических значений от нормативных свидетельствует о патологическом состоянии.
- Состав шейки матки (или её консистенцию) и её плотность.
- Отверстие в шейке матки (либо его отсутствие, что является нормой). Если беременность идёт нормально, до самых последних недель шейка матки остаётся закрытой. На последних неделях при начале родовой деятельности она начинает постепенно открываться. Если же УЗИ показывает преждевременное открытие, то лечащий врач может назначить беременной женщине специальную процедуру — наложение швов для стяжки стенок шейки матки. В противном случае отверстие в шейке может привести к ранним родам (до положенного срока).
- Состояние цервикального канала (его проходимость, длину, расширение и так далее).
- Наличие патологий шейки. Это могут быть, например, эрозия, полипы или кисты. В отдельных случаях, когда подобные патологии могут повредить течению беременности, лечащий врач может назначить проведение хирургической операции для удаления патологического элемента.
Также с помощью УЗИ можно оценить риски разрывов шейки матки. Здесь в группу риска попадают женщины, ранее перенёсшие кесарево сечение. Разрыв шейки может привести не только к нарушению текущей беременности, но и к дальнейшему бесплодию.
Расшифровка результатов
Расшифровку результатов УЗИ шейки матки проводят сразу после исследования. В идеале в протоколе УЗИ врач пишет «без патологий», что означает что беременность протекает нормально.
К сожалению, идеальные случаи в наше время встречаются не так часто, как хотелось бы. При расшифровке результатов УЗИ врач может сделать заключение о деформации шейки матки, о неравномерности её консистенции, низкой плотности, малой длине (несоответствующей установленному сроку гестации) и так далее.
Нормы и показатели
Существуют определённые нормативы УЗИ матки при беременности, по которым производится оценка состояния шейки матки:
- Длина шейки матки. В первом триместре этот показатель имеет нормативное значение 35-45 мм. Чем больше срок беременности, тем короче становится шейка. Если же на первом скрининге выявилось, что длина шейки — менее 20 мм, ставится истмико-цервикальная недостаточность. Эта патология ведёт к невынашиванию плода — выкидышу.
- Плотность. На ранних сроках гестации шейка отличается высокой плотностью. Чем ближе к родам, тем ниже плотность.
- Зрелость шейки матки. Данный показатель предполагает бальную оценку. Незрелость оценивается в 0-3 балла, недостаточная зрелость — 4-6, зрелая шейка оценивается в 7-10 баллов.
Противопоказания для проведения УЗИ шейки матки
УЗИ шейки матки — процедура, не способная негативно повлиять на состояния плода или самой беременной женщины. Соответственно, противопоказаний не имеет. Стоит лишь обратить внимание, что трансвагинальный метод ультразвуковой диагностики нежелательно применять, когда у беременной отмечаются кровотечения либо она жалуется на боли в низу живота.
Источник
18 неделя беременности: узи плода на 18 неделе
Акушерство и гинекология Диагностика УЗИ Узи плода 18 неделя
Стоимость узи во втором триместре в сроке от 14 до 26 недель составляет 550 гривен. В цену включено проведение пренатального скрининга, биометрии по протоколам, 3D/4D визуализация. Стоимость комплексного пренатального скрининга по PRISCA (УЗИ + свободный эстриол + альфа-фетопротеин + бетаХГЧ с расчетом индивидуального риска хромосомных патологий (например синдрома Дауна или Эдвардса) и дефектов развития (например дефект нервной трубки) — 1060 гривен.
При УЗИ плода в 18 недель беременности продолжается время пренатального скрининга второго триместра, подробнее о котором в УЗИ плода в 17 недель беременности.
Изменения, происходящие у ребенка
Кости плода продолжают интенсивно расти, становятся крепче. При УЗИ плода в 18 недель беременности определяется вес плода, приблизительно составляющий 230 г. Расчет веса плода осуществляется по размерам при фетометрии.

Фетометрия (размеры плода) при УЗИ плода в 18 недель беременности в норме
- БПР (бипариетальный размер). При УЗИ плода в 18 недель беременности бипариетальный размер составляет 37-47 мм.
- ЛЗ (лобно-затылочный размер). В 18 недель беременности 49-59 мм.
- ОГ (окружность головки плода). В 18 недель беременности окружность головки соответствует 131-161 мм.
- ОЖ (окружность живота плода) — в 18 недель беременности составляет 102 мм 104 -144 мм.
Нормальные размеры длинных костей при УЗИ плода в 18 недель беременности:
- Бедренная кость 23-31 мм,
- Плечевая кость 15-21мм,
- Кости предплечья 17-23 мм,
- Кости голени 23-31 мм.
Продолжает формироваться меконий — первородный кал в кишечнике плода. Он состоит из непереваренных остатков амниотической жидкости, которую плод активно заглатывает, и продуктов секреции пищеварительного тракта. Ребенок осуществляет в норме свой первый акт дефекации только после родов, обычно на следующие сутки. Отхождение мекония до родов (при так назаваемых мекониальных околоплодных водах) свидетельствует об эпизоде внутриутробного страдания ребенка (асфиксии). При мекониальных водах ведется постоянный мониторный контроль за состоянием ребенка внутриутробно для определения адекватной тактики родоразрешения. При УЗИ плода судить о цвете и качестве околоплодных вод не возможно. Цвет и характер околоплодных вод можно оценить при их излитии или при проведении специальной процедуры — амниоскопии. При амниоскопии на гинекологическом кресле через шейку матки можно провести визуальную оценку вод через плодный пузырь, не нарушая его целостность. Если Вы вынашиваете мальчика, в его малом тазу начинает свое формирование предстательная железа (простата). При УЗИ плода в 18 недель беременности нормальная предстательная железа плода не визуализируется.
Материнская и плодовая кровь не смешиваются, что обеспечивает мощную защиту плода внутриутробно от многих факторов негативного влияния окружающей среды и внутренней материнской среды. Но все же некоторые вещества проходят через этот барьер — антитела, лекарства с низкой молекулярной массой и т.д. Основное питание ребенка осуществляется через пуповину. Через пуповину ребенок так же получает кислород. Белая субстанция — сыровиднаяя смазка — покрывает кожу плода и защищает ее в водной среде. При родах эта смазка будет способствовать нормальному продвижению плода по родовым путям.
Плод активно двигается, толкается ногами и руками, сосет пальчики, трет кулачками глаза. Все это можно увидеть при проведении УЗИ плода в 18 недель беременности, особенно при применении, особенно при применении 3D, 4D УЗИ при беременности. Половина беременных уже ощущают шевеления своего малыша.
На УЗИ плода в 18 недель беременности можно увидеть восхитительно зевающий ротик. Мимическая мускулатура плода активно работает, ребенок тренирует все врожденные рефлексы внутриутробно чтоб пройти с успехом физиологическую адаптацию после родов.
Некоторые важные физиологические процессы невозможно отследить при УЗИ плода в 18 недель беременности. К ним относится развитие нервной системы плода. Нервы у плода сейчас покрыты миелином — специальной субстанцией, обеспечивающие быструю передачу нервных импульсов от нерва к нерву. Нервные связи становятся все более упорядоченными, многогранными и более сложными. В головном мозге формируются многие чувствительные центры: зрения, прикосновения, слуха, вкуса, запаха. Слух плода в 18 недель становится более острым, плод способен услышать и отреагировать толчками на многие звуковые сигналы из организма мамы, например, услышать учащенное сердцебиение при тревоге мамы, икоту.
Изменения в организме мамы
Вас не минули «метки беременных» (темные пятна на лице)? Старайтесь избегать прямых солнечных лучей, которые сделают пигментацию еще более темной и выраженной. Мучают боли в спине? Матка сейчас выросла до размеров небольшой дыни. Дно матки сейчас находится под вашим пупком. Это обстоятельство меняет центр тяжести, поэтому связки и нервы позвоночника претерпевают нагрузки не свойственного характера, что провоцирует болевой синдром. Другое немаловажное обстоятельство: уже все могут заметить,что вы беременны, если, конечно, вы не страдаете лишним весом. Сердечно-сосудистая система сейчас имеет более низкую реактивность. Вам необходимо избегать резких изменений положения тела и резких движений, чтоб не развивались обморочные состояния. Свежий воздух очень важен. Регулярно проветривайте помещение, старайтесь больше находится на улице подальше от машин и производственных выхлопных газов, ведь вы дышите за двоих!
А вот питаться за двоих не нужно и даже опасно! Переедание отразится чрезмерной прибавкой в весе, что чревато осложнениями беременности: гестационным пиелонефритом, гестационным сахарным диабетом, гестозом. Кроме того, возвращаться в форму будет намного сложнее, кожа растянется, былые формы утратятся навсегда. При наборе в пределах допустимых норм вы сможете быстро восстановить прежнюю фигуру после родов, грудь останется привлекательной.
Следите за профилактикой инфекций мочевыводящих путей. Необходимо соблюдать гигиену, регулярно делать анализы мочи, пить достаточное количество жидкости. Инфекция мочевыводящих путей опасна тем, что может привести к тяжелому осложнению — внутриутробному инфицированию плода. Близость половой и мочевой систем обуславливает их тесную взаимосвязь. При изменениях в общем анализе мочи, при наличии повышенной температуры тела делаются уточняющие анализы: анализ мочи по Нечипоренко, бактериальный посев мочи для определения возбудителя инфекции. Мочеполовые инфекции при обострении на фоне беременности подлежат обязательному антибактериальному лечению!
читайте далее: 19 неделя беременности
Источник
УЗИ скрининг во втором триместре беременности.
Второй триместр охватывает 18,19,20, 21 или 22 неделю беременности, оптимальный срок — 19-20 недель. Так же, как и в первом триместре, пройти УЗИ в этот период должны все будущие мамы.
Как выглядит плод на УЗИ второго триместра?
На 19-22 неделе беременности ребенок весит уже 400—500 грамм, а его рост увеличивается до 22-27 см. Теперь врач может рассмотреть малыша на УЗИ во всех подробностях и показать будущим родителям, лицо, пол ребенка, сколько у него пальцев.
Какие заболевания плода выявляют на УЗИ второго триместра?
Важно, что во втором триместре врач с помощью УЗИ может определить, нет ли в развитии плода каких-либо отклонений.
Значимость этой информации переоценить невозможно, поскольку современные технологии позволяют исправить многие пороки развития ребенка, если они обнаружены вовремя.
Это огромная победа медицины — еще недавно подобное было недостижимо.
Также во втором триместре врач уже может определить наличие или отсутствие у ребенка признаков хромосомных болезней.
Какие еще сведения дает плановое УЗИ во втором триместре?
Итак, УЗИ позволяет определить:
- сколько плодов находится в матке;
- пороки и аномалии развития плода;
- уз-маркёры хромосомных аномалий второго триместра;
- структуру плаценты и её положение относительно внутреннего зева;
- количество и качество околоплодных вод;
- кровоток в маточных артериях.
- длину шейки матки.
- нет ли в органах малого таза кист или опухолей;
В каких случаях УЗИ выполняют с помощью трансвагинального датчика?
Чтобы выявить степень риска преждевременных родов, доктор проводит измерение длины шейки матки. Также врач определяет, каково ее состояние. Это исследование выполняют только при помощи трансвагинального датчика.
УЗ-диагностика показана всем женщинам без исключения. Противопоказаний к проведению процедуры не существует. Исследование проходит в комфортных условиях: пока доктор выполняет диагностику, пациентка спокойно лежит в кресле. Вся процедура длится около получаса.
Показания и противопоказания
УЗИ скрининг II триместра необходимо проходить всем будущим мамам и не имеет противопоказаний.
Подготовка к УЗ-диагностике
Для подготовки к плановому УЗИ необходимо:
- За сутки до процедуры исключить из рациона все продукты, стимулирующие газообразование: бобовые, дрожжевую выпечку, газированные напитки, капусту и т.д. Подробный список будущей маме выдает наблюдающий акушер-гинеколог.
- За несколько дней до процедуры врач может назначить прием препаратов от метеоризма (при повышенном газообразовании картинка на УЗИ может получиться нечеткой).
В тех же целях перед процедурой следует опорожнить кишечник, а вот много пить, чтобы наполнился мочевой пузырь, перед УЗИ с трансвагинальным датчиком не нужно (за исключением оценки рубца на матке после операции кесарева сечения в предыдущие роды).
Где пройти УЗИ во втором триместре?
Приглашаем вас пройти обследование в Центре Медицины Плода, где диагностические исследования выполняются по международным стандартам FMF и ISUOG на аппаратах экспертного класса GE Voluson E8 Expert. Это оборудование позволяет получать цветные трехмерные изображения идеального качества.
Сотрудники Центра Медицины Плода — врачи высших категорий, кандидаты медицинских наук, доктора и профессора — имеют международные сертификаты FMF. В сложных случаях врачи центра консультируются со специалистами Госпиталя Королевского Колледжа (King’s College Hospital) в Лондоне.
Показания и противопоказания
УЗИ скрининг II триместра необходимо проходить всем будущим мамам и не имеет противопоказаний.
Источник
УЗИ шейки матки. Цервикометрия. ИЦН. Высокий риск преждевременных родов.
Скрининг первого триместра беременности позади, время идёт, растёт животик, и появляются новые тревоги.
Вы где-то слышали или читали про истмико-цервикальную недостаточность (ИЦН), преждевременные роды, УЗИ шейки матки и теперь не знаете, грозит ли это Вам и нужно ли такое исследование именно Вам, а если нужно, то когда?
В этой статье я постараюсь рассказать о такой патологии, как ИЦН, о современных методах её диагностики, формировании группы высокого риска преждевременных родов и способах лечения.
Преждевременными называют роды, наступившие в сроки беременности от 22 до 37 нед (259 дней), начиная с первого дня последней нормальной менструации при регулярном менструальном цикле, при этом масса тела плода составляет от 500 до 2500 г.
Частота преждевременных родов в мире в последние годы составляет 5 — 10% и, несмотря на появление новых технологий, не снижается. А в развитых странах она повышается, прежде всего, в результате применения новых репродуктивных технологий.
Примерно 15% беременных попадает в группу высокого риска по преждевременным родам ещё на этапе сбора анамнеза. Это женщины, у которых в анамнезе есть поздние выкидыши или спонтанные преждевременные роды. В популяции таких беременных около 3% . У этих женщин риск рецидива находится в обратной зависимости от гестационного срока предыдущих преждевременных родов, т.е. чем раньше произошли преждевременные роды в прошлую беременность, тем выше риск повторения. Кроме того в эту группу можно отнести женщин с аномалиями матки, такие как однорогая матка, перегородка в полости матки, либо травмами, хирургическим лечением шейки матки.
Проблема в том, что 85% преждевременных родов приходится на 97% женщин в популяции, у которых эта беременность первая, либо предыдущие беременности закончились родами на доношенном сроке. Следовательно, любая стратегия, направленная на снижение числа преждевременных родов, которая ориентирована только на группу женщин с преждевременными родами в анамнезе будет иметь очень незначительное влияние на общий уровень преждевременных родов.
Шейка матки играет очень важную роль в сохранении беременности и нормальном течении родов. Её основная задача — это служить барьером, предохраняющим плод от выталкивания из полости матки. Кроме того, железы эндоцервикса выделяют специальную слизь, которая скапливаясь, формирует слизистую пробку — надёжный биохимический барьер для микроорганизмов.
«Созревание шейки матки» — это термин, который используется для описания довольно сложных изменений происходящих в шейке, связанных со свойствами внеклеточного матрикса и количеством коллагена. Результатом этих изменений становится размягчение шейки матки, её укорочение вплоть до сглаживания и расширение цервикального канала. Все эти процессы являются нормой на доношенном сроке беременности и необходимы для нормального течения родов.
У части беременных в силу различных причин «созревание шейки матки» происходит раньше времени. Барьерная функция шейки резко снижается, что может привести к преждевременным родам. Стоит отметить, что процесс этот не имеет клинических проявлений, не сопровождается болезненными ощущениями или кровянистыми выделениями из половых путей.
Что же такое ИЦН?
Различными авторами предложен целый ряд определений для этого состояния. Чаще всего встречается такое: ИЦН — это недостаточность перешейка и шейки матки, приводящая к преждевременным родам во II или III триместре беременности.
или такое: ИЦН — это безболезненная дилатация шейки матки при отсутствии
маточных сокращений, приводящая к самопроизвольному прерыванию
беременности.
Но ведь диагноз должен быть выставлен ещё до того, как произошло прерывание беременности , а произойдёт ли оно, мы не знаем. Более того, у большинства беременных с диагнозом ИЦН роды произойдут в срок.
На мой взгляд, ИЦН — это такое состояние шейки матки, при котором риск преждевременных родов у данной беременной выше общепопуляционного.
В современной медицине, наиболее достоверным способом оценки шейки матки является трансвагинальное УЗИ с проведением цервикометрии — измерение длины закрытой части шейки матки.
Кому показано УЗИ шейки матки и сколько раз?
Вот рекомендации https://www.fetalmedicine.org/ The Fetal Medicine Foundation:
Если беременная относится к тем 15% с высоким риском преждевременных родов, то таким женщинам показано УЗИ шейки матки каждые 2 недели с 14-й до 24-ю недели беременности.
Всем остальным беременным, рекомендуется однократное проведение УЗИ шейки матки на сроке 20-24 недели беременности.
Техника проведения цервикометрии
Женщина опорожняет мочевой пузырь и располагается лёжа на спине с согнутыми коленями (литотомическое положение).
Ультразвуковой датчик осторожно вводится во влагалище по направлению к переднему своду так, чтобы не оказывать чрезмерного давления на шейку матки, которое может искусственно увеличить длину.
Получают сагиттальный вид шейки матки. Слизистая эндоцервикса (которая может быть как повышенной, так и пониженной эхогенности по сравнению с шейкой матки) служит хорошим ориентиром для определения истинного положения внутреннего зева и помогает избежать путаницы с нижним сегментом матки.
Производится измерение закрытой части шейки матки от наружного зева до V-образной выемки внутреннего зева.
Шейка матки часто изогнута и в этих случаях длина шейки матки, рассматриваемая как прямая линия между внутренним и внешним зевом неизбежно короче, чем измерение, выполненное по каналу шейки матки. С клинической точки зрения метод измерения не важен, потому что, когда шейка матки короткая — это всегда прямая.
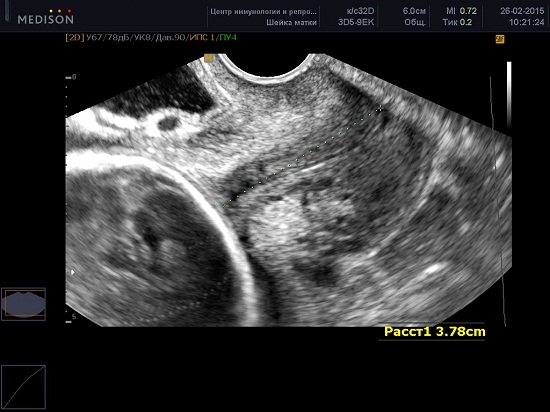
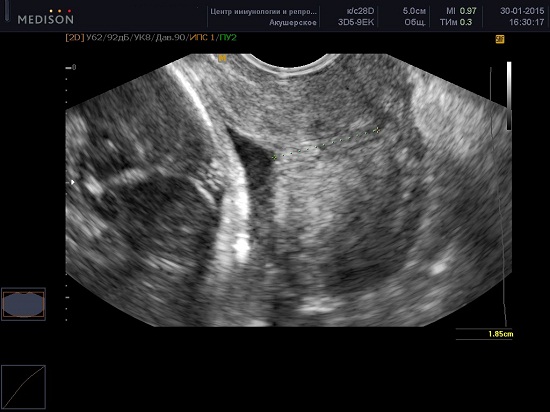
Каждое исследование должно быть выполнено в течение 2-3 минут. Примерно в 1% случаев длина шейки матки может изменяться в зависимости от сокращений матки. В таких случаях должны быть зарегистрированы наименьшие показатели. Кроме того длина шейки матки во II триместре может меняться в зависимости от положения плода — ближе к дну матки или в области нижнего сегмента, при поперечном положении.
Можно проводить оценку шейки матки и трансабдоминально (через живот), но это именно визуальная оценка, а не цервикометрия. Длина шейки матки при трасабдоминальном и трансвагинальном доступе достоверно отличается более чем на 0,5 см, как в большую, так и в меньшую сторону.
Интерпритация результатов исследования
Если длина шейки матки более 30мм, то риск преждевременных родов менее 1% и не превышает общепопуляционный. Таким женщинам не показана госпитализация, даже при наличии субъективных клинических данных: боль в области матки и незначительные изменения в шейке, обильные выделения из влагалища.
- В случае выявления укорочения шейки матки менее 15 мм при одноплодной беременности или 25 мм при многоплодной, показана срочная госпитализация и дальнейшее ведение беременности в условиях стационара с возможностью интенсивной терапии для новорожденных. Вероятность родов в течение 7 дней в этом случае составляет 30%, а вероятность преждевременных родов до 32 недель беременности — 50%.
- Укорочение шейки матки до 30-25 мм при одноплодной беременности является показанием для консультации акушера-гинеколога и еженедельного УЗ-контроля.
- При длине шейки матки менее 25мм выставляется заключение: «ЭХО-признаки ИЦН» во 2-м триместре, либо: «Учитывая длину закрытой части шейки матки, риск преждевременных родов — высокий» в 3-м триместре, и рекомендуется консультация акушера гинеколога с целью решения вопроса о назначении микронизированного прогестерона, проведении цервикального серкляжа или установки акушерского пессария.
Ещё раз хочу подчеркнуть, что обнаружение укороченной шейки матки при цервикометрии не означает, что у вас точно произойдут роды раньше времени. Речь идёт именно о высоком риске.
Несколько слов об открытии и форме внутреннего зева. При проведении УЗИ шейки матки можно встретить различные формы внутреннего зева: T, U, V, Y — образная, более того она меняется у одной и той же женщины на протяжении беременности.
При ИЦН, наряду с укорочением и размягчением шейки матки, происходит её дилатация, т.е. расширение цервикального канала, раскрытие и изменение формы внутреннего зева — это один процесс.
Проведенное FMF крупное многоцентровое исследование показало, что сама по себе форма внутреннего зева, без укорочения шейки матки, не повышает статистическую вероятность преждевременных родов.
Способы лечения
Доказана эффективность двух методов профилактики преждевременных родов:
- Цервикальный серкляж (наложение швов на шейку матки) снижает риск родов до 34-й недели примерно на 25% у женщин с преждевременными родами в анамнезе. Есть два подхода в лечении пациентов с предыдущими преждевременными родами. Первый — проведение серкляжа всем таким женщинам вскоре после 11-13 недель. Второй — измерение длины шейки матки каждые две недели с 14 по 24 неделю, и наложение швов, только если длина шейки матки становится менее 25 мм. Общий показатель преждевременных родов схож в случае обоих подходов, но второй подход является предпочтительным, поскольку он снижает потребность в серкляже примерно на 50%.
В случае выявления короткой шейки матки (менее 15 мм) в 20-24 недели у женщин с неотягощённым акушерским анамнезом, серкляж может снизить риск преждевременных родов на 15%.
Рандомизированные исследования показали, что в случае многоплодной беременности, при укорочении шейки до 25 мм, цервикальный серкляж повышает риск преждевременных родов в два раза.
- Назначение Прогестерона с 20 по 34 неделю снижает риск родов до 34 недели примерно на 25% у женщин с преждевременными родами в анамнезе, и на 45% у женщин с неотягощённым анамнезом, но выявленным укорочением шейки матки до 15мм. Недавно было завершено исследование, которое показало, что единственный прогестерон, который может быть использован при укороченной шейке матки — это микронизированный прогестерон вагинально в дозе 200 мг в сутки.
- В настоящее время продолжается проведение мультицентровых исследований эффективности использования влагалищного пессария. Пессарий, который состоит из гибкого силикона, используется с целью поддержки шейки матки и изменения её направления в сторону крестца. Это уменьшает нагрузку на шейку матки вследствие снижения давления плодного яйца. Более подробно об акушерском пессарии, а так же о результатах последних исследований в этой области можно почитать по этой ссылке.
Сочетание швов на шейку матки и пессария не повышает эффективность. Хотя на этот счёт мнения различных авторов расходятся.
После наложения швов на шейку матки или при установленном акушерском пессарии, УЗИ шейки матки нецелесообразно.
Источники:
https://mfmfellowship.com/downloads/ch3_cervical_insufficiency.pdf
здесь всё на английском языке, и многое трудно для восприятия даже специалистам, но зато чудесные интуитивно понятные картинки.
https://www.fetalmedicine.org/
До встречи через две недели!
Источник