Узи беременность после 24 недель
Содержание статьи
УЗИ на сроке 24 недели беременности: норма, расшифровка показателей
УЗИ на 24 неделе беременности позволяет рассмотреть черты лица малыша, он по комплекции уже практически соответствует состоянию новорожденности. 3D УЗИ на этом этапе беременности позволяет сделать фото, что дает возможность запечатлеть лицо малыша и определить, на кого из родителей он похож. К этому периоду сформировались все кожные придатки, идет накопление кожной клетчатки. И если по какой-то причине на 24-й неделе произойдет родозрешение или придется извлечь плод, он имеет все шансы выжить при соответственной медицинской помощи и наличии нужного оборудования и аппаратов, в связи с тем, что ребенок еще не может самостоятельно совершать дыхательные акты и сохранять температуру тела.
В некоторых случаях у беременной женщины появляются болевые ощущения в тазовой и пояснично-крестцовой области, в силу начала процесса расхождения костей. Таким образом, костные структуры родовых путей готовятся к процессу появления малыша на свет. В этот период существенно возрастает нагрузка на опорно-двигательный и сосудистый аппарат нижних конечностей.
Поэтому нужно не только давать ногам отдых, но и стараться способствовать оттоку крови и лимфы от ног во избежание застоя и тромбообразования. Для этого, когда вы находитесь в положении лежа, нужно ноги поднимать вверх. У некоторых беременных в этот промежуток гестации образуются геморроидальные узлы, которые требуют лечения.
Беременность на сроке в 24 недели
Срок 24 недели или 6 акушерских месяцев беременности — важный этап в жизни и развитии плода. Он растёт, развитие идёт по экспоненте. Ему еще хватает места для свободной двигательной активности, поэтому для мамы его толчки весьма ощутимы. Вес плода быстро растет и составляет около 0,6 кг.
Сон малыша в этом периоде должен длиться около 18-20 часов в сутки, считается, что малыш уже способен видеть сны. Спит он совсем не обязательно в ночное время. Поэтому довольно часто будущая мама просыпается от толчков своего дитя, которое уже не способно кувыркаться, но перемещается от одной маточной стенке к другой.
На 24 неделе живот будущей мамы вырос и округлился. Беременную женщину регулярно мучает изжога, появляется отдышка и может появиться отечность. К этому периоду длительное нахождение в вертикальном положении, в том числе прогулки, не рекомендуются. Стоит ограничить употребление жидкости физиологической нормой — 1,5-2 литра. Не стоит употреблять жидкость на ночь. Здоровый образ жизни в этом периоде так же важен, как на любом этапе гестационного процесса.
Отеки ног при беременности на этом сроке — обычное явление. Процесс связан со значительным повышением нагрузки на почки, которым подвергается будущая мама. Для того чтобы нивелировать неприятные ощущения, рекомендуется ограничить потребление жидкости до физиологической нормы, а также перестать пить жидкость на ночь
В этом периоде характерно появление ложных схваток (тренировочных явлений Брекстона-Гикса). Это подготовительные к процессу родоразрешения схватки. Как правило, для облегчения состояния достаточно изменить положение тела в пространстве. Однако, если схватки усиливаются, нужно обратиться к врачу.
Состояние и уровень развития малыша
К этому моменту гестационного процесса основные органы и системы плода сформировались, им осталось только достичь уровня совершенства новорожденного. На данном этапе активен процесс рецепторного развития. Плод распознает вкусовые признаки пищи, употребленной мамой. На этом этапе формируются его пищевые предпочтения. Основные достижения в развитии на этом этапе следующего порядка:
- ребенок совершает самостоятельные дыхательные движения, хотя кислород получает из крови;
- откладывается подкожно-жировая клетчатка;
- закончилось формирование поджелудочной железы, которая уже вырабатывает инсулин;
- сформировались кожные придатки (волосы, брови, ресницы, ноготки);
- работает мочевыделительная система, ребенок заглатывает амниотическую жидкости и производит мочу;
- глаза открыты, есть периоды сна и бодрствования, малыш видит сны;
- двигательная активность менее хаотична и носит более целенаправленный характер.
В конце II триместра в норме система органов дыхания плода сформирована, включительно с альвеолами, которые уже имеют развитую капиллярную сеть. Но еще не вырабатывается сурфактант — вещество, обладающее поверхностной активностью, что позволяет ему обеспечить расправление легких при первом вздохе. Оно же не дает легочной ткани спадаться. Лишь при наличии достаточного количества этого вещества новорожденный может дышать сам.
На 24 неделе малыш потихоньку репетирует самостоятельную жизнь: он реагирует на вкус пищи, употребленной мамой, может проявлять эмоциональные реакции, спит и бодрствует. В этот период у малыша уже есть волосики, ногти на руках и ногах. Он понемногу превращается в настоящего сформированного младенца со сформированной дыхательной системой
Идет быстрое развитие и совершенствование структур головного мозга и аппарата, обеспечивающего поддержание равновесия и распознавание положения тела в пространстве. Именно благодаря этому плод обретает способность координировать действия своих конечностей и проявляет интерес к своему телу, касается лица, колец пуповины, нижних конечностей. Именно сейчас на коже пальцев формируется индивидуальный рисунок, который так интересует дактилоскопистов.
Лабораторная диагностика в конце II триместра гестации
Необходимость мониторинга состояния беременной на 24-й неделе беременности ничуть не меньше, чем в любом другом периоде. При отсутствии показаний, в стандартном порядке будущая мать сдает следующие анализы:
- ОАМ;
- ОАК;
- уровень содержания сахара в крови.
Полученные результаты сравниваются с нормой, что позволяет определить развитие воспалительных процессов в почках, легких или других органах, начинающийся сахарный диабет и другие нарушения, которые могут повлиять на развитие беременности. На этом этапе гестационного процесса, при проведении УЗ-диагностики можно определить состояние плода и органов, обеспечивающих его питание, рост и развитие. А также сравнить показатели с нормой:
- оценить расположение, физическое и функциональное состояние основных систем малыша;
- зафиксировать уровень двигательной активности малыша;
- количество и качество амниотической жидкости;
- состояние матки, пуповины и плаценты.
Дополнительные анализы или другие виды обследований могут быть назначены в случае ухудшения самочувствия будущей матери. Или обоснованных подозрений акушера на осложнения гестации.
Данные, получаемые в ходе ультразвуковой диагностики
Обычно УЗИ на сроке в 24 неделе не проводится. 2 плановый скрининг, как правило, приурочен к 22-й неделе вынашивания. Однако, по показаниям, УЗ-диагностика все же может быть проведена:
- поздний срок постановки на учет;
- повторное УЗИ при подозрении на развития аномалий и хромосомных нарушений;
- повторное УЗИ при подозрении на патологию плаценты, пуповины или маточного гипертонуса.
Полученные данные фетометрии и допплерометрии сравниваются с нормативами этого периода и результатами прошлых исследований. Нормы фетометрических данных указаны в таблице 1, нормы показателей кровотока в таблице 2.
Таблица 1. Фетометрия на 24 неделе гестации
| Фетометрические данные | Норма, см | |
| Размер | бипариетальный | 55-67 |
| лобно-затылочный | 71-85 | |
| Окружность | головки | 20,1-23,7 |
| живота | 17,2-22,4 | |
| Длина трубчатых костей | бедренной | 40-48 |
| лучевой | 33 | |
| плеча | 36-44 | |
| локтевой | 37 | |
| голени | 36-44 | |
При проведении УЗИ на 24 неделе прогностические данные родоразрешения и постродового состояния ребенка и матери являются благоприятными, в случае нормальных данных допплерометрии и фетометрии. На этом периоде оценивается маточно-плодово-плацентарный кровоток, путем оценки состояния МАГ плода, плаценты и матки. Масса тела плода на 24-й неделе составляет от о,63 до 0,69 кг, а его показатели роста — 30-32 сантиметра. В этом периоде можно определить зрелость плаценты, она должна быть еще нулевой. В случае гипотензии беременной, возможно умеренное расширение межворсиночного пространства плаценты.
На этом этапе вынашивания врач обязательно проводит диагностику кровотока при помощи допплерометрии. Исследование позволяет выявить, в полной ли мере ребенок обеспечен всем необходимым, а также получить представления о готовности репродуктивных органов женщины к относительно скорому родоразрешению
Помимо степени зрелости плаценты оценивается и ее структура, которая должна быть однородной, без инородных включений и инфарктных участков, допустимо некоторое увеличение пространства между ворсинками. В случае диагностики степени зрелости плаценты на 24-й неделе – I-III, требуется контроль и врачебное вмешательство. Нормальные данные допплерометрии и фетометрии требует только динамического мониторинга за состоянием мамы и ее малыша.
Таблица 2. Показатели кровотока системы «плод-матка» на 24 неделе беременности
| IR (индекс резистентности) артерий | СДО | Линейная скорость кровотока внутренней сонной артерии (см/сек) | |||
| матки | пуповины | аорты плода | артерий пуповины | внутренней сонной артерии | |
| 0,35-0,67 | 0,59-0,80 | 4-6 | 3,4-3,6 | 0,94 | 25,6-27,7 |
В чем потребность ультразвуковой диагностики на 24-й неделе?
В данном периоде гестационного процесса УЗИ позволяет установить опасность для жизни и развития малыша и предотвратить патологическое состояние матери. На данном этапе можно увидеть, как развивается костная система плода, его органы и системы, расположение внутренних органов и состояние внешних оболочек малыша. Огромное значение имеет УЗИ на 24-й неделе для изучения состояния матки, пуповины и плаценты. Их состояние позволяет прогнозировать нормальный процесс родоразрешения. Также вовремя диагностированная патология позволяет избежать массы проблем для мамы и малыша. На этом сроке можно сделать 3-D и 4-D запись активности плода, можно сделать фотографии или видео. На этом этапе гестации мама сама способна оценить внешние данные малыша при высокоточной диагностической процедуре.
Источник
УЗИ шейки матки. Цервикометрия. ИЦН. Высокий риск преждевременных родов.
Скрининг первого триместра беременности позади, время идёт, растёт животик, и появляются новые тревоги.
Вы где-то слышали или читали про истмико-цервикальную недостаточность (ИЦН), преждевременные роды, УЗИ шейки матки и теперь не знаете, грозит ли это Вам и нужно ли такое исследование именно Вам, а если нужно, то когда?
В этой статье я постараюсь рассказать о такой патологии, как ИЦН, о современных методах её диагностики, формировании группы высокого риска преждевременных родов и способах лечения.
Преждевременными называют роды, наступившие в сроки беременности от 22 до 37 нед (259 дней), начиная с первого дня последней нормальной менструации при регулярном менструальном цикле, при этом масса тела плода составляет от 500 до 2500 г.
Частота преждевременных родов в мире в последние годы составляет 5 – 10% и, несмотря на появление новых технологий, не снижается. А в развитых странах она повышается, прежде всего, в результате применения новых репродуктивных технологий.
Примерно 15% беременных попадает в группу высокого риска по преждевременным родам ещё на этапе сбора анамнеза. Это женщины, у которых в анамнезе есть поздние выкидыши или спонтанные преждевременные роды. В популяции таких беременных около 3% . У этих женщин риск рецидива находится в обратной зависимости от гестационного срока предыдущих преждевременных родов, т.е. чем раньше произошли преждевременные роды в прошлую беременность, тем выше риск повторения. Кроме того в эту группу можно отнести женщин с аномалиями матки, такие как однорогая матка, перегородка в полости матки, либо травмами, хирургическим лечением шейки матки.
Проблема в том, что 85% преждевременных родов приходится на 97% женщин в популяции, у которых эта беременность первая, либо предыдущие беременности закончились родами на доношенном сроке. Следовательно, любая стратегия, направленная на снижение числа преждевременных родов, которая ориентирована только на группу женщин с преждевременными родами в анамнезе будет иметь очень незначительное влияние на общий уровень преждевременных родов.
Шейка матки играет очень важную роль в сохранении беременности и нормальном течении родов. Её основная задача – это служить барьером, предохраняющим плод от выталкивания из полости матки. Кроме того, железы эндоцервикса выделяют специальную слизь, которая скапливаясь, формирует слизистую пробку – надёжный биохимический барьер для микроорганизмов.
«Созревание шейки матки» — это термин, который используется для описания довольно сложных изменений происходящих в шейке, связанных со свойствами внеклеточного матрикса и количеством коллагена. Результатом этих изменений становится размягчение шейки матки, её укорочение вплоть до сглаживания и расширение цервикального канала. Все эти процессы являются нормой на доношенном сроке беременности и необходимы для нормального течения родов.
У части беременных в силу различных причин «созревание шейки матки» происходит раньше времени. Барьерная функция шейки резко снижается, что может привести к преждевременным родам. Стоит отметить, что процесс этот не имеет клинических проявлений, не сопровождается болезненными ощущениями или кровянистыми выделениями из половых путей.
Что же такое ИЦН?
Различными авторами предложен целый ряд определений для этого состояния. Чаще всего встречается такое: ИЦН – это недостаточность перешейка и шейки матки, приводящая к преждевременным родам во II или III триместре беременности.
или такое: ИЦН – это безболезненная дилатация шейки матки при отсутствии
маточных сокращений, приводящая к самопроизвольному прерыванию
беременности.
Но ведь диагноз должен быть выставлен ещё до того, как произошло прерывание беременности , а произойдёт ли оно, мы не знаем. Более того, у большинства беременных с диагнозом ИЦН роды произойдут в срок.
На мой взгляд, ИЦН – это такое состояние шейки матки, при котором риск преждевременных родов у данной беременной выше общепопуляционного.
В современной медицине, наиболее достоверным способом оценки шейки матки является трансвагинальное УЗИ с проведением цервикометрии – измерение длины закрытой части шейки матки.
Кому показано УЗИ шейки матки и сколько раз?
Вот рекомендации https://www.fetalmedicine.org/ The Fetal Medicine Foundation:
Если беременная относится к тем 15% с высоким риском преждевременных родов, то таким женщинам показано УЗИ шейки матки каждые 2 недели с 14-й до 24-ю недели беременности.
Всем остальным беременным, рекомендуется однократное проведение УЗИ шейки матки на сроке 20-24 недели беременности.
Техника проведения цервикометрии
Женщина опорожняет мочевой пузырь и располагается лёжа на спине с согнутыми коленями (литотомическое положение).
Ультразвуковой датчик осторожно вводится во влагалище по направлению к переднему своду так, чтобы не оказывать чрезмерного давления на шейку матки, которое может искусственно увеличить длину.
Получают сагиттальный вид шейки матки. Слизистая эндоцервикса (которая может быть как повышенной, так и пониженной эхогенности по сравнению с шейкой матки) служит хорошим ориентиром для определения истинного положения внутреннего зева и помогает избежать путаницы с нижним сегментом матки.
Производится измерение закрытой части шейки матки от наружного зева до V-образной выемки внутреннего зева.
Шейка матки часто изогнута и в этих случаях длина шейки матки, рассматриваемая как прямая линия между внутренним и внешним зевом неизбежно короче, чем измерение, выполненное по каналу шейки матки. С клинической точки зрения метод измерения не важен, потому что, когда шейка матки короткая — это всегда прямая.
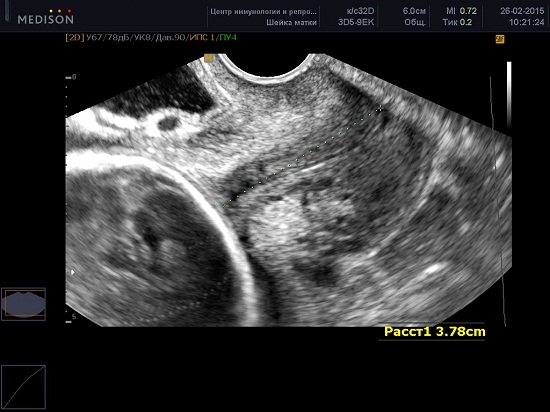
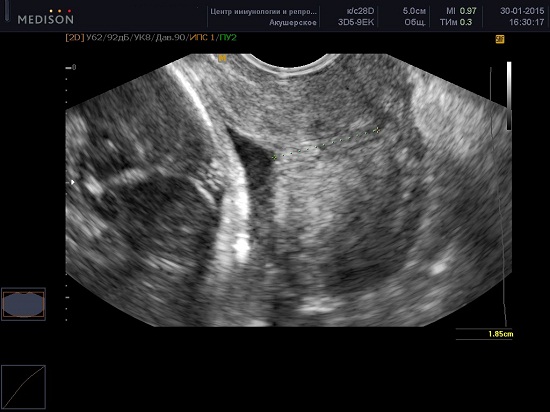
Каждое исследование должно быть выполнено в течение 2-3 минут. Примерно в 1% случаев длина шейки матки может изменяться в зависимости от сокращений матки. В таких случаях должны быть зарегистрированы наименьшие показатели. Кроме того длина шейки матки во II триместре может меняться в зависимости от положения плода — ближе к дну матки или в области нижнего сегмента, при поперечном положении.
Можно проводить оценку шейки матки и трансабдоминально (через живот), но это именно визуальная оценка, а не цервикометрия. Длина шейки матки при трасабдоминальном и трансвагинальном доступе достоверно отличается более чем на 0,5 см, как в большую, так и в меньшую сторону.
Интерпритация результатов исследования
Если длина шейки матки более 30мм, то риск преждевременных родов менее 1% и не превышает общепопуляционный. Таким женщинам не показана госпитализация, даже при наличии субъективных клинических данных: боль в области матки и незначительные изменения в шейке, обильные выделения из влагалища.
- В случае выявления укорочения шейки матки менее 15 мм при одноплодной беременности или 25 мм при многоплодной, показана срочная госпитализация и дальнейшее ведение беременности в условиях стационара с возможностью интенсивной терапии для новорожденных. Вероятность родов в течение 7 дней в этом случае составляет 30%, а вероятность преждевременных родов до 32 недель беременности – 50%.
- Укорочение шейки матки до 30-25 мм при одноплодной беременности является показанием для консультации акушера-гинеколога и еженедельного УЗ-контроля.
- При длине шейки матки менее 25мм выставляется заключение: «ЭХО-признаки ИЦН» во 2-м триместре, либо: «Учитывая длину закрытой части шейки матки, риск преждевременных родов – высокий» в 3-м триместре, и рекомендуется консультация акушера гинеколога с целью решения вопроса о назначении микронизированного прогестерона, проведении цервикального серкляжа или установки акушерского пессария.
Ещё раз хочу подчеркнуть, что обнаружение укороченной шейки матки при цервикометрии не означает, что у вас точно произойдут роды раньше времени. Речь идёт именно о высоком риске.
Несколько слов об открытии и форме внутреннего зева. При проведении УЗИ шейки матки можно встретить различные формы внутреннего зева: T, U, V, Y – образная, более того она меняется у одной и той же женщины на протяжении беременности.
При ИЦН, наряду с укорочением и размягчением шейки матки, происходит её дилатация, т.е. расширение цервикального канала, раскрытие и изменение формы внутреннего зева – это один процесс.
Проведенное FMF крупное многоцентровое исследование показало, что сама по себе форма внутреннего зева, без укорочения шейки матки, не повышает статистическую вероятность преждевременных родов.
Способы лечения
Доказана эффективность двух методов профилактики преждевременных родов:
- Цервикальный серкляж (наложение швов на шейку матки) снижает риск родов до 34-й недели примерно на 25% у женщин с преждевременными родами в анамнезе. Есть два подхода в лечении пациентов с предыдущими преждевременными родами. Первый — проведение серкляжа всем таким женщинам вскоре после 11-13 недель. Второй — измерение длины шейки матки каждые две недели с 14 по 24 неделю, и наложение швов, только если длина шейки матки становится менее 25 мм. Общий показатель преждевременных родов схож в случае обоих подходов, но второй подход является предпочтительным, поскольку он снижает потребность в серкляже примерно на 50%.
В случае выявления короткой шейки матки (менее 15 мм) в 20-24 недели у женщин с неотягощённым акушерским анамнезом, серкляж может снизить риск преждевременных родов на 15%.
Рандомизированные исследования показали, что в случае многоплодной беременности, при укорочении шейки до 25 мм, цервикальный серкляж повышает риск преждевременных родов в два раза.
- Назначение Прогестерона с 20 по 34 неделю снижает риск родов до 34 недели примерно на 25% у женщин с преждевременными родами в анамнезе, и на 45% у женщин с неотягощённым анамнезом, но выявленным укорочением шейки матки до 15мм. Недавно было завершено исследование, которое показало, что единственный прогестерон, который может быть использован при укороченной шейке матки – это микронизированный прогестерон вагинально в дозе 200 мг в сутки.
- В настоящее время продолжается проведение мультицентровых исследований эффективности использования влагалищного пессария. Пессарий, который состоит из гибкого силикона, используется с целью поддержки шейки матки и изменения её направления в сторону крестца. Это уменьшает нагрузку на шейку матки вследствие снижения давления плодного яйца. Более подробно об акушерском пессарии, а так же о результатах последних исследований в этой области можно почитать по этой ссылке.
Сочетание швов на шейку матки и пессария не повышает эффективность. Хотя на этот счёт мнения различных авторов расходятся.
После наложения швов на шейку матки или при установленном акушерском пессарии, УЗИ шейки матки нецелесообразно.
Источники:
https://mfmfellowship.com/downloads/ch3_cervical_insufficiency.pdf
здесь всё на английском языке, и многое трудно для восприятия даже специалистам, но зато чудесные интуитивно понятные картинки.
https://www.fetalmedicine.org/
До встречи через две недели!
Источник