Твп 17 недель беременности
Содержание статьи
Прогностическое значение толщины воротникового пространства в пренатальной диагностике врожденной патологии плода
Гаврикова О.А., Чулков В.С., Брюхина Е.В.
Проблема наследственной и врожденной патологии, прежде всего врожденных пороков развития (ВПР), хромосомных и моногенных заболеваний за последнее десятилетие приобрела серьезную социально-медицинскую значимость. Частота врожденной и наследственной патологии в популяции составляет в среднем 5% от числа новорожденных детей. В структуре перинатальной заболеваемости и смертности врожденная и наследственная патология занимает 2-3 место. Широкое внедрение в клиническую практику скринингового ультразвукового исследования в 11-14 недель беременности позволяет провести раннюю пренатальную диагностику ВПР и хромосомных аномалий (ХА) [4]. Среди многочисленных эхографических маркеров ХА наиболее ценным считается толщина воротникового пространства [5]. Использование этого маркера позволяет выявлять до 66,7-92% хромосомных дефектов уже в ранние сроки беременности [6, 7]. Поэтому представляет научный интерес дальшейшее изучение увеличения толщины воротникового пространства (ТВП) плода как пренатального эхографического маркера врожденной и наследственной патологии.
Целью исследования явилась оценка величины толщины воротникового пространства плода в качестве маркера хромосомных аномалий и врожденных пороков развития плода.
Материал и методы. Тип исследования: когортное с проспективной когортой (2008 — 2010 г.).
Метод выборки: сплошной по мере обращения.
Критерии включения:
1. Беременность в сроке гестации 11-14 недель.
2. Известная дата последней менструации при 26-30 дневном цикле.
3. Согласие женщины на участие в исследовании.
Критерии исключения:
1. Нарушения менструального цикла.
2. Указание на прием гормональных контрацептивов за два месяца до цикла зачатия.
3. Стимулированная беременность.
4. Многоплодная беременность.
В соответствии с критериями включения/исключения за указанный период было отобрано 1310 беременных в сроки гестации от 11 до 14 недель, состоявших на диспансерном учете в женских консультациях г. Челябинска.
После проведения ультразвукового скрининга беременные были распределены на две группы, с учетом размеров толщины воротникового пространства (ТВП) плода: основная группа — 175 женщин с увеличением размеров толщины воротникового пространства у плода (группа 1), группа сравнения — 1135 пациенток с нормальными размерами толщины воротникового пространства у плода, беременность которых завершилась своевременными родами и рождением нормальных здоровых детей (группа 2). В качестве пороговых (разделительных) значений принимался 95‰ ТВП от показателей, разработанных в результате наших исследований, согласно рекомендациям Н.А. Алтынник и М.В. Медведева и К. Николаидеса и соавт. [1,7]. Группы были сопоставимы по возрасту, паритету и сроку гестации.
Эхографические исследования проведены на ультразвуковых сканерах фирмы TOSHIBA (Япония) высокого (XARIO XG) и экспертного (APLIO XG) классов. Для измерения размеров ТВП использовали трансабдоминальный доступ сканирования. В случаях регистрации у плода эхографических маркеров хромосомных дефектов или врожденных пороков развития, исследование завершали трансвагинальным доступом для детального изучения анатомии и проведения расширенной эхокардиографии плода. В ходе пренатального консультирования пациентке сообщали о наличии риска хромосомной патологии и объясняли целесообразность пренатального кариотипирования. В сроке 11-13 недель гестации осуществляли трансабдоминальную аспирацию ворсин хориона. При отказе от пренатального кариотипирования в ранние сроки и выявлении других эхографических маркеров хромосомной патологии или врожденных пороков развития плода во втором триместре беременности, рекомендовалась оценка кариотипа плода методом кордоцентеза в 21-24 недели.
Статистический анализ данных проводился при помощи пакета статистических программ ISTICA 6.0 (Soft, 2001) и программы MedCalc (9.1.0.1) for Windows. При распределении признака в выборке, близком к нормальному, количественные значения представлялись в виде средней арифметической и ее среднеквадратичного отклонения (M±σ).
Для оценки различий между двумя группами в количественных признаках с учетом характера распределения, близкому к нормальному, применяли t-критерий Стьюдента. Оценка межгрупповых различий по качественным признакам проводилась с использованием критерия χ2, а при ожидаемых частотах менее 10 — применялась поправка Йетса.
С целью оценки прогностической значимости показателей проводился ROC-анализ с вычислением чувствительности, специфичности, отношения положительного и отрицательного правдоподобия. Для всех видов анализа статистически достоверными считались значения p<0,05.
Результаты исследования. Возраст беременных варьировал от 16 до 45 лет. Средний возраст пациенток в группах оказался сопоставимым: в группе 1- 28,7±5,43 лет, в группе 2 — 29,0±6,10 лет (р>0,05).
Согласно полученных нами данным толщина воротникового пространства плода в группе 2 (со своевременными родами и рождением здорового ребенка) постепенно увеличивается на сроках от 11 до 14 недель, составляя в среднем 1,3±0,3 мм в 11-12 недель, 1,4±0,4 мм в 12-13 недель и 1,5±0,3 мм в 13-14 недель, при отсутствии различий между величинами ТВП в эти сроки беременности (р>0,05).
В табл. 1 представлены значения толщины воротникового пространства плода в 11-14 недель беременности в группах сравнения.
Таблица 1. Показатели толщины воротникового пространства плода в 11-14 недель беременности в группах сравнения
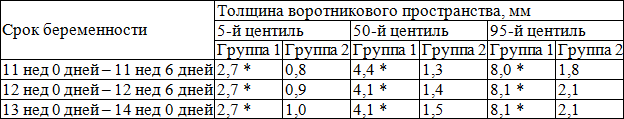
Примечание: * — значимость различий (р<0,05) при сравнении групп 1 и 2
В основной группе численные значения расширенного воротникового пространства плода варьировали от 2,5 до 11,0 мм и превышали соответствующие показатели (5-й, 50-й, 95-й центиль) в группе сравнения в 11-12, 12-13 и 13-14 недель беременности (рис. 1).
Рис. 1. Увеличение толщины воротникового пространства
Из 175 плодов, у которых в сроке 11-14 недель беременности было выявлено расширение воротникового пространства, пренатальное или постнатальное кариотипирование для исключения хромосомных аномалий было осуществлено в 160 случаях. Из них хромосомные дефекты были обнаружены в 46/160 (28,8%) наблюдениях. У 114/160 женщин (71,2%) кариотип был нормальным. В 15 случаях хромосомный набор плода/новорожденного остался за пределами наших знаний из-за отказа пациентки от инвазивной диагностической процедуры или из-за отсутствия достаточного количества метафаз в биоптате хориона.
Структура хромосомных аномалий представлена на рис. 2.
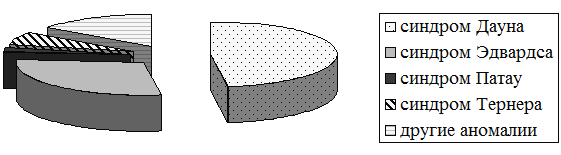
Рис. 2. Структура хромосомных аномалий у плодов
Среди диагностированных хромосомных аномалий наиболее часто встречались анэуплоидии (78,3%, n=22): синдром Дауна был зарегистрирован практически в каждом втором наблюдении (47,8%, n=22); почти в каждом третьем случае был выявлен синдром Эдвардса (28,3%, n=13), а синдром Патау, в нашем исследовании, явился самой редкой находкой (2,2%, n=1). Доля моносомии Х (синдром Тернера) составила 6,5% (n=3). Удельный вес других хромосомных дефектов составил 15,2% (n=7). Среди данных ХА регистрировались: триплоидии по Х-хромосоме (4,3%, n=2), несбалансированные транслокации (4,3%, n=2), патологические структурные изменения хромосом (2,2%, n=1), маркерные хромосомы (2,2%, n=1) и синдром анэуплоидии по половым хромсомам (2,2%, n=1).
Частота хромосомных аномалий варьировала в зависимости от величины толщины воротникового пространства, представлена на рис. 3.
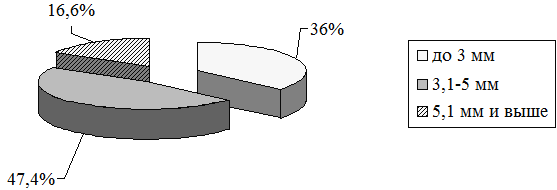
Рис. 3. Частота хромосомных аномалий варьировала в зависимости от величины толщины воротникового пространства
Таким образом, при увеличении численных значений ТВП возрастала частота хромосомных заболеваний.
Помимо этого, при регистрации расширения воротникового пространства практически в каждом втором случае (43,2%, n=76) обнаруживались врожденные пороки: их частота оказалась выше при аномального кариотипе, по сравнению с нормальным — 69,7% (n=53) и 30,3% (n=23) соответственно, р<0,001. Структура врожденных пороков развития в основной группе представлена в табл. 2.
При выявлении хромосомных аномалий в группе с расширением ТВП чаще диагностировались множественные пороки развития и врожденные пороки сердца, несколько реже встречались пороки ЖКТ, МПС, ЦНС, КМС и КГ шеи, по сравнению с таковыми у плодов/новорожденных с нормальным набором хромосом. Различий по частоте других пороков развития плода не выявлено.
Таблица 2. Структура врожденных пороков развития в группе с расширением ТВП в зависимости от кариотипа плода
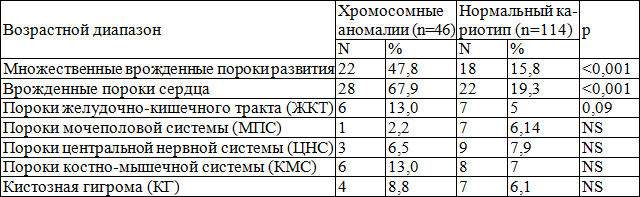
Примечание: NS — р>0,05
Таким образом, в соответствии с полученными данными, необходимо выделять пациенток с расширением ТВП у плода в группу высокого риска по врожденным порокам развития даже при отсутствии хромосомной патологии. Особое внимание следует уделять детальному изучению анатомии плода и эхокардиографическому исследованию, так как множественные врожденные пороки развития и пороки сердца регистрируются наиболее часто.
С целью оценки прогностического значения величины ТВП в отношении развития хромосомных аномалий плода в группах сравнения нами использовался ROC-анализ (рис. 4).
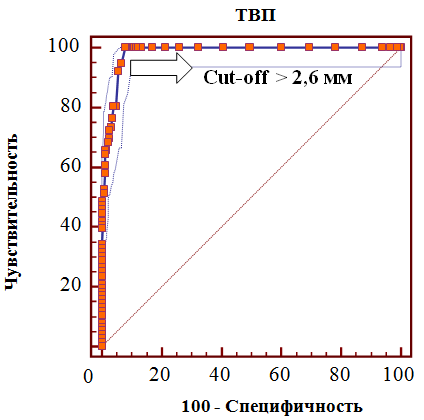
Рис. 4. ROC-кривая прогностического значения толщины воротникового пространства в отношении хромосомных аномалий плода
Проведенный анализ показал, что толщина воротникового пространства выше 2,6 мм ассоциирована с высоким риском развития хромосомных аномалий, причем указанный уровень имеет высокую чувствительность (100%) и специфичность (89,7%), а также отношение правдоподобия положительного результата (9,65), р<0,001.
В последние годы многими авторами были опубликованы сведения о том, что увеличение ТВП может отмечаться не только при хромосомной патологии у плода, но и при различных ВПР [2, 3]. Большинство из этих пороков, потенциально, могут быть диагностированы только в более поздние сроки беременности или даже после родов. С целью оценки прогностического значения величины ТВП в отношении врожденных пороков развития плода нами также использовался ROC-анализ (рис. 5). Оценка ассоциации ТВП с различными ВПР плода представлена в табл. 3.
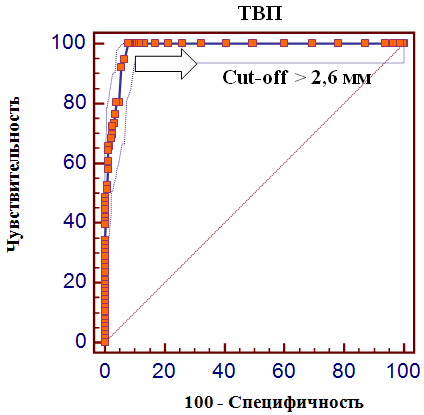
Рис. 5. ROC-кривая прогностического значения толщины воротникового пространства в отношении врожденных пороков развития плода
Согласно полученным данным, величина ТПВ выше 2,6-2,8 мм ассоциирована практически со всеми врожденными пороками развития, обладает высокой чувствительностью (100%) и специфичностью (87% и выше), что целесообразно использовать в клинической практике.
Выводы
1. В группе беременных с увеличением толщины воротникового пространства плода чаще встречаются хромосомные аномалии и врожденные пороки развития.
2. Толщина воротникового пространства выше 2,6 мм ассоциирована с высоким риском развития хромосомных аномалий (чувствительность — 100%, специфичность — 89,7%, отношение правдоподобия положительного результата — 9,65, р<0,001).
3. Толщина воротникового пространства выше 2,6-2,8 мм ассоциирована практически со всеми врожденными пороками плода (множественные врожденные пороки, врожденные пороки сердца, пороки желудочно-кишечного тракта и др.), обладая высокой чувствительностью (100%) и специфичностью (87% и выше).
4. Пороговые значения толщины воротникового пространства выше 2,6 мм целесообразно использовать в пренатальной диагностике врожденной патологии плода.
Таблица 3. Ассоциация толщины воротникового пространства с различными врожденными пороками развития по результатам ROC-анализа
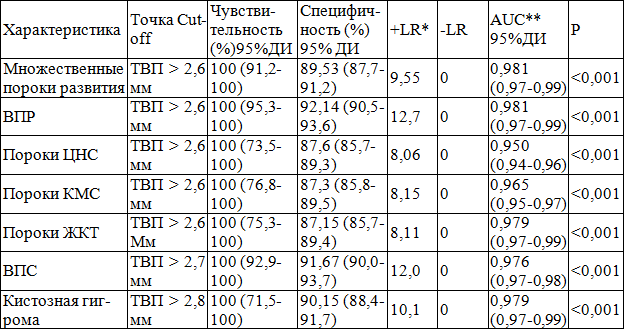
Примечания: * — + LR — положительное отношение правдоподобия; — LR — отрицательное отношение правдоподобия; AUC — площадь под ROC-кривой
Источник
Норма УЗИ при скрининге во время беременности
С наступлением беременности каждую женщину начинает заботить большое количество вопросов. Каждая женщина желает для своего ребенка гармоничного развития. Как известно, на ранних сроках развития существует риск появления определенных болезней и отклонений эмбриона. Для того, чтобы проверить и диагностировать эти моменты, женщинам назначают такую процедуру, как УЗИ.
Что такое скрининг при беременности
Благодаря исследованию, доктор может с определенной точностью диагностировать некоторые дефекты в развитии.
В подобное исследование включаются следующие процедуры:
- Анализ крови из вены
- УЗИ
В России неизбежно назначается только плановое УЗИ. Полный скрининг рекомендуют не во всех случаях. Если же ваш доктор настаивает на его проведении, то не стоит заранее беспокоиться и расстраиваться. Как правило, его стоит сделать в следующих ситуациях:
- если беременная имеет возраст выше 35 лет;
- если папе ребенка выше 40 лет;
- у кого-то из членов семьи существуют генетические патологии;
- женщина во время беременности перенесла инфекцию;
- беременная принимала лекарственные препараты, которые могут отрицательно сказаться на развитие ребенка;
- работа женщины на вредных производствах.
Можно отметить важное значение раннего обнаружения каких-либо патологий. Ведь именно это дает возможность начать необходимое лечение как можно раньше. Если при скрининге медик увидел определенные отклонения от нормы, то беременность контролируется более внимательно и серьезно.
Скрининг при беременности делается три раза. При необходимости существует возможность дополнительного обследования.
Нормы УЗИ первого скрининга
Самый первый скрининг следует пройти начиная с 11 недели беременности и до 13. Именно в этот промежуток врач назначает обследование. Некоторым будущим мамочкам не терпится сходить на УЗИ раньше 11 недели. Но в этом нет острой необходимости. Ведь до этого срока многие показатели просто невозможно определить. Поэтому информативность исследования будет маленькая.
На первом скрининге доктор:
- выявляет точный срок беременности;
- вычисляет размеры плода;
- смотрит матку.
Для каждого значения существуют нормы. Давайте рассмотрим их.
- Оценивается КТР или, проще говоря, длина плода. Норма составляет от 43 до 65 мм. Когда отклонение идет в большую сторону — считается, что малыш родится крупным. Если же оно в меньшую сторону, то это говорит о замедлении в развитии, болезнях или даже о замирании плода.
- Следующий показатель, на который смотрят, называется БПР. Измеряется расстояние от виска до другого виска. В норме оно должно составлять от 17 до 24 мм. Низкие показатели могут говорить об отставании в развитии. Высокие — о крупном плоде (если другие критерии также указывают на это), либо о гидроцефалии.
- Толщина воротникового пространства. Норма 1,6-1,7 мм. Если выявляются другие цифры, то это плохой знак, и тут может идти речь о заболевании синдрома Дауна.
- Длина кости носа, должна быть от 2 до 4,2 мм.
- ЧСС. Норма от 140 до 160 ударов.
- Амнион. Норма околоплодных вод равняется 50-100 мл.
- Длина шейки матки. Норма 35-40 мм.
Нормы УЗИ второго скрининга
На сроке 16-20 недель делают второй скрининг. Доктор смотрит помимо размеров то, как расположен плод, состояние органов плода.
Нормы УЗИ выглядят следующим образом:
- БПР — 26-56 мм.
- Длина кости бедра- 13-38 мм.
- Длина кости плеча- 13-36 мм.
- ОГ- 112-186 мм
- Воды составляют 73-230 мм. Если выявляется маловодие, то это отрицательно воздействует на формирование нервной системы малыша.
Помимо вышеперечисленного, доктор смотрит расположение плаценты. Если она находится на передней стенки матки, то возможен риск ее отслоения.
Также важный показатель, на который врач обращает внимание, это место прикрепления пуповины.
Нормы УЗИ третьего скрининга
Его проводят на 30-43 недели беременности. После проведения этого исследования доктор определяет каким образом будут проходить роды: естественным путем или будет сделано кесарево сечение.
В некоторых случаях помимо УЗИ, назначают допплерографию. Нормы развития в этот период выделяют следующие:
- БПР — 67-91;
- ДБК — 47-71;
- ДПК — 44-63;
- ОГ — 238-336;
- ИАЖ — 82- 278;
- толщина плаценты — 23,9-43,8.
УЗИ скрининг в Москве в платной клинике
Скрининг является очень важным обследованием, которое обязательно нужно пройти. Болезни, которые могут быть найдены с помощью этого метода диагностики, могут сохранить жизнь вашего малыша.
Удобнее всего для этого исследования обратиться в частную клинику. Беременная женщина подвержена частой смене настроения и быстрой утомляемости. В частной клинике вам не придется долго сидеть в очереди, нет необходимости ругаться по каким-либо поводам. Наоборот, существует возможность записи на прием в удобное время и день, доброжелательный персонал. Доктор более тщательно и внимательно проведет процедуру, по желанию сделает фото плода и видео процедуры. Помимо этого, всегда есть возможность выслать результаты скрининга на вашу электронную почту.
Источник
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача — раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части — проведение УЗИ и лабораторной — анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр — это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
- Женщины, у которых в анамнезе есть самопроизвольные аборты, внематочные и замершие беременности, преждевременные роды, мертворождение, рождение ребенка с аномалиями развития.
- Наследственные заболевания в семье у матери или отца ребенка
- Перенесенное в первом триместре заболевание с лечением антибиотиками или препаратами, противопоказанными во время беременности.
- Брак между родственниками.
- Возраст женщины старше 35 лет.
- Наличие профессиональных вредностей
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
- Из рациона нужно исключить соленое, острое, жирное, жареное.
- Не употреблять аллергенных продуктов.
- Отказаться от газированных напитков.
За сутки до скрининга:
- Не есть шоколад, морепродукты, жирное мясо, мучное, ограничить сладости.
- Если исследование назначено на утро, съесть легкий ужин не позже 20:00 часов.
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
- УЗИ-скрининг проводится первым, так как его результаты позволяют установить точный срок гестации, который влияет на нормативные значения уровня гормонов. Исследование проводят как трансабдоминальным доступом, так и трансвагинально. Процедура безболезненна, безопасна для женщины и ребенка, не имеет противопоказаний.
- Кровь сдается из вены натощак или через 4 часа после приема пищи. Забор материала производится в день проведения УЗИ. Исследование определяет концентрацию гормонов и сравнивает с нормативными показателями.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода — определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.

Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.

Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» — сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.

| Срок | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13, 19 | 17, 21 | 21, 23 |
| 12 недель | 18, 22 | 21, 24 | 24, 26 |
| 13 недель | 20, 26 | 24, 29 | 28, 32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца — два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) — прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 — 130,4 | 0,46 — 3,73 |
| 12 недель | 13,4 — 128,5 | 0,79 — 4,76 |
| 13 недель | 14,2 — 114,7 | 1,03 — 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
| Отклонение | ХГЧ | PAPP-A |
| Выше нормы |
|
|
| Ниже нормы |
|
|
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
- Неправильная подготовка, особенности состояния женщины.
- Устаревшее оборудование с низкой точностью измерений и недостаточным разрешением.
- Квалификация врача кабинета УЗИ, ошибки в расшифровке.
- Правильность алгоритмов расчета MoM.
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Отзывы
Понравилось, что первый скрининг сделали действительно быстро, как и обещали. Полностью прокомментировали результаты и ответили на все мои вопросы. Очень рада, что попала в эту клинику!
Татьяна
На самом деле здесь я вела свою первую беременность, поэтому, когда забеременела во второй раз вопрос о выборе клиники не стоял. Тут самые заботливые и опытные врачи, поэтому им сразу доверяешь. Было здорово видеть будущего малыша в 4D формате)
Инга
На первый скрининг мы пришли с мужем. Представляете, он даже заплакал, когда первый раз на УЗИ увидел нашего ребенка. Было приятно, что подарили фото малышки! Инновации и профессионализм клиники Академия VIP просто поражают. Благодарю вас за все, что вы делаете на нас!
Наталья
Источник