Размеры шейки матки при беременности 23 недели
Содержание статьи
УЗИ шейки матки. Цервикометрия. ИЦН. Высокий риск преждевременных родов.
Скрининг первого триместра беременности позади, время идёт, растёт животик, и появляются новые тревоги.
Вы где-то слышали или читали про истмико-цервикальную недостаточность (ИЦН), преждевременные роды, УЗИ шейки матки и теперь не знаете, грозит ли это Вам и нужно ли такое исследование именно Вам, а если нужно, то когда?
В этой статье я постараюсь рассказать о такой патологии, как ИЦН, о современных методах её диагностики, формировании группы высокого риска преждевременных родов и способах лечения.
Преждевременными называют роды, наступившие в сроки беременности от 22 до 37 нед (259 дней), начиная с первого дня последней нормальной менструации при регулярном менструальном цикле, при этом масса тела плода составляет от 500 до 2500 г.
Частота преждевременных родов в мире в последние годы составляет 5 — 10% и, несмотря на появление новых технологий, не снижается. А в развитых странах она повышается, прежде всего, в результате применения новых репродуктивных технологий.
Примерно 15% беременных попадает в группу высокого риска по преждевременным родам ещё на этапе сбора анамнеза. Это женщины, у которых в анамнезе есть поздние выкидыши или спонтанные преждевременные роды. В популяции таких беременных около 3% . У этих женщин риск рецидива находится в обратной зависимости от гестационного срока предыдущих преждевременных родов, т.е. чем раньше произошли преждевременные роды в прошлую беременность, тем выше риск повторения. Кроме того в эту группу можно отнести женщин с аномалиями матки, такие как однорогая матка, перегородка в полости матки, либо травмами, хирургическим лечением шейки матки.
Проблема в том, что 85% преждевременных родов приходится на 97% женщин в популяции, у которых эта беременность первая, либо предыдущие беременности закончились родами на доношенном сроке. Следовательно, любая стратегия, направленная на снижение числа преждевременных родов, которая ориентирована только на группу женщин с преждевременными родами в анамнезе будет иметь очень незначительное влияние на общий уровень преждевременных родов.
Шейка матки играет очень важную роль в сохранении беременности и нормальном течении родов. Её основная задача — это служить барьером, предохраняющим плод от выталкивания из полости матки. Кроме того, железы эндоцервикса выделяют специальную слизь, которая скапливаясь, формирует слизистую пробку — надёжный биохимический барьер для микроорганизмов.
«Созревание шейки матки» — это термин, который используется для описания довольно сложных изменений происходящих в шейке, связанных со свойствами внеклеточного матрикса и количеством коллагена. Результатом этих изменений становится размягчение шейки матки, её укорочение вплоть до сглаживания и расширение цервикального канала. Все эти процессы являются нормой на доношенном сроке беременности и необходимы для нормального течения родов.
У части беременных в силу различных причин «созревание шейки матки» происходит раньше времени. Барьерная функция шейки резко снижается, что может привести к преждевременным родам. Стоит отметить, что процесс этот не имеет клинических проявлений, не сопровождается болезненными ощущениями или кровянистыми выделениями из половых путей.
Что же такое ИЦН?
Различными авторами предложен целый ряд определений для этого состояния. Чаще всего встречается такое: ИЦН — это недостаточность перешейка и шейки матки, приводящая к преждевременным родам во II или III триместре беременности.
или такое: ИЦН — это безболезненная дилатация шейки матки при отсутствии
маточных сокращений, приводящая к самопроизвольному прерыванию
беременности.
Но ведь диагноз должен быть выставлен ещё до того, как произошло прерывание беременности , а произойдёт ли оно, мы не знаем. Более того, у большинства беременных с диагнозом ИЦН роды произойдут в срок.
На мой взгляд, ИЦН — это такое состояние шейки матки, при котором риск преждевременных родов у данной беременной выше общепопуляционного.
В современной медицине, наиболее достоверным способом оценки шейки матки является трансвагинальное УЗИ с проведением цервикометрии — измерение длины закрытой части шейки матки.
Кому показано УЗИ шейки матки и сколько раз?
Вот рекомендации https://www.fetalmedicine.org/ The Fetal Medicine Foundation:
Если беременная относится к тем 15% с высоким риском преждевременных родов, то таким женщинам показано УЗИ шейки матки каждые 2 недели с 14-й до 24-ю недели беременности.
Всем остальным беременным, рекомендуется однократное проведение УЗИ шейки матки на сроке 20-24 недели беременности.
Техника проведения цервикометрии
Женщина опорожняет мочевой пузырь и располагается лёжа на спине с согнутыми коленями (литотомическое положение).
Ультразвуковой датчик осторожно вводится во влагалище по направлению к переднему своду так, чтобы не оказывать чрезмерного давления на шейку матки, которое может искусственно увеличить длину.
Получают сагиттальный вид шейки матки. Слизистая эндоцервикса (которая может быть как повышенной, так и пониженной эхогенности по сравнению с шейкой матки) служит хорошим ориентиром для определения истинного положения внутреннего зева и помогает избежать путаницы с нижним сегментом матки.
Производится измерение закрытой части шейки матки от наружного зева до V-образной выемки внутреннего зева.
Шейка матки часто изогнута и в этих случаях длина шейки матки, рассматриваемая как прямая линия между внутренним и внешним зевом неизбежно короче, чем измерение, выполненное по каналу шейки матки. С клинической точки зрения метод измерения не важен, потому что, когда шейка матки короткая — это всегда прямая.
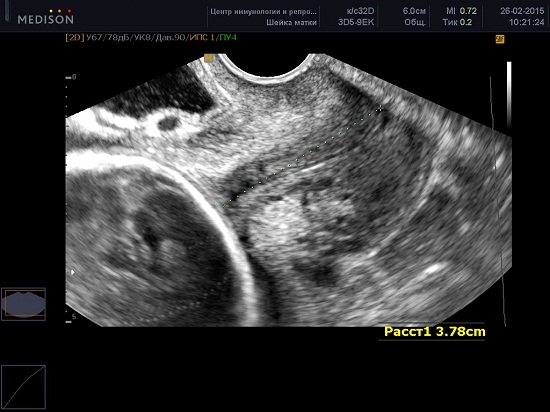
Каждое исследование должно быть выполнено в течение 2-3 минут. Примерно в 1% случаев длина шейки матки может изменяться в зависимости от сокращений матки. В таких случаях должны быть зарегистрированы наименьшие показатели. Кроме того длина шейки матки во II триместре может меняться в зависимости от положения плода — ближе к дну матки или в области нижнего сегмента, при поперечном положении.
Можно проводить оценку шейки матки и трансабдоминально (через живот), но это именно визуальная оценка, а не цервикометрия. Длина шейки матки при трасабдоминальном и трансвагинальном доступе достоверно отличается более чем на 0,5 см, как в большую, так и в меньшую сторону.
Интерпритация результатов исследования
Если длина шейки матки более 30мм, то риск преждевременных родов менее 1% и не превышает общепопуляционный. Таким женщинам не показана госпитализация, даже при наличии субъективных клинических данных: боль в области матки и незначительные изменения в шейке, обильные выделения из влагалища.
- В случае выявления укорочения шейки матки менее 15 мм при одноплодной беременности или 25 мм при многоплодной, показана срочная госпитализация и дальнейшее ведение беременности в условиях стационара с возможностью интенсивной терапии для новорожденных. Вероятность родов в течение 7 дней в этом случае составляет 30%, а вероятность преждевременных родов до 32 недель беременности — 50%.
- Укорочение шейки матки до 30-25 мм при одноплодной беременности является показанием для консультации акушера-гинеколога и еженедельного УЗ-контроля.
- При длине шейки матки менее 25мм выставляется заключение: «ЭХО-признаки ИЦН» во 2-м триместре, либо: «Учитывая длину закрытой части шейки матки, риск преждевременных родов — высокий» в 3-м триместре, и рекомендуется консультация акушера гинеколога с целью решения вопроса о назначении микронизированного прогестерона, проведении цервикального серкляжа или установки акушерского пессария.
Ещё раз хочу подчеркнуть, что обнаружение укороченной шейки матки при цервикометрии не означает, что у вас точно произойдут роды раньше времени. Речь идёт именно о высоком риске.
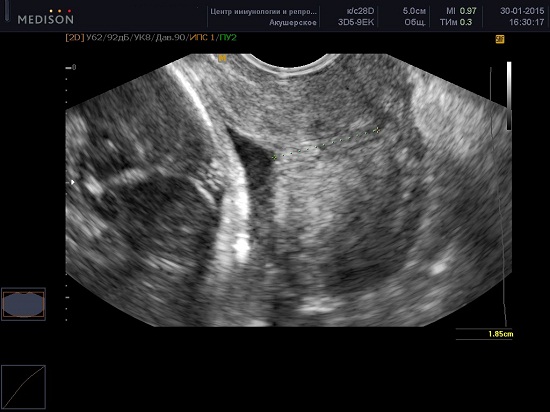
Несколько слов об открытии и форме внутреннего зева. При проведении УЗИ шейки матки можно встретить различные формы внутреннего зева: T, U, V, Y — образная, более того она меняется у одной и той же женщины на протяжении беременности.
При ИЦН, наряду с укорочением и размягчением шейки матки, происходит её дилатация, т.е. расширение цервикального канала, раскрытие и изменение формы внутреннего зева — это один процесс.
Проведенное FMF крупное многоцентровое исследование показало, что сама по себе форма внутреннего зева, без укорочения шейки матки, не повышает статистическую вероятность преждевременных родов.
Способы лечения
Доказана эффективность двух методов профилактики преждевременных родов:
- Цервикальный серкляж (наложение швов на шейку матки) снижает риск родов до 34-й недели примерно на 25% у женщин с преждевременными родами в анамнезе. Есть два подхода в лечении пациентов с предыдущими преждевременными родами. Первый — проведение серкляжа всем таким женщинам вскоре после 11-13 недель. Второй — измерение длины шейки матки каждые две недели с 14 по 24 неделю, и наложение швов, только если длина шейки матки становится менее 25 мм. Общий показатель преждевременных родов схож в случае обоих подходов, но второй подход является предпочтительным, поскольку он снижает потребность в серкляже примерно на 50%.
В случае выявления короткой шейки матки (менее 15 мм) в 20-24 недели у женщин с неотягощённым акушерским анамнезом, серкляж может снизить риск преждевременных родов на 15%.
Рандомизированные исследования показали, что в случае многоплодной беременности, при укорочении шейки до 25 мм, цервикальный серкляж повышает риск преждевременных родов в два раза.
- Назначение Прогестерона с 20 по 34 неделю снижает риск родов до 34 недели примерно на 25% у женщин с преждевременными родами в анамнезе, и на 45% у женщин с неотягощённым анамнезом, но выявленным укорочением шейки матки до 15мм. Недавно было завершено исследование, которое показало, что единственный прогестерон, который может быть использован при укороченной шейке матки — это микронизированный прогестерон вагинально в дозе 200 мг в сутки.
- В настоящее время продолжается проведение мультицентровых исследований эффективности использования влагалищного пессария. Пессарий, который состоит из гибкого силикона, используется с целью поддержки шейки матки и изменения её направления в сторону крестца. Это уменьшает нагрузку на шейку матки вследствие снижения давления плодного яйца. Более подробно об акушерском пессарии, а так же о результатах последних исследований в этой области можно почитать по этой ссылке.
Сочетание швов на шейку матки и пессария не повышает эффективность. Хотя на этот счёт мнения различных авторов расходятся.
После наложения швов на шейку матки или при установленном акушерском пессарии, УЗИ шейки матки нецелесообразно.
Источники:
https://mfmfellowship.com/downloads/ch3_cervical_insufficiency.pdf
здесь всё на английском языке, и многое трудно для восприятия даже специалистам, но зато чудесные интуитивно понятные картинки.
https://www.fetalmedicine.org/
До встречи через две недели!
Источник
ИЦН срок 23 недели
785 просмотров
15 августа 2018
Добрый день. Мне 31 год. Беременность 1-ая. Срок 23 недели. 2013, 2017 году было удаление полиппов матки путем гистероскопии. На сроке 13 недель шейка была 37 мм, в 18 недель шейка укоротилась до 25 мм внутренний V зев был расширен до 11 мм на глубину 9 мм. В стационаре поставленн в Пессарий др. Арабин. В 22 недели проведена цервикометрия — ш.м. 25 мм раскрытие на 8 мм. Утрожестан принимала с 5 недели беременности. На 23 неделе в стационаре был снят на сутки пессарий и проведена санация из-за обильных выделений. Через 3 дня при выписке проведена цервиклметрия — ш.м. сохранённая часть 16 мм, внутренний зев расширен до 10 мм на глубину 16 мм. Из-за того что обильные выделения, отменили Утрожестан, назначили 17 ОПК 2 раза в неделю, магний Б6 3 р. по 2 таблетки. Скажите, пожалуйста, могло ли повлиять снятие пессария на уменьшение шейки? Какая вероятность того, что я смогу доносить малыша? Очень переживаю.
На сервисе СпросиВрача доступна консультация акушера онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Акушер, Гинеколог
Здравствуйте, важно знать не только длину шейки матки, но и её консистенцию, состояние наружного зева. Что врачи говорят?
Анна, 15 августа 2018
Клиент
Александра, добрый день. При осмотре на кресле, Врач прокомментировала, что шейка не рыхлая.
Акушер, Гинеколог, Детский гинеколог
Здравствуйте. Вам обратно не надели пессарий? На Утрожестане и так будут обильный выделения. Если мазок нормальный, то не нужно его отменять.
Анна, 15 августа 2018
Клиент
Анна, добрый день. Пессарий обратно надели через сутки. Вместо Утрожестана она назначила 17 ОПК. Обосновав это тем что это одно и тоже.
Акушер, Гинеколог
Здравствуйте, Анна! Вы находитесь в родильном доме? Пессарий после установки трогать не нужно. Снятие пессария могло повлиять на укорочение шейки матки. Обильные выделения это не повод снимать пессарий и отменять утрожестан. Мазки, пцр на инфекции, посевы на патогенную микрофлору сдавали? В результатх нет отклонений? Шансы есть, но нужно лежать, вставать только до туалета, возвращать вагинально утрожестан, 200 мг 2 раза в сутки, проводить профилактику инфицирования мирамистином, контролировать мазки раз в 7-14 дней.
Анна, 15 августа 2018
Клиент
Ольга, добрый день. Все мазки в норме, 18.08 ложусь опять на отделение. Снятие пессария врач обосновала тем, что уж очень оюилниые выделения. Через сутки его надели. С ее стороны было не целесообразно назначать 17 ОПК вместо Утрожестана?…
Педиатр
Здравствуйте да это могло повлиять. Покой и постельный режим.
Акушер, Гинеколог
Не могу комментировать действия другого доктора, у нее были свои соображения на этот счет, но учитывая что точка приложения должна быть на шейку матки, логично что нужно использовать прогестерон (утрожестан) вагинально, регулярно. А не 2 раза в неделю. Я за возобновление утрожестана. И постельный режим.
Акушер, Гинеколог, Детский гинеколог
Да не совсем одно и то же. Свечи Утрожестан хорошо действуют именно на шейку, а у 17ОПК системное действие. Я не буду спорить, у вашего врача свои рассуждения на этот счёт. Но лучше Утрожестан /Праджисан. А за выделениями нужно следить, регулярно сдавать мазки.
Педиатр, Терапевт, Массажист
Сняли, одели ведь обратно? Доносите до срока, пессарий сделает своё дело. Один день без пессария на состояние шейки ну никак не повлияет.Лёгких родов и беременности.
Акушер, Гинеколог
Здравствуйте!
А обследование провели по поводу выделений?
Акушер, Гинеколог
Тогда все нормально. У меня был целый ряд таких пациенток. Шейки короткие, а на ощупь твердый. Донашивали до 41 недели. Все вам делают правильно, больше уже добавить нечего.
Закладывайте дважды в неделю какие-то санационные свечи, например, бетадин или гексикон для профилактики кольпита
Гематолог, Терапевт
Да могло повлиять, врачи дали вам рекомендации по режиму?
Врач УЗД, Терапевт
Все правильно ваш врач делает не переживайте
Акушер, Гинеколог
Добрый вечер. Из-за выделений не целесообразно было снимать его и возможно укорочении шейки в этом плюс отмена препарата. Сдайте мазок на флору, ПЦР на инфекции, возобновить прием Утрожестан 200 в суточной дозировке . На писсариях выделения увеличиваются, некоторые даже путают с околоплодными водами. После взятии мазков начните санации можно Мирамистин на раза в день и свечи вагинальные
Акушер, Гинеколог
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Помогите
4 марта 2015
50.00 р.
элинна
Вопрос закрыт
Роды
20 марта 2015
Елена
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Номограмма Mansoura для определения размеров шейки матки при нормальной беременности
Таблица 8. Диаметр внутреннего зева, мм, в группе беременных с высоким риском до и после проведения серкляжа.
Таблица 9. Толщина шейки матки, мм, в группе беременных с высоким риском до и после проведения серкляжа.
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средняя толщина | 31,8* | 30,2* | 31,5 | 32,3 | 35,6 | 40,4 |
| Диапазон | 28-42 | 28-32 | 29-34 | 29-35 | 30-38 | 34-51 |
| 5-95-я перцентиль | 28-39 | 28-32 | 30-34 | 30-34 | 31-38 | 35-45 |
| Стандартное отклонение | 3,2 | 1,1 | 1,3 | 1,5 | 1,5 | 4,4 |
* P(W) до и после проведения серкляжа, статистически достоверно (
Таблица 10. Толщина передней стенки нижнего сегмента матки, мм, в группе беременных с высоким риском до и после проведения серкляжа.
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средняя толщина | 9,5 | 9,8 | 9,7 | 8,9 | 8,4 | 5,6 |
| Диапазон | 6-12 | 7-13 | 7-13 | 7-12 | 6-11 | 4-9 |
| 5-95-я перцентиль | 7-12 | 7-12 | 7-12 | 7-11 | 6-10 | 4-8 |
| Стандартное отклонение | 1,6 | 1,5 | 1,6 | 1,4 | 1,2 | 1,4 |
Таблица 11. Величина заднего угла шейки матки в группе беременных с высоким риском до и после проведения серкляжа.
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средний угол | 92,8 | 79,6 | 85,4 | 85,5 | 88,9 | 102,5 |
| Диапазон | 70-130 | 65-95 | 70-105 | 70-110 | 73-120 | 75-130 |
| 5-95-я перцентиль | 70-120 | 70-95 | 70-100 | 70-110 | 74-120 | 75-130 |
| Стандартное отклонение | 19,2 | 9 | 12,6 | 11,3 | 12,7 | 17,4 |
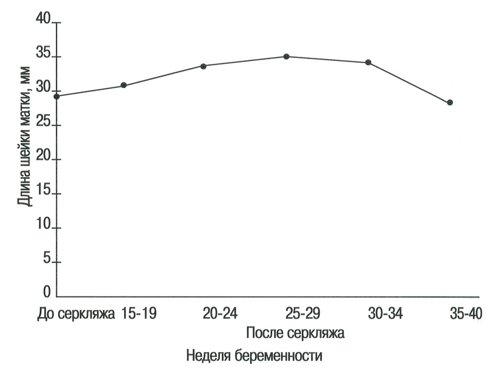
Рис. 6. Длина шейки матки в группе беременных с высоким риском до и после проведения серкляжа.
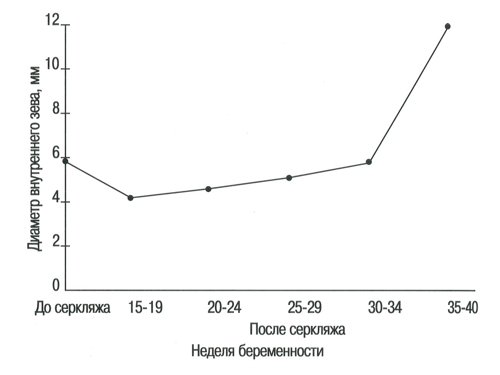
Рис. 7. Диаметр внутреннего зева до и после серкляжа.
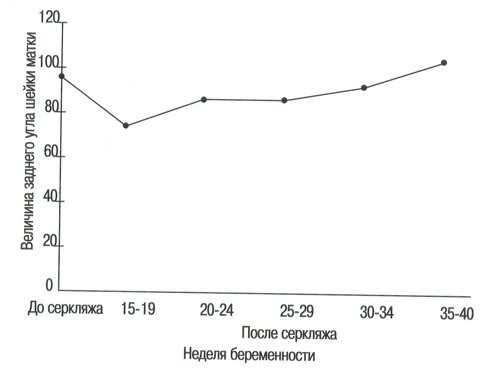
Рис. 8. Величина заднего угла шейки матки в группе беременных с высоким риском до и после проведения серкляжа.
Частота выпячивания оболочек у пациенток в случаях с высоким риском составила 6 случаев (6%), из которых было 2 случая прерывания беременности, 2 — преждевременных родов, и 2 — своевременных родов.
Диагностические критерии для оценки несостоятельности зева
В результате проведения дискриминантного анализа полученных показателей здоровых беременных и беременных с высоким риском (табл. 12-14) нами определены следующие ультразвуковые критерии для несостоятельности зева (пороговые значения): длина шейки матки 6 мм. Прогностическая ценность этих показателей для нормальной шейки матки в нашем исследовании (отрицательный прогноз для развития несостоятельности шейки) — 86,4%, как показано в табл. 12-14.
Таблица 12. Коэффициент дискриминантной функции установления несостоятельности шейки матки.
| Переменная | Коэффициент стандартизованной функции | Коэффициент нестандартизованной функции |
|---|---|---|
| Беременность | -1,75870 | -1,231516 |
| Роды | 1,89154 | 1,421821 |
| Длина шейки матки | 0,24213 | 0,4625676 Е-01 |
| Диаметр внутреннего зева | -0,42338 | -0,1993673 |
| Ширина шейки | 0,09416 | 0,3176717 Е-01 |
| Нижний сегмент матки | 0,27536 | 0,2189515 |
| Выбухание оболочек | 0,19652 | 0,8625213 |
| Величина заднего угла | -0,09707 | -0,7830538 Е-02 |
Таблица 13. Коэффициент дискриминантной функции установления несостоятельности шейки матки после исключения влияния беременности и родов.
| Переменная | Коэффициент стандартизованной функции | Коэффициент нестандартизованной функции |
|---|---|---|
| Длина шейки матки | 0,44201 | 0,8444060 Е-01 |
| Диаметр внутреннего зева | -0,43662 | -0,20566026 |
| Ширина шейки | -0,10565 | 0,3564436 Е-01 |
| Нижний сегмент матки | 0,41757 | 0,3320329 |
| Выбухание оболочек | 0,27262 | 1,448154 |
| Величина заднего угла | -0,40161 | -0,3239718 Е-01 |
| Константа | — | -1,867096 |
Таблица 14. Классификация, полученная в результате дискриминантного анализа.
| Реальная группа | Число наблюдений | Прогнозируемая группа 1 | Прогнозируемая группа 2 |
|---|---|---|---|
| Группа 1 | 204 | 192 | 12 |
| Нормальная беременность | 94,1% | 5,9% | |
| Группа 2 | 100 | 24 | 76 |
| Беременность с высоким риском | 24,0% | 76,0% |
Примечание: процент правильно классифицированных групп — 88%; прогностическая ценность нормальной беременности — 88,9% (192 случая из 216); прогностическая ценность беременности с риском — 86.4% (76 случаев из 88).
Обсуждение
Номограмма размеров шейки матки
Как уже указывалось ранее, многие авторы приводили номограммы размеров шейки матки при физиологических условиях и предлагали, чтобы каждое учреждение установило собственные диагностические критерии для несостоятельности шейки матки (Ludmir, 1988 и Barth, 1994). В настоящем исследовании средние величины и стандартное отклонение для ультразвуковых размеров длины шейки матки, диаметра внутреннего зева, выпячивания мембран, толщины шейки матки, толщины передней стенки нижнего сегмента матки и величина заднего угла шейки матки оценивались в ходе проспективного длительного сравнительного обследования женщин г. Mansoura, которые поступали в клинику Университета Mansoura.
Длина шейки матки
Средняя длина шейки матки в 10-14-ю неделю нормальной беременности (35,4±5,1 мм) значительно увеличивалась, достигая максимума (41±4,3 мм) к 24-29 неделям беременности, затем значительно уменьшалась по мере созревания и раскрытия шейки, что происходит после 34 недели беременности (в среднем 36,4±3,7 мм).
В литературе отсутствует единое мнение о динамике длины шейки матки в течение нормальной беременности при исследовании с помощью ТВУЗИ. В большинстве случаев обнаружено удлинение в середине беременности и последующее укорочение (Kushnir и соавт., 1990), но некоторые авторы не сообщают о каком-либо существенном изменении длины (Smith и соавт., 1992 и Zorzoli и соавт., 1994). Kushnir и соавт. (1990) исследовали 166 женщин с нормально протекающей беременностью методом ТВУЗИ. Исследования проводились каждые 4 недели с 8 до 37-й недели беременности. Они обнаружили, что длина шейки матки прогрессивно нарастала до 20-25 недели беременности, достигая максимума 48 мм. Кроме того Klejewski и соавт. (1994) обследовали с помощью ТВУЗИ 127 женщин с нормально протекавшей беременностью с 14 до 37-й недели, и обнаружили, что длина шейки матки увеличилась во время беременности (Р
Smith и соавт. (1992) в исследовании с использованием трансвагинальной ультрасонографии отметили, что длина шейки матки была постоянной, составляя в среднем 37 мм до конца третьего триместра. Так же Zorzoli и соавт. (1994) при исследовании 154 женщин, которым проводилось ТВУЗИ в период с 12 до 31 недели беременности, нашли, что средняя длина шейки матки (43 мм) значительно не изменялась. Мы согласны с наблюдениями многих авторов (Ayers и соавт., 1988; Anderson, 1990; Kushnier и соавт., 1990) в том, что длина шейки значительно уменьшается только в конце третьего триместра.
Так же, как и многие авторы (e.g. Varma и соавт., 1986; Ayers и соавт. 1988; Kushnir и соавт., 1990) мы обнаружили, что на длину шейки матки не влияют предшествующие беременность или роды. Напротив, Zorzoli и соавт. (1994) отметили, что у многорожавших женщин была более длинная шейка, чем у женщин с первой беременностью или предшествующим кесаревым сечением, и высказали предположение, что скорее механические, чем гормональные факторы имеют больший эффект на длину шейки матки.
У беременных женщин с высоким риском средняя длина шейки матки составляла 28,7±5,4 мм перед проведением серкляжа, что значительно короче по сравнению с женщинами с нормально протекающей беременностью на таком же сроке беременности (в среднем 35,4±5,1 мм) (Р
Диаметр внутреннего зева
Диаметр внутреннего зева — наиболее важный показатель для прогнозирования несостоятельности шейки матки (Rumack и соавт., 1991). Решение о выполнении серкляжа шейки матки должно приниматься индивидуально в каждом случае, в зависимости от изменения раскрытия шейки матки (Campbell, 1993).
В настоящей работе средний диаметр внутреннего зева на 10-14-й неделе нормальной беременности был равен 3,8±0,9 мм и оставался более или менее постоянным до окончания 30-й недели беременности, когда он значительно увеличился до 5,4±1 мм (Р
По данным Varma и соавт. (1986) и Роdobnik и соавт. (1988), средняя ширина внутреннего зева существенно не изменяется с 10-й до 36-й недели беременности. Однако эти авторы, использовавшие ТАУЗИ в своем исследовании, применяли методику полного мочевого пузыря. Растяжение мочевого пузыря, как известно, искажает форму шейки, что делает ее более длинной и узкой и, следовательно, маскирует несостоятельность шейки.
В случаях с высоким риском диаметр внутреннего зева до проведения серкляжа в среднем был значительно выше по сравнению с таковым у здоровых беременных женщин на том же сроке беременности и значительно уменьшался после серкляжа (Р
Выпячивание оболочек
Выячивание оболочек через частично расширенный цервикальный канал, хотя является поздним симптомом, вероятно — наиболее надежный ультразвуковой признак развившейся несостоятельности шейки матки. Ультразвуковое исследование может показать раннее выпячивание оболочек в сочетании с неизмененным наружным зевом до того, как изменения в шейке могут быть обнаружены с помощью пальцевого исследования или зеркал (Rumack и соавт., 1991 и Campbell и соавт., 1993).
В нашем исследовании у женщин с нормальной беременностью выпячивания оболочек не было обнаружено, но в группе высокого риска выявлены 6 случаев выпячивания оболочек у женщин, которым был проведен серкляж. Из них в 2 случаях беременность была прервана, в 2 — произошли преждевременные роды и в 2 — беременность завершилась родами в срок.
Vaulamo и соавт. (1983) принимали решение о проведении серкляжа только на основании выпячивания оболочек при частично расширенном внутреннем зеве и сообщили о благоприятных исходах беременности. С другой стороны, Varma и соавт. (1986) описали 8 пациенток, у которых были нормальные клинические показатели, но при ультразвуковом исследовании обнаружено грыжевое выпячивание оболочек в цервикальный канал. У 5 из этих женщин беременность была прервана и у 3 роды произошли в сроки до 34 недель.
Величина заднего угла шейки матки
Оценка величины заднего угла шейки матки при нормальной беременности показала, что она составляет в среднем менее 80° до срока 30-34 недель, когда угол увеличивается вплоть до наступления родов (Р
Толщина шейки
Средняя толщина шейки на уровне внутреннего зева составляла 29±2,8 мм в ранние сроки нормальной беременности (10-14 недель) с существенным прогрессивным нарастанием в течение беременности. Это соответствует данным Smith и соавт. (1992), которые обнаружили увеличение толщины шейки на уровне внутреннего зева в ходе беременности (Р
При беременности с высоким риском толщина шейки до серкляжа в среднем значительно больше по сравнению с нормальной беременностью (Р
Толщина передней стенки нижнего сегмента матки
Среднее значение толщины передней стенки нижнего сегмента матки на 15-19-й неделе нормальной беременности 10,1±1,2 мм значительно уменьшается к 25-29-й неделе (Р 0,05).
Истончение передней стенки нижнего сегмента матки менее 6 мм было описано у пациенток с риском несостоятельности шейки матки (O’Leary и соавт., 1986). Кроме того, по данным Podobnik и соавт. (1988), у больных с риском несостоятельности шейки матки толщина передней стенки нижнего сегмента матки составляет более 7 мм, и отсутствие выпячивания оболочек было показателем хорошего прогноза.
Наши диагностические критерии для несостоятельности зева
Не проводилось ни одной проспективной работы с использованием критериев трансвагинального ультразвукового исследования для диагностики и лечения несостоятельности зева, в которой бы оценивалась ее диагностическая ценность, по сравнению с традиционными методами (Joffe и соавт., 1992). Используя статистический метод дискриминантного анализа для выявления различий между показателями ТВУЗИ, мы определили следующий список дискриминантных коэффициентов (в порядке снижения значимости) (см. табл. 13):
- выбухание оболочек — 1,448154;
- длина шейки матки — 0,844060 Е-2;
- ширина шейки матки — 0,3564436 Е-2;
- толщина нижнего сегмента матки — 0,3320329;
- задний угол шейки матки — 0,3239718 Е-21;
- диаметр внутреннего зева — 0,2056026.
Так как выпячивание оболочек встречается редко, и его появление — поздний признак, который обнаруживается только в небольшом проценте случаев, и сам по себе рассматривается как патогномоничный признак несостоятельности шейки матки, он был исключен из рутинных критериев отбора. Нижний сегмент матки и толщина шейки не часто используются в исследованиях из-за невысокой воспроизводимости. Хотя задний угол шейки также часто не относят к показателям несостоятельности зева, мы предлагаем учитывать этот показатель для отбора пациенток для проведения серкляжа, потому что он может быть легко измерен, обладает хорошей воспроизводимостью, и дает более высокий дискриминантный коэффициент, чем показатель внутреннего зева. Таким образом мы имеем 3 параметра в порядке снижения их значимости: длину шейки матки, задний угол шейки и диаметр внутреннего зева. Как было показано выше, мы предлагаем комплекс из 3 параметров: длина шейки матки 6 мм и задний угол шейки матки > 90°. Присутствие по крайней мере 2 параметров из 3 является критерием выбора для выполнения серкляжа. Наши критерии отбора более строгие, чем предложенные Ludmir (1988) [использование ТАУЗИ, длина шейки матки 30 мм, диаметр внутреннего зева > 8 мм] потому, что мы использовали ТВУЗИ.
Литература
- Anderson H.F., Nugent C.E., Wanty S.D. Hayashi R.H. Prediction of risk of preterm delivery by ultrasonographic measurement of cervical length. Am J Obstet Gynecol. — 1990. — 163. — 859-67.
- Ayers J., DeGrood R., Compton A., Barclay M., Ansbacher R. Sonographic evaluation of cervical length in pregnancy: Diagnosis and management of preterm cervical effacement in patient at risk for preterm delivery. Obstet Gynecol. — 1988. — 71. — 939-44.
- Earth W.H. Cervical incompetence and cerclage. Clin Obstet Gynecol. — 1994. — 37. — 831-834.
- Brown J., Thieme G., Shall D., Fleischer A., Boehm F. Transabdominal and transvaginal sonography: Evaluation of the cervix and lower uterine segment. Am J Obstet Gynecol. — 1986. — 155. — 721-726.
- Campbell S., Chervenak F.A., Isaacon G.C. Ultrasound in Obstetrics and Gynecology: Incompetent cervix. — 1993. — 2(135). — 1449-1458.
- Fleischer A., KepplerD. Transvaginal sonography. A clinical Atlas. — 1992. — 253-254.
- Joffe G.M., Del Valle G.O., Izquierdo L.A. Diagnosis of cervical changes in pregnancy by means of transvaginal ultrasonography. Am J Obstet Gynaecol. — 1992. — 166. — 896-900.
- Klejewski A., Urbaniak Т., Brazert J., Drews K. Transvaginal ultrasound in evaluation of the uterine cervix during pregnancy. Ginekol Pol. — 1994. — 65(8). — 430-434.
- Kushnir O., Vigil D., Izquierdo L., Schiff M., Curet L. Vaginal ultrasonographic assessment of cervical length during normal pregnancy. Am J Obstet Gynaecol. — 1990. — 162. — 991-993.
- Ludmir J. Sonographic detection of cervical incompetence. Clin Obst Gynecol. — 1998. — 31(1). — 101-109.
- Michaels W.H., Montagomery C., KaroJ., Temple J., Ager J. Ultrasound differentiation of the competent from the incompetent cervix: Prevention of preterm delivery. Am J Obstet Gynaecol. — 1986. — 154. — 537-546.
- 0’Leary J.A., Forrell R.E. Comparison of ultrasonographic and digital cervical evaluation. Obstet Gynaecol. — 1986. — 68. — 718.
- Podobnik M., Bulic M., Smiljanic N. Ultrasonography in the detection of cervical incompetence. JCV. — 1988. — 13. — 383-391.
- Rumack C.M., Wilson S.R., CharboneauJ.W. Diagnostic ultrasound: The incompetent cervix. Mosby Year Book Chigaco, London. — 1991. — 2(48). — 926-933.
- Smith C.V., Anderson J.C., Montamoros A., Rayburn W.F. Transvaginal sonography of cervical width and length during pregnancy. J Ultrasound Med. — 1992. — 2. — 465-467.
- Tongson Т., Kamprapanth P., Srisomboon J., Wanapirak C., Piyamongkol W., Sirichotiyakul S. Transvaginal Sonographic Measurement of Cervical Length Early In The Third Trimester As A Predictor of Preterm Delivery. Obstet Gynecol. — 1995. — 86. — 184.
- Varma T.R., Patel R.H., Pilloi V. Ultrasonic assessment of cervix in normal pregnancy. Acta Obstet Gynecol Scand. — 1986. — 65.- 229-231
- Zemlyn S. The length of the uterine cervix and its ificance. J Clin Ultrasound. — 1981. — 9.- 267-269.
- Zorzoli A., Solinai A., Perra M., Carvavelli E., Galimberti A., Nicolini U. Cervical changes throughout pregnancy as assessed by transvaginal sonography. Obstet Gynecol. — 1994. — 84(6). — 960-964.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Источник