Прокол в 17 недель беременности
Содержание статьи
Амниоцентез при беременности: показания, противопоказания, расшифровка результатов
Медицинский редактор: врач ультразвуковой диагностики, кандидат медицинских наук Тарасенко Татьяна Викторовна
Амниоцентез — это современный и высокоточный метод пренатальной диагностики, который позволяет выявить врожденные и генетические патологии плода. Процедура представляет собой пункцию амниотической оболочки с целью получения образца околоплодных вод для последующего изучения. Как правило, данную процедуру проводят без обезболивания на сроке беременности 16-19 недель. Именно в этот промежуток времени процедура является достаточно информативной и наименее опасной.
Для чего исследуют околоплодные воды?
Околоплодные воды — жидкая среда, которая окружает будущего ребенка. Она является результатом секрета амниона (одной из зародышевых оболочек), состоит из питательных веществ, гормонов, первородной смазки, элементов эпидермиса и продуктов жизнедеятельности плода. Амниотическая жидкость участвует в обменных процессах будущего малыша, защищает его от инфекционных агентов, шумовых и механических воздействий.
Кроме этого, околоплодные воды — важный источник информации о состоянии плода. Исследование амниотической жидкости позволяет выявить нарушения в хромосомном наборе будущего младенца.
Нарушения, выявляемые процедурой
Амниоцентез не выявляет всех врождённых патологий, однако позволяет выявить ряд серьёзных хромосомных отклонений и генетических заболеваний. К хромосомным заболеваниям, которые выявляются при амниоцентезе с точностью более 99%, относятся:
Синдром Дауна (лишняя 21 хромосома) — заболевание, при котором наблюдаются отклонения в умственном развитии, пороки развития внутренних органов и некоторые особенности внешности.
Синдром Патау (трисомия по 13 хромосоме) — патология, сопровождающаяся многочисленными внешними отклонениями, пороками развития головного мозга и лица, нарушениями работы центральной нервной системы. Продолжительность жизни при живорождении чаще всего несколько дней.
Синдром Эдвардса (трисомия по 18 хромосоме), как и другие ХА сопровождается внутренними и внешними аномалиями, умственной отсталостью, часто встречаются пороки сердца, продолжительность жизни в среднем несколько месяцев, в редких случаях несколько лет.
Синдром Тернера (имеется только одна половая Х-хромосома). Страдают этим заболеванием только женщины. Как правило, люди с такой аномалией ведут полноценный образ жизни, имеют нормальное интеллектуальное развитие, однако у них могут быть пороки развития внутренних органов, бесплодие и некоторые внешние особенности, например низкий рост.
Синдром Клайнфельтера (1 или 2 лишних Х-хромосомы у мужчины, общее число хромосом 47 или 48). Синдром, характерный только для мужчин, выявляется обычно только к периоду полового созревания. У больных наблюдаются длинные конечности и высокая талия, скудная растительность на лице и теле, гинекомастия (увеличение грудных желез), постепенная атрофия яичек, половое созревание замедленное. Страдающие этим синдромом в большинстве случаев бесплодны.
Когда метод противопоказан?
Абсолютных противопоказаний к исследованию нет. Относительными противопоказаниями являются:
угроза отслойки плаценты;
·кровяные выделения из шейки матки;
острые воспалительные процессы или обострение хронических патологий;
выраженный гипертонус матки.
Онлайн консультация Врача-гинеколога
стоимость консультации: от 500 рублей
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Показания к исследованию
Вероятность родить неполноценного ребенка у здоровой беременной женщины составляет менее 3%. Как диагностический метод, амниоцентез предоставляет огромный объем полезной информации, но сопряжен с некоторыми рисками для женщины и плода. Поэтому исследование показано не всем беременным и проводится при определенных обстоятельствах.
Прямыми показаниями для проведения амниоцентеза являются следующие факторы:
Высокий риск хромосомных аномалий по результатам биохимического скрининга или по результатам неинвазивного теста;
В предыдущих беременностях были хромосомные аномалии у плода;
Ультразвуковое исследование показало наличие признаков различных нарушений развития плода;
В семье имеются генетические заболевания, передающиеся по наследству;
Носительство хромосомных перестроек одним из супругов.
Манипуляции могут проводиться двумя способами:
Классическим методом, когда специалист вводит пункционную иглу непосредственно рукой.
При помощи адаптера — вспомогательного устройства, которое обеспечивает безопасное, точное и эффективное проведение операции.
Процедура проходит под контролем УЗИ. Чаще всего она проводится без обезболивания. Однако при желании пациентки возможно применения местной анестезии.
После процедуры пациентка 2 часа находится под наблюдением врача в палате. После этого, при нормальном самочувствии, женщина отправляется домой. В течение нескольких дней после процедуры важно избегать физических нагрузок, авиаперелетов, подъема тяжестей, половых контактов, стрессов. При появлении болей внизу живота, необычных выделений из влагалища, повышении температуры нужно срочно обратиться к гинекологу.
Возможные риски
Забор околоплодных вод относится к довольно атравматичным и безопасным процедурам. При правильной оценке показаний и противопоказаний вероятность осложнений составляет менее 0,5 %. В редких ситуациях последствиями процедуры становятся подтекание околоплодных вод, инфицирование, отслойка плаценты.
Амниоцентез можно проводить при многоплодной беременности, в отличие от других методов, рассчитанных исключительно на одноплодную беременность.
Сроки проведения
Назначается не ранее 16 недель, проводится вплоть до 19 недель беременности и служит для диагностики, амниоредукции (уменьшения количества околоплодных вод) или введения медикаментов при прерывании беременности по медицинским показаниям в условиях стационара. Наиболее безопасным является поздний амниоцентез: в этот период амниотическая жидкость имеет достаточный уровень антибактериальной защиты.
Подготовительный этап
Перед процедурой пациентка проходит обследование, которое состоит из общего анализа крови, общего анализа мочи, забора мазка из влагалища и УЗИ. Во время ультразвукового исследования уточняются срок гестации, локализация плаценты и другие показатели.
Если накануне процедуры у беременной ухудшилось самочувствие, поднялась температура или появились другие патологические симптомы, то следует проконсультироваться с гинекологом. Возможно, исследование будет противопоказано, и его придется отложить.
Перед амниоцентезом женщина обязательно дает свое письменное согласие на проведение процедуры. Перед подписанием документа врач обязан проинформировать пациентку об особенностях операции и возможных рисках.
Противопоказания
Чтобы снизить риск развития осложнений, существуют противопоказания, при которых процедура запрещена:
- угроза отслойки плаценты. Это тяжелое осложнение беременности, которое может закончиться смертью женщины или будущего малыша;
- острые воспалительные процессы или обострение хронических патологий. При этом не важно, где развивается воспалительный процесс. Даже активная фаза ОРВИ является противопоказанием для проведения процедуры;
- высокая температура тела;
- доброкачественные и злокачественные опухоли матки;
- аномалии анатомического строения матки;
- патологии эпидермиса, дермы и подкожно-жирового слоя в области, где будет произведен прокол.
Результаты исследования
Как правило, результаты исследования можно будет узнать в течение 7 рабочих дней после процедуры. Они могут говорить либо об отсутствии каких-либо отклонения, либо о наличии аномалий развития плода. При положительном результате женщине придется принять сложное решение: сохранить или прервать беременность.
По результатам амниоцентеза обязательна консультация генетика с целью прогнозирования развития плода.
Источник
Пренатальный скрининг — кому показана консультация генетика? что делать при «плохом» результате? инвазивные методы и НЕинвазивный тест
18.10.201610:5618.10.2016 10:56:47
Акушер-гинеколог, гинеколог-эндокринолог
Появление на свет детей с наследственными заболеваниями и тяжелыми пороками развития — нелегкое испытание для семьи. Статистические данные говорят о том, что не менее 5% детей рождается с теми или иными вариантами наследственных заболеваний.
Ни одна супружеская пара не застрахована от подобного случая. Цель всех исследований, позволяющих выявить заболевания на ранних стадиях — предоставление информации родителям с целью дальнейшего принятия решения о пролонгировании или прерывании беременности.

На этапе планирования беременности к генетику может обратиться любая супружеская пара, это добровольное решение.
Однако существуют ситуации, когда консультация генетика имеет медицинские показания и является обязательной:
- наличие повышенного риска по результатам комбинированных пренатальных скринингов (ультразвуковых и/или биохимических)
- возраст беременной старше 35 лет и младше 18
- рождения ребенка с хромосомной патологией или выявление таковой у плода в предыдущие беременности
- носительство семейной хромосомной аномалии
- перенесение острой вирусной инфекции на ранних сроках беременности (ОРВИ, краснуха, герпес, гепатит, ВИЧ и т.д.)
- прием препаратов, запрещенных при беременности непосредственно в период до зачатия или на ранних сроках, наркттических препаратов
- облучение одного из супругов в период зачатия, воздействие радиации, химических веществ
- кровное родство пары
- беременности с неудачными исходами (привычное невынашивание, антенатальные гибели) или бесплодие неясного генеза
Инвазивные методы диагностики
К видам инвазивной диагностики относятся — биопсия ворсин хориона, амниоцентез, кордоцентез, плацентоцентез, взятие тканей плода. Цель данной методики — получение образца тканей, в ходе исследования которых возможно проведение полноценной достоверной диагностки. Полученный материал возможно исследовать следующими способами:
* цитогенетическим. При этом методе выявляется количественное нарушение в хромосомном наборе (синдром Дауна, Тернера и т.д.)
* молекулярно-генетическим. Этот метод делает возможным выявить нарушения внутри хромосом (муковисцедоз, мышечная дистрофия, фенилкетонурия ит.д.)
* биохимическим
Инвазивная диагностика может быть предложена по высокому пренатальному риску, либо по иным причинам, ставшим поводом для обращения . В каждом конкретном случае оценивается индивидуальный риск и решается вопрос в зависимости от анамнеза и текущей ситуации. Решение принимается непосредственно семейной парой, в задачи врача входит профессионально и корректно донести информацию о необходимости проведения процедуры и степени риска.
Инвазивное диагностическое исследование проводится всегда опытным специалистом, под контролем ультразвука. Доступ возможен через влагалище или переднюю брюшную стенку. В стерильных условиях производится пункция (прокол), далее забор необходимого материала — частиц ворсин хориона, амиотической жидкости или пуповинной крови. Выбор метода диагностики определяет врач в зависимости от срока и показаний.
Биопсия ворсин хориона проводится на сроке 11-12 недель беременности. Если принимается решение о необходимости прерывания беременности, то срок до 12 недель считается наиболее безопасным для женщины. При помощи этого метода возможно провести диагностику синдрома Дауна, Патау, Эдвардса и иных генных мутаций. Риски данного метода заключаются в возникновении выкидыша, кровотечений, инфицирования плода. Также необходимо отметить и возможность диагностической погрешности — исследование ворсин хориона не может не совпасть к геномом эмбриона, что означает возможность получения ложноположительных или ложноторицательных результатов. Безусловно, эти риски очень невелики, не более 2%, однако об этом следует знать.
Амниоцентез — это метод исследования околоплодной жидкости, при котором возможно получить информацию не только о генных и хромосомных нарушениях плода, но и некоторых биохимических показателях. Например, определить наличие резус-конфликта или степень зрелости легких плода. Проведение амниоцентеза возможно с 15-16 недель беременности. Забор жидкости осуществляется путем пункции передней брюшной стенки и последующего проникновения в полость матки. Вероятность осложнений после амниоцентеза не так высока как при биопсии ворсин хориона, однако в некоторой степени сохраняется — это риски подтекания вод, инфицирования, угрозы прерывания беременности.
Кордоцентез — это забор пуповинной крови. Проводится после 20 недели беременности, метод из себя представляет пункцию передней брюшной стенки с дальнейшим получением пуповинной крови под контролем УЗИ. Поскольку исследуется кровь, то это значительно расширяет спектр анализов, кроме генных и хромосомных нарушений возможно исследование всего биохимического спектра. А в некоторых случаях данный метод можно использовать как лечебный — вводить через пуповину лекарственные средства плоду.
Биопсия тканей плода производится для диагностики тяжелых наследственных патологий кожи или мышц плода.
Ненвазивный пренатальный тест
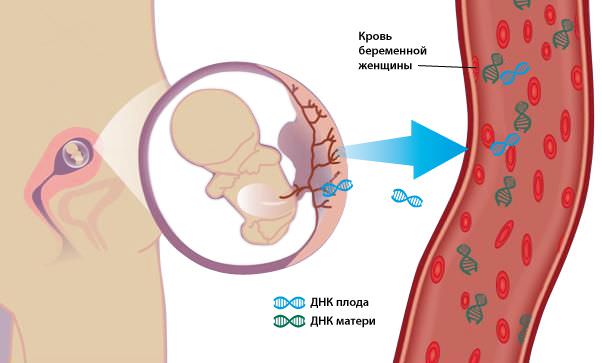
Метод неинвазивной пренатальной ДНК-диагностики — высокотехнологичный, принципиально новый метод диагностики, на сегодняшний день является наиболее достоверным и информативным способом выявления и подтверждения хромосомной патологии плода. В основе метода лежит анализ клеток плода, циркулирующих в крови матери. Внеклеточная фетальная ДНК плода свободно циркулирует в крови матери, легко поддается выделению и обладает высокой диагностической ценностью. Анализ фрагментов ДНК плода позволяет получить данные о наиболее значимых хромосомных синдромах. Важнейшие преимущества метода неинвазивной пренатальной ДНК-диагностики:
· абсолютная безопасность матери и плода
· высокая диагностическая точность. Ложноположительные результаты составляют 0,1%
· возможность получения результатов на самых ранних сроках, начиная с 9 недели.
Помимо скрининга аномалий хромосомного набора, метод неинвазивной диагностики фетального ДНК позволяет выявить синдромов, связанных с микроделециями. Это заболевания, возникающие из-за выпадения маленьких участков хромосом. Развитие подобных патологических ситуаций фактически является «генетической случайностью», не связано с возрастом родителей, семейным анамнезом или воздействием внешних факторов. Микроделеционные синдромы ассоциированы со следующими заболеваниями:
· Синдром делеции 22q11.2 (Синдром Ди Джорджи)
· Синдром делеции 1p36
· Синдром Ангельмана
· Синдром «кошачьего крика»
· Синдром Прадера-Вилли
Современная медицина обладает широкими возможностями выявления тяжелых патологий еще на ранних сроках беременности. Цель медико-генетического консультирования состоит в правильной постановке диагноза, объяснении перспектив развития того или иного заболевания, информировании и методах диагностики и рисках. Именно семейная пара принимает решение о дальнейшей судьбе течения беременности и задача врача — поддержать при принятии любого варианта действий.
Источник
17 недель
490 просмотров
30 ноября 2018
Добрый день!
У меня 17 неделя беременности. За этот срок меня так напугали, что я уже 4 раза была на узи. На первом скрининге сказала, что шейка матки 28 мм и это мало и есть угроза ИЦН, сходив через 3 недели после скрининга к другому врачу мне намерили 36 мм и сказал, что ничего критичного нет и просто следить за динамикой. На цервикометрии 38 мм и написали угроза прерывания из за размера и запрет половой жизни. На 17 неделе я сделала контрольное узи для себя и с жалобой на то, что у меня первый раз за 17 недель заболел низ живота на 5 минут и прошел, больше боли не повторялись и врач сказал, что с болями если будут повторяться есть угроза и повышен тонус матки. Какие посоветуете действия?
На сервисе СпросиВрача доступна консультация акушера по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Терапевт, Гастроэнтеролог
Татьяна, здравствуйте.
Неприятные ощущения могут действительно давать тонус .Следите за УЗИ в дмнамике, можете принимать ношпу, если появляется дискомфорт, а так же попейте препараты Магния две недели .И не нервничайте
Акушер, Гинеколог, Детский гинеколог
Здравствуйте. Первое, что нужно сделать — это успокоиться, все у вас нормально. З8 мм-это вообще не угроза. Это нормально. Если была кратковременная боль, то тоже необязательно угроза, возможно плод так повернулся и надавил, а может кратковременные тонус был, в таком случае нужно просто посидеть или полежать. Расскажите, какие препараты принимаете?
Татьяна, 30 ноября 2018
Клиент
Анна, никакие не принимала до этого. сейчас после 5 минутной этой боли стала пить 2-3 таблетки в день магнелис б6
Гематолог, Терапевт
Здравствуйте , половую жизнь,физическую активность ограничить, при тонусе-к гинекологу на прием или в стационар.
Татьяна, 30 ноября 2018
Клиент
Анастасия, ограничить или отказаться полностью от секса? и при тонусе Вы говорите к врачу, а как я это пойму, что это тонус именно???
Гематолог, Терапевт
Да секс несёт риски и ненужных инфекций вам, дисбиоз влагалища, провоцирует тонус. Живот твердеет, болит
Акушер, Гинеколог, Детский гинеколог
Здравствуйте! Шейка 28 и меньше-это действительно угроза.
На цервикометрии 38 мм- это замечательная шейка! Странно что Вам написали угрозу при такой шейки.
Неприятные болевые ощущения могут быть связаны с растяжением связочного аппарата матки и активными движениями ребенка. Это абсолютно нормально и никакого вреда не несёт. Если же будет тянуть низ живота или почувствуете будто живот каменеет, то следует обратиться к гинекологу, это указывает на тонус.
Татьяна, 30 ноября 2018
Клиент
Юлия, мне на последнем узи сказали, что есть небольшой тонус. Но я не понимаю, что в этом плохого, если иногда матка сокращается, это же мышца и в любой момент тонус есть, а через 10 минут его может не быть, я верно это понимаю?
секс при этом противопоказан или тихонько можно?
Акушер, Гинеколог, Детский гинеколог
Принимайте витамины, магнелис В6. Когда тонус, то животик твердеет, это можно почувствовать. Если у вас нормальная длина шейки, нет низкой плацентации, то умеренная половая жизнь не противопоказана.
Акушер, Гинеколог, Детский гинеколог
Половая жизнь должна быть с презервативом.
Акушер, Гинеколог, Детский гинеколог
Даже за небольшим тонусом нужно следить! В первую очередь Вам-смотрите за своими ощущениями ( боли тянущие, каменеет живот) и обязательно сообщайте об этом своему гинекологу!
Контроль УЗИ безусловно.
Половая жизнь пока не противопоказана, но сильно не увлекаться все же))) Если после или во время полового акта чувствуете какой-то дискомфорт- лучше отказаться от контактов и сообщить врачу!
Магне В6 ( Магнелис) хорошо себя зарекомендовал при тонусе!
Татьяна, 30 ноября 2018
Клиент
Юлия, как часто при такой ситуации, чтоб ничего не упустить делать узи? наблюдающий меня врач раз в три недели говорит приходить и на узи хожу отдельно сама для себя уже, чтоб следить за шейкой и за закрытием цервикального канала и шейки, а теперь еще и за тонусом, если его реально отследить на узи. А его реально отследить на узи? или можно придти без тонуса, а на кушетке он появится)
Акушер, Гинеколог, Детский гинеколог
На УЗИ тонус конечно можно увидеть!
Бывают и случаи кратковременного тонуса ( на узи все хорошо, а потом на приёме например доктор ставит тонус под вопросом)
У Вас уже 17 неделя. Скоро второй скрининг в 18-21 нед. Вам все как раз и посмотрят!
Последите пока за своими ощущениями. Если особо ничего беспокоить не будет, то бегать на УЗИ самой часто не нужно ( если конечно же не назначает врач)
Обычно когда ставят короткую шейку или тонус назначают контроль через 1-2 недели, ну либо сразу лечение ( уже от результатов узи и осмотра будет зависеть конечно же)
Татьяна, 30 ноября 2018
Клиент
Юлия, мне врач сказала, что второй скрининг только узи, без забора крови, если при первом все хорошо было. оптимально на какой неделе лучше сделать скрининг?
Акушер, Гинеколог, Детский гинеколог
Проводят УЗИ с 18 по 21 неделю.
Обычно выбирают серединку 19-20 неделя. Но это не сильно принципиально, переживать из-за этого не стоит!
Уже как доктор назначит! Даже если на 18 или 21 недели сделаете- ничего страшного. Это все допустимо!
Главное пока следите на своим самочувствием! Никаких стрессов, побольше гулять. Правильно питаться. И принимать препараты, выписанные вашим доктором!
Если что чувствуете чт что-то не так- сразу к доктору, ждать не нужно!
Терапевт
Здравствуйте.не знаю зачем вас ваши врачу пугают,у вас нет ничего страшного.Вам надо просто следить за беременностью и принимать спазмолитики при болях.
Если у вас будут вопросы ко мне-пишите мне в чат.Жду ваших сообщений.Крепкого вам здоровья и всех благ.
Акушер, Гинеколог
Здравствуйте, Татьяна! Не совсем понятно сколько мм шейка матки на последнем узи? Единственный признак угрозы прерывания беременности по узи это шейка матки длиной менее 25 мм. Любая здоровая матка может реагировать тонусом на датчик узи. Боли 5 минутные внизу живота могли были быть связаны со спазмом кишечника. Вам нужно постараться успокоиться; не волноваться без повода, посещать плановые осмотры доктора и делать скрининговые узи в 18-21 и 30-34 недели. Необходимости в неплановых узи у Вас нет. Легкой Вам беременности!
Врач УЗД, Терапевт
все нормально у вас. не переживайте
Акушер, Гинеколог
Никаких действий ненадо предпринимать ,ненадо жаловаться на кратковременный тонус это НОРМА.А вот гипертонус часами создает дискомфорт .Шейка судя по всему тоже хорошая у вас.
Половая жизнь умеренная должна быть .Магнелис никак не повлияет на тонус ,не пейте это вообще.Каждые 3 где ненадо на УЗИ ходить .И ещё,нормальная матка приходит в тонус от одного нанесения геля при УЗИ это обычный тонус ,на вашем сроке гипертонус на УЗИ крайне редко встречается. Лёгкой беременности .
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Помогите
4 марта 2015
50.00 р.
элинна
Вопрос закрыт
Роды
20 марта 2015
Елена
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник