Признаки прерывания беременности на 24 неделе
Содержание статьи
24
Бесплатная консультация врача по телефону
Хирургический аборт проводится ежедневно по предварительной записи!!!
ООО «Ваш Врач»
Адреса медицинских центров в Москве (единая справочная) +7 (495) 255-45-59
- +7 (495) 255-45-59
Гинекологические центры в Москве
Ежедневно
с 9.00 до 20.00
- Перезвоните мне
 Прерывание беременности на таком большом сроке, как 24 неделя, называют уже не абортом, а искусственными родами.
Прерывание беременности на таком большом сроке, как 24 неделя, называют уже не абортом, а искусственными родами.
В нашем медицинском центре такую процедуру проводят врачи с опытом. А современная медицина дает возможность свести к минимуму страдания для женщины во время таких родов и по максимуму защитить от последствий.
Показания к прерыванию беременности на 24 неделе
Нежелательную беременность обычно женщина прерывает на ранних сроках до 12 недель. На большом сроке в 95 % случаев ребенка желают и ждут.
Но бывают непредвиденные ситуации, когда дальнейшее вынашивание ребенка невозможно. Искусственные роды — единственный способ решить проблему.
Показаниями служат:
- тяжелое состояние женщины, в том числе травмы, препятствующие дальнейшему вынашиванию плода;
- обильное кровотечение матки;
- внутриутробная гибель плода;
- обнаружение врожденных серьезных патологий плода;
- юный возраст будущей матери — менее 16 лет.
Есть и социальные показания, которые также могут сыграть роль в судьбе будущего ребенка. Это, к примеру, асоциальное поведение матери и отца малыша, пребывание одного или обоих родителей в тюрьме, смерть супруга или его тяжелая инвалидизация. Поводом может случить и наступление беременности после изнасилования.
Врач принимает решение о прерывании беременности на 24 неделе, основываясь на юридические нормы и правила.
Как проводится операция
Вначале пациентка сдает необходимые анализы. Затем поступает в стационар под наблюдение медиков. Проводится искусственный аборт в несколько этапов:
- пациентка принимает медикаменты, раскрывающие шейку матки и ее стенки;
- через несколько часов следует прием медикаментов, вызывающих искусственные схватки;
- происходит изгнание плода из утробы;
- проводится чистка матки.
Обычно искусственные роды длятся от 12 до 48 часов. В случае неудачного исхода, когда роды не произошли, проводится кесарево сечение — удаление плода хирургическим путем через надрез. Хирургический аборт — крайняя мера, так как он имеет серьезные последствия.
Возможные осложнения
 Удаление ребенка на большом сроке беременности никогда не проходит без последствий. Задача опытного хирурга минимизировать эти последствия и уберечь от осложнений.
Удаление ребенка на большом сроке беременности никогда не проходит без последствий. Задача опытного хирурга минимизировать эти последствия и уберечь от осложнений.
Новейшие методики и применение современных медицинских препаратов значительно снижают опасность возникновения серьезных последствий. Однако, это еще зависит от здоровья самой женщины.
Какие могут быть осложнения:
- сильное кровотечение;
- бесплодие;
- воспалительные процессы в органах малого таза;
- заражение крови;
- полипы в матке, которые потребуют хирургического удаления.
После операции всегда требуется восстановительный период. Он занимает от двух до 3 месяцев. В этот период может продолжаться небольшое кровотечение, боли в области живота, так как матка сокращается и приходит в норму. Иногда женщине после операции несколько дней нужно провести в палате интенсивной терапии.
Цены:
| Код | Наименование услуги | Цены |
|---|---|---|
| 1 | Первичный прием | 1200 |
| 2 | Повторный прием | 900 |
| 3 | УЗИ малого таза | 1400 |
| 4 | УЗИ второго триместра | 1900 |
| 5 | УЗИ третьего триместра | 2400 |
| 6 | Допплерометрия 2-3 триместр | 1200 |
| 7 | Кольпоскопия | 1500 |
Как добраться от метро:
Наши медицинские центры находится в непосредственной близости от станций метро!!!
Аванесян Нарине Степановна
Акушер, Гинеколог
Лет стажа: 25
Стоимость приема — 5700 р.
Агафонова Эльвира Игоревна
Акушер, Гинеколог
Лет стажа: 7
Стоимость приема — 2890 р.
Агаян Лилит Генриевна
Акушер, Гинеколог
Лет стажа: 34
Стоимость приема — 2200 р.
Агрба Илона Беслановна
Акушер, Гинеколог
Лет стажа: 15
Стоимость приема — 2550 р.
Адиатуллина Галина Андреевна
Гинеколог
Лет стажа: 27
Стоимость приема — 1850 р.
Адонина Татьяна Андреевна
Гинеколог
Лет стажа: 8
Стоимость приема — 1800 р.
Возврат к списку
Источник
Поздний выкидыш
Поздний выкидыш — самопроизвольный вариант прерывания беременности на гестационном сроке с 13 по 22 неделю. В зависимости от этапа женщина испытывает боли тянущего или схваткообразного типа в пояснице и внизу живота, отмечаются кровянистые влагалищные выделения, отходит плодное яйцо или его фрагменты. Для диагностики применяют бимануальную пальпацию, трансабдоминальное гинекологическое УЗИ, анализ на содержание ХГЧ. При угрожающем позднем аборте назначают охранительный режим, гормональные, спазмолитические, седативные препараты. Пациенткам с начинающимся и состоявшимся выкидышем показано опорожнение полости матки, антибактериальная и противоанемическая терапия.
Общие сведения
Поздний самопроизвольный аборт (выкидыш) наблюдается у 2-4% женщин с клинически подтвержденной беременностью, что составляет около 1/5 всех случаев ее преждевременного прерывания. Ключевым отличием позднего выкидыша от преждевременных родов является нежизнеспособность плода, который при аборте весит до 500 г и не может самостоятельно развиваться вне полости матки, что приблизительно соответствует 22-й неделе гестации. Существует определенная разница в подходах отечественных и зарубежных акушеров к ведению беременных с угрозой выкидыша. В то время как за рубежом практикуется выжидательная тактика, в России пациенткам с угрожающим абортом назначают медикаментозное лечение.
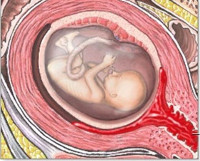
Поздний выкидыш
Причины позднего выкидыша
В отличие от раннего самопроизвольного аборта, преждевременное прерывание беременности на 13-22 неделе в крайне редких случаях вызвано генетическими аномалиями. К этому времени уже сформированы основные органы плода, поэтому к выкидышу обычно приводят:
- Истмико-цервикальная недостаточность. Несостоятельность шейки матки вызывают генетические аномалии, гормональные нарушения или механические повреждения в предыдущих родах. Опущение плодного пузыря и вскрытие его оболочек провоцирует преждевременное начало родовой деятельности. ИЦН выявляется у 15-40% пациенток с привычным невынашиванием.
- Патология матки. Нормальному течению беременности препятствуют аномалии развития (однорогая, двурогая, седловидная матка), воспалительные процессы, аденомиоз, подслизистые миомы, другие доброкачественные и злокачественные новообразования.
- Патология плаценты и пуповины. Поздний выкидыш может наступить из-за задержки созревания или гипоплазии плаценты, наличия в ее тканях кист и участков кальциноза, воспаления и преждевременной отслойки. К гибели плода также приводят истинные узлы и тромбозы сосудов пуповины.
- Иммунологические факторы. Самопроизвольный поздний аборт может стать следствием несовместимости крови матери и плода по резус-фактору или AB0 системе.
Кроме непосредственных причин, приводящих к позднему аборту, выделяют ряд предрасполагающих факторов. Так, беременность чаще самопроизвольно прерывается у пациенток с половыми инфекциями, дисгормональными состояниями, сопутствующими соматическими заболеваниями (сахарным диабетом, артериальной гипертензией), гестозами. Риск выкидыша возрастает у женщин, ранее перенесших искусственные аборты, гинекологические операции, инвазивные диагностические процедуры и осложненные роды с повреждением шейки матки. Поздний аборт также могут спровоцировать травмы, интоксикации, инфекционные заболевания, значительные физические и психологические нагрузки.
Патогенез
Механизм позднего самопроизвольного прерывания гестационного периода определяется вызвавшими его причинами. При этом обычно сначала повышается тонус матки и усиливается сократительная активность миометрия, что приводит к укорочению и раскрытию шейки, отторжению плодного яйца от маточной стенки с последующей гибелью и изгнанием. Иногда гибель плода предшествует позднему аборту. В начале второго триместра оболочки при выкидыше обычно не вскрываются, плодное яйцо выходит целиком. После завершения изгнания всех частей плодного яйца миометрий сокращается, кровотечение прекращается.
Классификация
Определение формы (этапа) позднего выкидыша основано на симптоматике и обратимости патологического процесса. Отечественные специалисты в сфере акушерства и гинекологии выделяют следующие виды самопроизвольных поздних абортов:
- Угроза прерывания беременности. Угрожающий аборт характеризуется повышением тонуса мышечного слоя матки при сохранности плаценты, плода и оболочек.
- Начавшийся выкидыш. На фоне приоткрытой или открытой шейки матки начинается отторжение плода.
- Аборт в ходу. Плод и окружающие его оболочки частично или полностью изгнаны из матки. Соответственно различают неполный и полный выкидыш.
- Несостоявшийся выкидыш (замершая беременность). Наблюдается при гибели плода и несостоятельности сократительной функции миометрия.
Зарубежные специалисты предлагают несколько иной подход. В классификации ВОЗ начавшийся поздний аборт и выкидыш в ходу составляют общую категорию — неизбежный выкидыш, при котором беременность сохранить невозможно.
Симптомы позднего выкидыша
Клинические проявления зависят от этапа аборта. Пациентки с угрозой позднего выкидыша жалуются на возникновение тянущих болей в нижней части живота и пояснице. Влагалищные выделения обычно отсутствуют, реже бывают мажущими кровянистыми. При начавшемся выкидыше болевые ощущения нарастают, появляются или усиливаются выделения с примесью крови. На этапе аборта в ходу маточная мускулатура сокращается регулярно, что субъективно воспринимается пациенткой как схваткообразная боль, наблюдаются обильные кровянистые выделения, плодное яйцо отходит полностью либо частично. После изгнания плода, плаценты и оболочек боль исчезает, кровотечение останавливается, на протяжении некоторого времени могут сохраняться скудные выделения.
При несостоявшемся позднем выкидыше характерные боли и кровянистые выделения отсутствуют. В ожидаемый срок не появляется шевеление плода, а если такие движения отмечались ранее, они прекращаются. Пациентка отмечает исчезновение субъективных признаков ранее диагностированной беременности и размягчение грудных желез. Спустя 3-4 недели после гибели плода могут появиться признаки общего недомогания со слабостью, головокружением, повышением температуры до субфебрильных цифр. В ряде случаев именно в этот период развивается типичная симптоматика выкидыша.
Осложнения
Задержка в маточной полости элементов плода, его оболочек или плаценты вызывает массивное кровотечение, приводящее к значительной кровопотере и способное послужить причиной гиповолемического шока. Присоединение к выкидышу воспалительного процесса проявляется клиникой инфицированного аборта — тяжелого состояния, для которого характерны озноб, лихорадка, общее недомогание, кровянистые или гноевидные выделения из влагалища, сильная боль внизу живота. В последующем у таких пациенток возрастает риск развития воспалительных и дисгормональных гинекологических болезней. Отдаленным последствием позднего выкидыша является повышение вероятности самопроизвольного прерывания последующих беременностей. Кроме того, стресс, испытанный женщиной, иногда провоцирует развитие депрессии и психологических проблем.
Диагностика
Поздний аборт можно заподозрить по наличию типичной клинической симптоматики у женщин с 13-22-недельной беременностью. Для подтверждения диагноза и определения этапа выкидыша пациентке назначают:
- Бимануальную пальпацию. При угрозе аборта размеры матки соответствуют гестационному сроку, тонус миометрия повышен, шейка нормальная по размерам, закрыта. В начале выкидыша через приоткрывшийся цервикальный канал поступают кровянистые выделения. При позднем аборте в ходу пальпируется открытый наружный и внутренний зев, в канале и/или влагалище выявляется целое или фрагментированное плодное яйцо. По завершении изгнания плода размеры хорошо контурированной матки меньше ранее установленного срока беременности, цервикальный канал частично либо полностью закрыт.
- Трансабдоминальное УЗИ. При вероятной угрозе выкидыша определяется повышение маточного тонуса. В тех случаях, когда плод жив, регистрируется его сердцебиение. Основные эхо-признаки начавшегося аборта или процесса в ходу — гипертонус миометрия, нарушенное плацентарное кровообращение, раскрытие внутреннего маточного зева, отторжение плодного яйца. Если аборт оказался неполным, внутри матки выявляются фрагменты плаценты и/или плодного яйца. Для полного выкидыша характерна сомкнутая полость матки.
- Определение гормонального статуса. Проведение исследования особо значимо для выбора тактики лечения при угрозе выкидыша. Для оценки уровня гормонов пациентке назначают анализ крови на эстрогены, прогестерон, тестостерон, исследование мочи на 17-кетостероиды. О снижении уровня эстрогенов косвенно свидетельствует повышение кариопикнотического индекса (КПИ) более 10% при кольпоцитологическом исследовании.
Высокой информативностью отличается определение уровня хорионического гонадотропина, который снижается в случае гибели плода. При угрожающем выкидыше для выявления его причин дополнительно могут быть назначены обследование на внутриутробную инфекцию плода (герпес, токсоплазмоз, краснуху, цитомегаловирус), бактериологическое исследование мазка, лабораторные анализы крови на половые инфекции (ПЦР, РИФ, ИФА), стандартный или расширенный тесты на хромосомные аномалии, коагулограмма. Дифференциальная диагностика позднего выкидыша проводится с эктропионом, доброкачественными и злокачественными неоплазиями половых органов, пузырным заносом, острой хирургической патологией. При необходимости к постановке диагноза привлекают онкогинеколога, хирурга, терапевта.
Лечение позднего выкидыша
Терапевтическая тактика при самопроизвольном аборте зависит от его формы. При наличии угрозы выкидыша рекомендовано медикаментозное лечение и охранительный режим с отказом от физической активности и половых отношений. Пациентке назначают:
- Гормональные препараты. Особенно эффективно применение гестагенов в сочетании с витамином Е.
- Спазмолитики. Препараты позволяют понизить тонус миометрия и, соответственно, уменьшить болевые ощущения.
- Метилксантины. Медикаменты этой группы расслабляют миометрий, снижают риск тромбоза, улучшают кровообращение в тканях матки и плаценте.
- Успокоительные средства. Для уменьшения психологического напряжения, испытываемого беременной, используют препараты магния, отвар пустырника или валерианы.
После устранения угрозы позднего прерывания беременности дальнейшее ведение пациентки зависит от того, какие причины спровоцировали это состояние. При обнаружении истмико-цервикальной недостаточности на шейку матки накладываются швы или во влагалище устанавливается разгрузочный акушерский пессарий (кольцо Мейера). Тактика лечения выявленных гинекологических и сопутствующих заболеваний должна учитывать особенности назначения различных групп препаратов при беременности. Ведение беременной при диагностике внутриутробного инфицирования плода или хромосомных аберраций определяется видом возбудителя и генетических аномалий.
Поздний неполный аборт — прямое показание для оказания неотложной хирургической помощи, позволяющей избежать значительной кровопотери. В таких случаях остатки плодного яйца удаляются пальцами, кюреткой или вакуум-аспиратором. Параллельно назначается капельница с окситоцином. При вероятном полном аборте на 13-16 неделе беременности рекомендуется УЗИ-контроль и выскабливание матки при обнаружении в ее полости децидуальной ткани и элементов плодного яйца. Если выкидыш произошел на более позднем гестационном сроке, и матка хорошо сократилась, можно обойтись без выскабливания.
Тактика ведения пациентки при несостоявшемся выкидыше и погибшем плоде зависит от сроков беременности. До 16 недели плодное яйцо удаляется инструментальными методами, при большем сроке медикаментозно стимулируется родовая деятельность. С этой целью интраамниально вводят раствор хлористого натрия, назначают антипрогестагены и простагландины. После перенесенного самопроизвольного аборта показана противоанемическая и превентивная антибактериальная терапия. Больным с резус-отрицательной кровью рекомендовано введение антирезус-иммуноглобулина.
Прогноз и профилактика
Прогноз для плода и беременной определяется причинами, спровоцировавшими поздний выкидыш. При отсутствии аномалий развития и грубых анатомических изменений матки своевременное назначение охранительного режима и медикаментозного лечения в большинстве случаев позволяет сохранить беременность. При начавшемся, неполном, полном и несостоявшемся аборте сохранение беременности невозможно, а основные усилия акушеров-гинекологов направлены на оказание помощи женщине. После перенесенного выкидыша риск повторного самопроизвольного аборта возрастает на 3-5%. С профилактической целью женщинам с вероятной угрозой прерывания беременности рекомендуется планирование зачатия, превентивное лечение воспалительных заболеваний женской половой сферы, своевременная постановка на учет и регулярное наблюдение в женской консультации.
Источник
Преждевременные роды
Преждевременные роды — это рождение ребёнка начиная с 22-й и заканчивая 37-й акушерской неделей. До этого промежутка принято считать, что произошёл самопроизвольный аборт. С развитием детской реанимации, сроки преждевременных родов были увеличены — до 2012 года они отсчитывались с 28 недели беременности, а масса жизнеспособного новорождённого должна составлять не менее 0,5 килограмма. По статистике, около 7% родов в стране происходят раньше нормативных сроков и считаются преждевременными.
Классификация
По рекомендации Всемирной Организации Здравоохранения выделяется 4 разряда недоношенности младенцев:
- глубокая недоношенность (до 1 кг) — если роды произошли на 22-28-й неделе (около 5% от общего числа родов);
- тяжёлая (до 1,5 кг) — на неё приходится 15%, 28-30 неделя;
- средняя степень недоношенности (до 2 кг) — охватывает около 20%, 31-33 неделя;
- лёгкая степень (до 2,5 кг) — дети рождаются на 34-36 неделе.
В отдельных роддомах по-прежнему отсчитывают сроки от 28 недель, в связи с отсутствием оборудования для выхаживания этой группы младенцев.
Возможные причины преждевременных родов
Отказ беременных от прохождения необходимых анализов и тестов приводит к развитию заболеваний, протекающих бессимптомно.
Раннее обнаружение инфекционных процессов поможет сохранить малыша. Незапланированные беременности, обращение к специалистам по ЭКО повышает неблагоприятный прогноз возможного прерывания вынашивания.
Развитию преждевременных родов способствуют такие факторы:
- постоянная стрессовая обстановка;
- инфекционно-воспалительные процессы
- беременность в результате ЭКО
- низкий, по сравнению со среднестатистическим, социальный уровень;
- плохие жилищные условия беременной (частные дома с плохим обогревом, отсутствие водопровода и канализации, густонаселённая квартира);
- невозможность перейти на облегчённый, рекомендованный гинекологами, физический труд;
- ранняя беременность, произошедшая до совершеннолетия;
- беременность после 35-летнего возраста;
- хронические болезни в анамнезе беременной (сахарный диабет, гипертония, нарушения в работе щитовидной железы и пр.);
- острая стадия или усиление хронических половых инфекций (первичное заражение из-за незащищенного секса);
- низкий уровень гемоглобина в крови матери;
- употребление беременной различных наркотических веществ, алкогольных напитков или никотиновая зависимость;
- занятость на вредных производствах;
- дальние поездки и акклиматизация (отдых перед родами в жарких странах);
- тяжёлое течение респираторных заболеваний с осложнениями (сухой кашель может спровоцировать сокращения матки);
- различные пороки развития матки;
- перерастяжение матки при многоплодности, большом количестве околоплодных вод и крупном плоде;
- хирургические операции, проведённые в период беременности;
- травматизм на производстве или в бытовых условиях;
- отслойка плаценты;
- внутриутробное инфицирование эмбриона;
- различные кровотечения;
- аномальное развитие плода;
- несовместимость группы крови матери и ребёнка (резус-конфликт);
- разрыв околоплодных оболочек, наступивший раньше срока;
- самопроизвольное раскрытие шейки матки.
Все перечисленные состояние не являются непосредственной причиной возможных преждевременных родов, а только влияющими факторами.
Потенциальные причины возникновения преждевременных родов:
Акушеро-гинекологические
- плод не удерживается в матке из-за истмико-цервикальной недостаточности (слабость мышечного слоя шейки матки);
- инфекционные заболевания половых органов — воспалительный процесс, происходящий в самой матке, провоцирует ослабление мышц и как следствие, потерю эластичности;
- избыточное растяжение матки при многоплодной беременности, большого количества околоплодных вод и крупном плоде;
- разнообразные пороки развития матки (двурогая, седловидная и пр.);
- отслойка плаценты, произошедшая раньше срока;
- антифосфолипидный синдром;
- преждевременные роды, выкидыши, замершие беременности в анамнезе роженицы;
- произведенные в прошлом аборты;
- небольшой промежуток времени, прошедший между двумя беременностями (до 2 лет);
- изношенность организма на фоне постоянных родов (три — пять подряд);
- аномальность развития и заражение инфекциями плода в утробе матери;
- кровотечения или угроза выкидыша на ранних сроках;
- беременность, наступившая при помощи вспомогательных технологий (ЭКО и пр.);
- тяжёлый токсикоз, с угрозой жизни, вследствие которого вызываются роды.
Экстрагенитальные

- эндокринопатии — нарушения функциональности в организме беременной желез внутренней секреции (щитовидной железы, надпочечников, гипофиза, яичников и пр.);
- инфекционно-воспалительные заболевания в острой фазе (грипп, ангина, ОРВИ, пиелонефрит и пр.);
- болезни сердечнососудистой системы (пороки сердца, аритмии, ревматоидные артриты, гипертония, ревматизм и пр.);
- сахарный диабет всех типов;
- хирургические вмешательства в период беременности, проведенные на органах малого таза и брюшной поверхности (включая операцию по удалению аппендицита);
- самолечение с применением медицинских препаратов — кроме угрозы формирования возможных уродств ребенка, формируется вероятность выкидыша. Отдельные лекарства вызывают кровотечения, сокращения стенок матки и обезвоживание;
- нарушение запрета на сексуальную жизнь вызывает выброс гормонов в организм матери, провоцирующий сокращение матки;
- физический возраст матери — беременные до 18 лет и после 35. Перешагнувшие 35 летний рубеж женщины болеют приобретенными хроническими заболеваниями, что и приводит к преждевременным родам. Забеременевший до полного совершеннолетия организм юной девушки не является физически зрелым и провоцирует самопроизвольные аборты.
По данным ВОЗ, до 40% выкидышей случаются по вине преждевременного разрыва околоплодных оболочек. В случае активации одного из механизмов, преждевременные роды происходят по причине:
- воспалительный процесс, вызвавший усиленную продукцию биологически активных веществ;
- в сосудах плаценты образовываются микротромбы (повышенная свертываемость крови), приводящие к ее отмиранию и последующему отслоению;
- повышенная концентрация ионов кальция в клетках миометрия, вызывающая родовую деятельность.
Симптомы преждевременных родов
Признаки преждевременных родов похожи на симптомы самопроизвольного аборта или начала нормальных родов. За несколько дней до начала процесса, появляются тревожные признаки, на которые большинство женщин не обращает внимания:
- тянущие боли внизу живота, напоминающие первичные схватки;
- ощущение давления в половых органах беременной;
- высокая активность плода;
- выделения из половых органов, иногда с примесью крови;
- частые позывы на мочеиспускание и дефекацию.
Основные этапы преждевременных родов:
Угрожающие досрочные роды — в этой стадии симптомы протекают незаметно для большинства беременных. Невыраженные слабые боли, тянущие ощущения внизу живота списываются на легкие недомогания. Небольшое напряжение, сокращение матки приписывается увеличению активности малыша, который начинает усиленно двигать ножками и ручками. В отдельных случаях происходят выделения из влагалища, в редких случаях — с примесью крови. При обращении в гинекологию, врачом отмечается закрытая и плотная матка. Не стоит затягивать с внеплановым визитом к доктору — своевременное обнаружение угрозы спасет жизнь ребенку.
Начинающиеся преждевременные роды — симптоматика становится более выраженной по сравнению с первым этапом, появляются резкая болезненность в районе поясничного отдела и схваткообразные сокращения мышц. Отхождение слизистой пробки, мажущие кровянистые выделения и излитие околоплодных вод являются основными характеристиками второго этапа. Происходит неполное раскрытие шейки матки (1-2 пальца) и ее размягчение, наблюдаемое при осмотре врачом-гинекологом. В этот период существует возможность остановить родовую деятельность и продлить время беременности.
Преждевременные роды в ходу — остановить процесс в этот период невозможно, схватки учащаются, становятся регулярными, происходит полное раскрытие шейки матки и плод начинает продвижение к выходу в малый таз.
Диагностика досрочных родов
Размытие специфических симптомов в сочетании с множеством факторов не дают возможности для точного определения факта преждевременных родов. На практике предварительный диагноз выставляется по следующим критериям:
- сбор анамнеза ведущим беременность гинекологом — полная информация обо всех факторах, которые повлияли на состояние беременной. Субъективная оценка ощущений будущей матерью (боли, активность ребенка, тянущие ощущения);
- осмотр гинекологом с целью выявления тонуса матки и раскрытия шейки. Влагалищное исследование в зеркалах определит, укорочена ли шейка матки, степень ее сглаженности и раскрытия зева;
- назначение ультразвукового исследования для определения уровня раскрытия шейки матки и возможного отделения плаценты, предполагаемого веса плода, его предлежания и положения, целостность околоплодного пузыря, общего состояния плаценты, исключение ее предлежания;
- клинические анализы крови и мочи;
- тест на зрелость шейки матки (верный прогноз до 95 % случаев);
- фибронектиновый тест (для определения веществ в выделениях, присутствующих при родах);
- регистрация сердцебиения плода;
- анализы на ЗППП.
Методы лечения
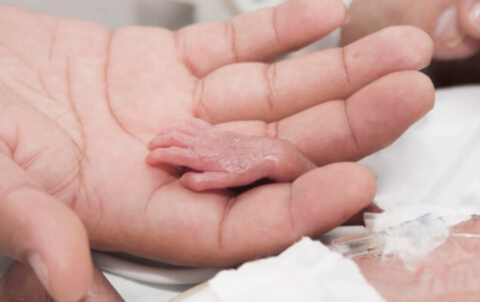
При подозрениях на преждевременные роды проводится обязательная госпитализация в стационар, где проводится ряд манипуляций:
- пролонгирование беременности — попытка искусственного продолжения беременности с применением лекарственных средств. Пациенткам необходим строгий режим с соблюдением состояния покоя, назначением седативных, спазмолитических средств, электрорелаксации матки, иглоукалывания и электроаналгезии. При обнаружении недостаточности (размягчения и раскрытия шейки матки) производится наложение на шейку матки швов или акушерского кольца (пессария) для предотвращения дальнейшего раскрытия;
- в случае обнаружения инфекционных заболеваний или угрозы проникновения инфекции из-за отошедших околоплодных вод, назначается противомикробная терапия;
- дополнительно проводится ускорение созревания легких плода при помощи глюкокортикоидов (профилактика респираторного дистресс-синдрома).
Если все вышеперечисленные манипуляции не дали результата, то начинается процесс родовспоможения.
Преждевременные роды в большинстве случаев протекают стремительно, вследствие этого повышается риск возникновения осложнений у роженицы и плода.
При таких родах плод страдает от гипоксии — сокращение матки происходит с высокой частотой и продвижение по родовым путям ускорено. Слабые сосуды, мягкие кости черепа и небольшие размеры головки плода служат причиной родовых травм, внутричерепных кровоизлияний и травмы шейного отдела позвоночника. Недоношенный ребенок травматизируется из-за стремительных родов, проводимое кесарево сечение также не исключает травм.
При невозможности сохранения беременности, родовспоможение проводится с максимальной аккуратностью. Профилактических мер от возможных разрывов шейки матки и промежности не применяют во избежание повреждения плода. Повышается риск осложнения родов у матери — парадокс заключается в том, что размер плода невелик, но неправильный проход по родовым путям вызывает высокую степень травматизма. Искусственное продление беременности после излития околоплодных вод повышает риск послеродовых кровотечений и эндометрита.
Роды, проведенные после 35 недель беременности, протекают в обычном порядке. В это время плод жизнеспособен и дополнительных мер по его спасению не требуется.
Не рекомендуется применять кесарево сечение при преждевременных родах:
- при признаках внутренней инфекции;
- в случае глубокой недоношенности плода;
- при замершей беременности.
При вышеперечисленных признаках рекомендуются самостоятельные роды.
Профилактические меры для предотвращения ранних родов
Медицинские:
- Наложение швов на шейку матки — используется для женщин из высокой группы риска, не применяется при многоплодной беременности.
- Назначение прогестерона — эффективно снижает возможность преждевременных родов.
- Антибактериальная профилактика — своевременное лечение ЗППП.
- Снятие тонуса матки.
Самостоятельные:
- употребление не менее 8-10 стаканов воды (исключение газированных напитков и крепкого кофе) ежедневно, для профилактики обезвоживания (при недостатке жидкости в организме начнутся родовые схватки);
- опорожнение мочевого пузыря каждые 2-3 часа (дополнительное давление на стенки матки вызовет ее сокращение);
- запрещается поднимать тяжести и перенапрягаться, делать резкие наклоны и приседания;
- желательно делать небольшие перерывы для дополнительного отдыха в течение дня, при возможности — в положении лежа, на левом боку ;
- следует избегать стимуляции груди и сосков, интимной активности.
В случае любых недомоганий необходимо срочное обращение в женскую консультацию к ведущему беременность врачу. Своевременное определение угрозы преждевременных родов увеличивает шансы рождения здорового ребенка на 30 процентов.
Источник