Преждевременные роды на 17 неделе беременности
Содержание статьи
Преждевременные роды в 17 недель, моя печальная история.
Трагично закончилась моя такая долгожданная беременность, мы так хотели девочку ((((. Вначале были небольшие проблемы, гематома в 6 недель, но после она вышла и сказали ничего не угрожает беременности, анализы были хорошие и тут вдруг такое произошло, врачи разводят руками, говорят такое случается без всяких причин независимо от возраста. Очень сложно об этом писать, я думаю меня понимают кто пережил подобное, может кому то пригодится моя история, сочувствия не ищу, и жалеть не надо, может просто немного поддержать.
После того, как я узнала, что моя девочка умерла, мне сказали ждать звонка, как освободится место в роддоме мне позвонят и я могу приехать. На следующий день мне позвонили, мы с мужем приехали в род дом в 3 часа дня, хорошо когда любимый рядом и может меня постоянно поддерживать и быть со мной, меня сразу разместили в свободную палату, сказали будут вызывать роды, это более безопасно чем делать аборт. Я переоделась, мне поставили свечку с простагладинами и сказали будут вводить каждые 4 часа что бы шейка открылась, это может занимать от 12 до 24 часам более, но так как у меня уже 2 детей, надеются, что у меня не будет затягиваться процесс. Минут через 20 после первой свечки я почувствовала спазмы как тонус матки, через 4 часа начал подрывать живот, и шейка стала мягкой и пропускать 1 палец, поставили вторую свечку. Небольшое отступление: Мы с мужем поели, в Канаде не только кормят рожениц, но и могут даже мужа покормить если он в палате и на этаже есть чай, кофе, сэндвичи, печеньки всякие и муж в обычной своей одежде может быть и личные вещи ты берёшь с собой и это обычная родильная палата.
После второй свечки, через 6 часов от начала процесса, отошли воды, живот стал болеть больше, мне поставили капельницу с анестезией, она не убирает боль притупляет процентов на 30, в 1-00 поставили третью свечку с простагладинами, мне хотелось спать, от обезболивающего но схватки не давали уснуть, тогда в 4-00 мне укололи ещё анестезии боль почти прошла и я смогла часик подремать, в 5 утра меня затошнило, я вырвала и почувствовала что из меня что то вылилось, я подумала что это воды остатки, муж посмотрел на прокладку сказал что там какие то сгустки, позвали врача, она сказала что это был бэби((( спросила не хотим ли мы посмотреть и попрощаться с ней((((( я отказалась, думала и так сойду с ума((((. Не хочу описывать своё состояние… Теперь осталось совсем чуть чуть, что бы вышла сама плацента, подождали пол часа, плацента отделилась благополучно, кровило не сильно и матка хорошо сокращалась.
Вообщем все заняло ровно 12 часов, мы подождали ещё 4 часа что бы небыло кровотечения или других осложнений.
Утром я приняла душ, мы с мужем позавтракали, пообщались с врачами, и меня выписали в 10 утра. На смену пришла акушерка как оказалось русская Лариса, работает в этом госпитале 20 лет, очень приятная женщина, рассказала как система отличается в Канаде и в Росиии, посоветовала врача к кому обратиться по поводу следующей беременности. Никаких медикаментов и антибиотиков не назначали, чистку тут не делают если плацента сама вышла, гормональные не пьют, считают цикл сам должен нормализоваться. И беременеть можно начинать через 6 недель но лучше 3 цикла месячных подождать.Вообщем тут все натуральное, минимум вмешательств.
Мы с мужем решили отдохнуть пару месяцев, попить витамины, морально и физически подготовиться к следующей беременности, потому что время сейчас не на моей стороне, если мы хотим ещё детей, то не можем с этим тянуть долго, хотя конечно очень тяжело думать о следующей беременности потеряв только ребёнка, но я поняла, нужно меньше стресса и негатива, положительный настрой и все у нас получится!!!!
Читайте также подробную статью про преждевременные роды
Источник
Преждевременные роды
Преждевременные роды — это рождение ребёнка начиная с 22-й и заканчивая 37-й акушерской неделей. До этого промежутка принято считать, что произошёл самопроизвольный аборт. С развитием детской реанимации, сроки преждевременных родов были увеличены — до 2012 года они отсчитывались с 28 недели беременности, а масса жизнеспособного новорождённого должна составлять не менее 0,5 килограмма. По статистике, около 7% родов в стране происходят раньше нормативных сроков и считаются преждевременными.
Классификация
По рекомендации Всемирной Организации Здравоохранения выделяется 4 разряда недоношенности младенцев:
- глубокая недоношенность (до 1 кг) — если роды произошли на 22–28-й неделе (около 5% от общего числа родов);
- тяжёлая (до 1,5 кг) — на неё приходится 15%, 28–30 неделя;
- средняя степень недоношенности (до 2 кг) — охватывает около 20%, 31–33 неделя;
- лёгкая степень (до 2,5 кг) — дети рождаются на 34–36 неделе.
В отдельных роддомах по-прежнему отсчитывают сроки от 28 недель, в связи с отсутствием оборудования для выхаживания этой группы младенцев.
Возможные причины преждевременных родов
Отказ беременных от прохождения необходимых анализов и тестов приводит к развитию заболеваний, протекающих бессимптомно.
Раннее обнаружение инфекционных процессов поможет сохранить малыша. Незапланированные беременности, обращение к специалистам по ЭКО повышает неблагоприятный прогноз возможного прерывания вынашивания.
Развитию преждевременных родов способствуют такие факторы:
- постоянная стрессовая обстановка;
- инфекционно-воспалительные процессы
- беременность в результате ЭКО
- низкий, по сравнению со среднестатистическим, социальный уровень;
- плохие жилищные условия беременной (частные дома с плохим обогревом, отсутствие водопровода и канализации, густонаселённая квартира);
- невозможность перейти на облегчённый, рекомендованный гинекологами, физический труд;
- ранняя беременность, произошедшая до совершеннолетия;
- беременность после 35-летнего возраста;
- хронические болезни в анамнезе беременной (сахарный диабет, гипертония, нарушения в работе щитовидной железы и пр.);
- острая стадия или усиление хронических половых инфекций (первичное заражение из-за незащищенного секса);
- низкий уровень гемоглобина в крови матери;
- употребление беременной различных наркотических веществ, алкогольных напитков или никотиновая зависимость;
- занятость на вредных производствах;
- дальние поездки и акклиматизация (отдых перед родами в жарких странах);
- тяжёлое течение респираторных заболеваний с осложнениями (сухой кашель может спровоцировать сокращения матки);
- различные пороки развития матки;
- перерастяжение матки при многоплодности, большом количестве околоплодных вод и крупном плоде;
- хирургические операции, проведённые в период беременности;
- травматизм на производстве или в бытовых условиях;
- отслойка плаценты;
- внутриутробное инфицирование эмбриона;
- различные кровотечения;
- аномальное развитие плода;
- несовместимость группы крови матери и ребёнка (резус-конфликт);
- разрыв околоплодных оболочек, наступивший раньше срока;
- самопроизвольное раскрытие шейки матки.
Все перечисленные состояние не являются непосредственной причиной возможных преждевременных родов, а только влияющими факторами.
Потенциальные причины возникновения преждевременных родов:
Акушеро-гинекологические
- плод не удерживается в матке из-за истмико-цервикальной недостаточности (слабость мышечного слоя шейки матки);
- инфекционные заболевания половых органов — воспалительный процесс, происходящий в самой матке, провоцирует ослабление мышц и как следствие, потерю эластичности;
- избыточное растяжение матки при многоплодной беременности, большого количества околоплодных вод и крупном плоде;
- разнообразные пороки развития матки (двурогая, седловидная и пр.);
- отслойка плаценты, произошедшая раньше срока;
- антифосфолипидный синдром;
- преждевременные роды, выкидыши, замершие беременности в анамнезе роженицы;
- произведенные в прошлом аборты;
- небольшой промежуток времени, прошедший между двумя беременностями (до 2 лет);
- изношенность организма на фоне постоянных родов (три — пять подряд);
- аномальность развития и заражение инфекциями плода в утробе матери;
- кровотечения или угроза выкидыша на ранних сроках;
- беременность, наступившая при помощи вспомогательных технологий (ЭКО и пр.);
- тяжёлый токсикоз, с угрозой жизни, вследствие которого вызываются роды.
Экстрагенитальные

- эндокринопатии — нарушения функциональности в организме беременной желез внутренней секреции (щитовидной железы, надпочечников, гипофиза, яичников и пр.);
- инфекционно-воспалительные заболевания в острой фазе (грипп, ангина, ОРВИ, пиелонефрит и пр.);
- болезни сердечнососудистой системы (пороки сердца, аритмии, ревматоидные артриты, гипертония, ревматизм и пр.);
- сахарный диабет всех типов;
- хирургические вмешательства в период беременности, проведенные на органах малого таза и брюшной поверхности (включая операцию по удалению аппендицита);
- самолечение с применением медицинских препаратов — кроме угрозы формирования возможных уродств ребенка, формируется вероятность выкидыша. Отдельные лекарства вызывают кровотечения, сокращения стенок матки и обезвоживание;
- нарушение запрета на сексуальную жизнь вызывает выброс гормонов в организм матери, провоцирующий сокращение матки;
- физический возраст матери — беременные до 18 лет и после 35. Перешагнувшие 35 летний рубеж женщины болеют приобретенными хроническими заболеваниями, что и приводит к преждевременным родам. Забеременевший до полного совершеннолетия организм юной девушки не является физически зрелым и провоцирует самопроизвольные аборты.
По данным ВОЗ, до 40% выкидышей случаются по вине преждевременного разрыва околоплодных оболочек. В случае активации одного из механизмов, преждевременные роды происходят по причине:
- воспалительный процесс, вызвавший усиленную продукцию биологически активных веществ;
- в сосудах плаценты образовываются микротромбы (повышенная свертываемость крови), приводящие к ее отмиранию и последующему отслоению;
- повышенная концентрация ионов кальция в клетках миометрия, вызывающая родовую деятельность.
Симптомы преждевременных родов
Признаки преждевременных родов похожи на симптомы самопроизвольного аборта или начала нормальных родов. За несколько дней до начала процесса, появляются тревожные признаки, на которые большинство женщин не обращает внимания:
- тянущие боли внизу живота, напоминающие первичные схватки;
- ощущение давления в половых органах беременной;
- высокая активность плода;
- выделения из половых органов, иногда с примесью крови;
- частые позывы на мочеиспускание и дефекацию.
Основные этапы преждевременных родов:
Угрожающие досрочные роды — в этой стадии симптомы протекают незаметно для большинства беременных. Невыраженные слабые боли, тянущие ощущения внизу живота списываются на легкие недомогания. Небольшое напряжение, сокращение матки приписывается увеличению активности малыша, который начинает усиленно двигать ножками и ручками. В отдельных случаях происходят выделения из влагалища, в редких случаях — с примесью крови. При обращении в гинекологию, врачом отмечается закрытая и плотная матка. Не стоит затягивать с внеплановым визитом к доктору — своевременное обнаружение угрозы спасет жизнь ребенку.
Начинающиеся преждевременные роды — симптоматика становится более выраженной по сравнению с первым этапом, появляются резкая болезненность в районе поясничного отдела и схваткообразные сокращения мышц. Отхождение слизистой пробки, мажущие кровянистые выделения и излитие околоплодных вод являются основными характеристиками второго этапа. Происходит неполное раскрытие шейки матки (1-2 пальца) и ее размягчение, наблюдаемое при осмотре врачом-гинекологом. В этот период существует возможность остановить родовую деятельность и продлить время беременности.
Преждевременные роды в ходу — остановить процесс в этот период невозможно, схватки учащаются, становятся регулярными, происходит полное раскрытие шейки матки и плод начинает продвижение к выходу в малый таз.
Диагностика досрочных родов
Размытие специфических симптомов в сочетании с множеством факторов не дают возможности для точного определения факта преждевременных родов. На практике предварительный диагноз выставляется по следующим критериям:
- сбор анамнеза ведущим беременность гинекологом — полная информация обо всех факторах, которые повлияли на состояние беременной. Субъективная оценка ощущений будущей матерью (боли, активность ребенка, тянущие ощущения);
- осмотр гинекологом с целью выявления тонуса матки и раскрытия шейки. Влагалищное исследование в зеркалах определит, укорочена ли шейка матки, степень ее сглаженности и раскрытия зева;
- назначение ультразвукового исследования для определения уровня раскрытия шейки матки и возможного отделения плаценты, предполагаемого веса плода, его предлежания и положения, целостность околоплодного пузыря, общего состояния плаценты, исключение ее предлежания;
- клинические анализы крови и мочи;
- тест на зрелость шейки матки (верный прогноз до 95 % случаев);
- фибронектиновый тест (для определения веществ в выделениях, присутствующих при родах);
- регистрация сердцебиения плода;
- анализы на ЗППП.
Методы лечения

При подозрениях на преждевременные роды проводится обязательная госпитализация в стационар, где проводится ряд манипуляций:
- пролонгирование беременности — попытка искусственного продолжения беременности с применением лекарственных средств. Пациенткам необходим строгий режим с соблюдением состояния покоя, назначением седативных, спазмолитических средств, электрорелаксации матки, иглоукалывания и электроаналгезии. При обнаружении недостаточности (размягчения и раскрытия шейки матки) производится наложение на шейку матки швов или акушерского кольца (пессария) для предотвращения дальнейшего раскрытия;
- в случае обнаружения инфекционных заболеваний или угрозы проникновения инфекции из-за отошедших околоплодных вод, назначается противомикробная терапия;
- дополнительно проводится ускорение созревания легких плода при помощи глюкокортикоидов (профилактика респираторного дистресс-синдрома).
Если все вышеперечисленные манипуляции не дали результата, то начинается процесс родовспоможения.
Преждевременные роды в большинстве случаев протекают стремительно, вследствие этого повышается риск возникновения осложнений у роженицы и плода.
При таких родах плод страдает от гипоксии — сокращение матки происходит с высокой частотой и продвижение по родовым путям ускорено. Слабые сосуды, мягкие кости черепа и небольшие размеры головки плода служат причиной родовых травм, внутричерепных кровоизлияний и травмы шейного отдела позвоночника. Недоношенный ребенок травматизируется из-за стремительных родов, проводимое кесарево сечение также не исключает травм.
При невозможности сохранения беременности, родовспоможение проводится с максимальной аккуратностью. Профилактических мер от возможных разрывов шейки матки и промежности не применяют во избежание повреждения плода. Повышается риск осложнения родов у матери — парадокс заключается в том, что размер плода невелик, но неправильный проход по родовым путям вызывает высокую степень травматизма. Искусственное продление беременности после излития околоплодных вод повышает риск послеродовых кровотечений и эндометрита.
Роды, проведенные после 35 недель беременности, протекают в обычном порядке. В это время плод жизнеспособен и дополнительных мер по его спасению не требуется.
Не рекомендуется применять кесарево сечение при преждевременных родах:
- при признаках внутренней инфекции;
- в случае глубокой недоношенности плода;
- при замершей беременности.
При вышеперечисленных признаках рекомендуются самостоятельные роды.
Профилактические меры для предотвращения ранних родов
Медицинские:
- Наложение швов на шейку матки — используется для женщин из высокой группы риска, не применяется при многоплодной беременности.
- Назначение прогестерона — эффективно снижает возможность преждевременных родов.
- Антибактериальная профилактика — своевременное лечение ЗППП.
- Снятие тонуса матки.
Самостоятельные:
- употребление не менее 8-10 стаканов воды (исключение газированных напитков и крепкого кофе) ежедневно, для профилактики обезвоживания (при недостатке жидкости в организме начнутся родовые схватки);
- опорожнение мочевого пузыря каждые 2-3 часа (дополнительное давление на стенки матки вызовет ее сокращение);
- запрещается поднимать тяжести и перенапрягаться, делать резкие наклоны и приседания;
- желательно делать небольшие перерывы для дополнительного отдыха в течение дня, при возможности — в положении лежа, на левом боку ;
- следует избегать стимуляции груди и сосков, интимной активности.
В случае любых недомоганий необходимо срочное обращение в женскую консультацию к ведущему беременность врачу. Своевременное определение угрозы преждевременных родов увеличивает шансы рождения здорового ребенка на 30 процентов.
Источник
УЗИ шейки матки. Цервикометрия. ИЦН. Высокий риск преждевременных родов.
Скрининг первого триместра беременности позади, время идёт, растёт животик, и появляются новые тревоги.
Вы где-то слышали или читали про истмико-цервикальную недостаточность (ИЦН), преждевременные роды, УЗИ шейки матки и теперь не знаете, грозит ли это Вам и нужно ли такое исследование именно Вам, а если нужно, то когда?
В этой статье я постараюсь рассказать о такой патологии, как ИЦН, о современных методах её диагностики, формировании группы высокого риска преждевременных родов и способах лечения.
Преждевременными называют роды, наступившие в сроки беременности от 22 до 37 нед (259 дней), начиная с первого дня последней нормальной менструации при регулярном менструальном цикле, при этом масса тела плода составляет от 500 до 2500 г.
Частота преждевременных родов в мире в последние годы составляет 5 – 10% и, несмотря на появление новых технологий, не снижается. А в развитых странах она повышается, прежде всего, в результате применения новых репродуктивных технологий.
Примерно 15% беременных попадает в группу высокого риска по преждевременным родам ещё на этапе сбора анамнеза. Это женщины, у которых в анамнезе есть поздние выкидыши или спонтанные преждевременные роды. В популяции таких беременных около 3% . У этих женщин риск рецидива находится в обратной зависимости от гестационного срока предыдущих преждевременных родов, т.е. чем раньше произошли преждевременные роды в прошлую беременность, тем выше риск повторения. Кроме того в эту группу можно отнести женщин с аномалиями матки, такие как однорогая матка, перегородка в полости матки, либо травмами, хирургическим лечением шейки матки.
Проблема в том, что 85% преждевременных родов приходится на 97% женщин в популяции, у которых эта беременность первая, либо предыдущие беременности закончились родами на доношенном сроке. Следовательно, любая стратегия, направленная на снижение числа преждевременных родов, которая ориентирована только на группу женщин с преждевременными родами в анамнезе будет иметь очень незначительное влияние на общий уровень преждевременных родов.
Шейка матки играет очень важную роль в сохранении беременности и нормальном течении родов. Её основная задача – это служить барьером, предохраняющим плод от выталкивания из полости матки. Кроме того, железы эндоцервикса выделяют специальную слизь, которая скапливаясь, формирует слизистую пробку – надёжный биохимический барьер для микроорганизмов.
«Созревание шейки матки» — это термин, который используется для описания довольно сложных изменений происходящих в шейке, связанных со свойствами внеклеточного матрикса и количеством коллагена. Результатом этих изменений становится размягчение шейки матки, её укорочение вплоть до сглаживания и расширение цервикального канала. Все эти процессы являются нормой на доношенном сроке беременности и необходимы для нормального течения родов.
У части беременных в силу различных причин «созревание шейки матки» происходит раньше времени. Барьерная функция шейки резко снижается, что может привести к преждевременным родам. Стоит отметить, что процесс этот не имеет клинических проявлений, не сопровождается болезненными ощущениями или кровянистыми выделениями из половых путей.
Что же такое ИЦН?
Различными авторами предложен целый ряд определений для этого состояния. Чаще всего встречается такое: ИЦН – это недостаточность перешейка и шейки матки, приводящая к преждевременным родам во II или III триместре беременности.
или такое: ИЦН – это безболезненная дилатация шейки матки при отсутствии
маточных сокращений, приводящая к самопроизвольному прерыванию
беременности.
Но ведь диагноз должен быть выставлен ещё до того, как произошло прерывание беременности , а произойдёт ли оно, мы не знаем. Более того, у большинства беременных с диагнозом ИЦН роды произойдут в срок.
На мой взгляд, ИЦН – это такое состояние шейки матки, при котором риск преждевременных родов у данной беременной выше общепопуляционного.
В современной медицине, наиболее достоверным способом оценки шейки матки является трансвагинальное УЗИ с проведением цервикометрии – измерение длины закрытой части шейки матки.
Кому показано УЗИ шейки матки и сколько раз?
Вот рекомендации https://www.fetalmedicine.org/ The Fetal Medicine Foundation:
Если беременная относится к тем 15% с высоким риском преждевременных родов, то таким женщинам показано УЗИ шейки матки каждые 2 недели с 14-й до 24-ю недели беременности.
Всем остальным беременным, рекомендуется однократное проведение УЗИ шейки матки на сроке 20-24 недели беременности.
Техника проведения цервикометрии
Женщина опорожняет мочевой пузырь и располагается лёжа на спине с согнутыми коленями (литотомическое положение).
Ультразвуковой датчик осторожно вводится во влагалище по направлению к переднему своду так, чтобы не оказывать чрезмерного давления на шейку матки, которое может искусственно увеличить длину.
Получают сагиттальный вид шейки матки. Слизистая эндоцервикса (которая может быть как повышенной, так и пониженной эхогенности по сравнению с шейкой матки) служит хорошим ориентиром для определения истинного положения внутреннего зева и помогает избежать путаницы с нижним сегментом матки.
Производится измерение закрытой части шейки матки от наружного зева до V-образной выемки внутреннего зева.
Шейка матки часто изогнута и в этих случаях длина шейки матки, рассматриваемая как прямая линия между внутренним и внешним зевом неизбежно короче, чем измерение, выполненное по каналу шейки матки. С клинической точки зрения метод измерения не важен, потому что, когда шейка матки короткая — это всегда прямая.
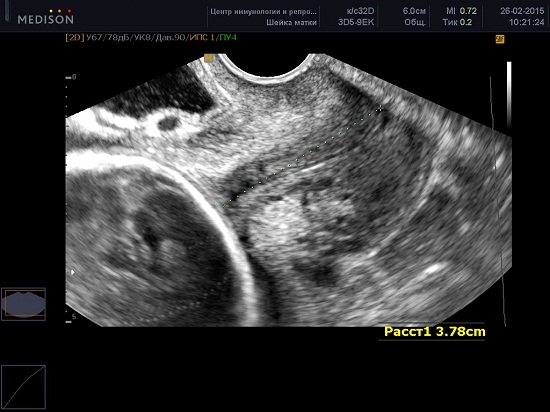
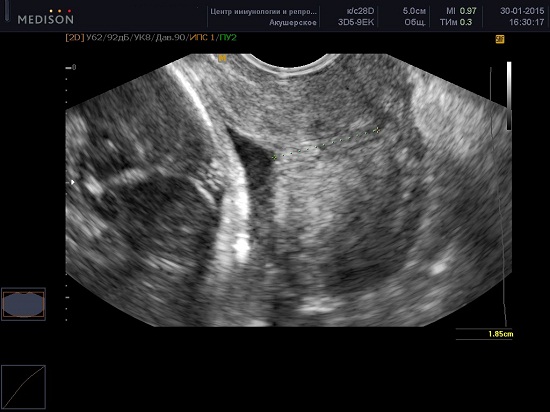
Каждое исследование должно быть выполнено в течение 2-3 минут. Примерно в 1% случаев длина шейки матки может изменяться в зависимости от сокращений матки. В таких случаях должны быть зарегистрированы наименьшие показатели. Кроме того длина шейки матки во II триместре может меняться в зависимости от положения плода — ближе к дну матки или в области нижнего сегмента, при поперечном положении.
Можно проводить оценку шейки матки и трансабдоминально (через живот), но это именно визуальная оценка, а не цервикометрия. Длина шейки матки при трасабдоминальном и трансвагинальном доступе достоверно отличается более чем на 0,5 см, как в большую, так и в меньшую сторону.
Интерпритация результатов исследования
Если длина шейки матки более 30мм, то риск преждевременных родов менее 1% и не превышает общепопуляционный. Таким женщинам не показана госпитализация, даже при наличии субъективных клинических данных: боль в области матки и незначительные изменения в шейке, обильные выделения из влагалища.
- В случае выявления укорочения шейки матки менее 15 мм при одноплодной беременности или 25 мм при многоплодной, показана срочная госпитализация и дальнейшее ведение беременности в условиях стационара с возможностью интенсивной терапии для новорожденных. Вероятность родов в течение 7 дней в этом случае составляет 30%, а вероятность преждевременных родов до 32 недель беременности – 50%.
- Укорочение шейки матки до 30-25 мм при одноплодной беременности является показанием для консультации акушера-гинеколога и еженедельного УЗ-контроля.
- При длине шейки матки менее 25мм выставляется заключение: «ЭХО-признаки ИЦН» во 2-м триместре, либо: «Учитывая длину закрытой части шейки матки, риск преждевременных родов – высокий» в 3-м триместре, и рекомендуется консультация акушера гинеколога с целью решения вопроса о назначении микронизированного прогестерона, проведении цервикального серкляжа или установки акушерского пессария.
Ещё раз хочу подчеркнуть, что обнаружение укороченной шейки матки при цервикометрии не означает, что у вас точно произойдут роды раньше времени. Речь идёт именно о высоком риске.
Несколько слов об открытии и форме внутреннего зева. При проведении УЗИ шейки матки можно встретить различные формы внутреннего зева: T, U, V, Y – образная, более того она меняется у одной и той же женщины на протяжении беременности.
При ИЦН, наряду с укорочением и размягчением шейки матки, происходит её дилатация, т.е. расширение цервикального канала, раскрытие и изменение формы внутреннего зева – это один процесс.
Проведенное FMF крупное многоцентровое исследование показало, что сама по себе форма внутреннего зева, без укорочения шейки матки, не повышает статистическую вероятность преждевременных родов.
Способы лечения
Доказана эффективность двух методов профилактики преждевременных родов:
- Цервикальный серкляж (наложение швов на шейку матки) снижает риск родов до 34-й недели примерно на 25% у женщин с преждевременными родами в анамнезе. Есть два подхода в лечении пациентов с предыдущими преждевременными родами. Первый — проведение серкляжа всем таким женщинам вскоре после 11-13 недель. Второй — измерение длины шейки матки каждые две недели с 14 по 24 неделю, и наложение швов, только если длина шейки матки становится менее 25 мм. Общий показатель преждевременных родов схож в случае обоих подходов, но второй подход является предпочтительным, поскольку он снижает потребность в серкляже примерно на 50%.
В случае выявления короткой шейки матки (менее 15 мм) в 20-24 недели у женщин с неотягощённым акушерским анамнезом, серкляж может снизить риск преждевременных родов на 15%.
Рандомизированные исследования показали, что в случае многоплодной беременности, при укорочении шейки до 25 мм, цервикальный серкляж повышает риск преждевременных родов в два раза.
- Назначение Прогестерона с 20 по 34 неделю снижает риск родов до 34 недели примерно на 25% у женщин с преждевременными родами в анамнезе, и на 45% у женщин с неотягощённым анамнезом, но выявленным укорочением шейки матки до 15мм. Недавно было завершено исследование, которое показало, что единственный прогестерон, который может быть использован при укороченной шейке матки – это микронизированный прогестерон вагинально в дозе 200 мг в сутки.
- В настоящее время продолжается проведение мультицентровых исследований эффективности использования влагалищного пессария. Пессарий, который состоит из гибкого силикона, используется с целью поддержки шейки матки и изменения её направления в сторону крестца. Это уменьшает нагрузку на шейку матки вследствие снижения давления плодного яйца. Более подробно об акушерском пессарии, а так же о результатах последних исследований в этой области можно почитать по этой ссылке.
Сочетание швов на шейку матки и пессария не повышает эффективность. Хотя на этот счёт мнения различных авторов расходятся.
После наложения швов на шейку матки или при установленном акушерском пессарии, УЗИ шейки матки нецелесообразно.
Источники:
https://mfmfellowship.com/downloads/ch3_cervical_insufficiency.pdf
здесь всё на английском языке, и многое трудно для восприятия даже специалистам, но зато чудесные интуитивно понятные картинки.
https://www.fetalmedicine.org/
До встречи через две недели!
Источник