Норма желудочков у плода в 27 недель беременности
Содержание статьи
УЗИ плода в 27 недель беременности: показатели, нормы, расшифровка
Срок в 27 недель – это активный период жизни и внутриутробного развития малыша. Его вес составляет около 0,9 кг при росте близком к 36-ти сантиметрам. Малыш способен моргать, отлично реагировать на световые раздражители. Поведенчески во многом плод схож с новорожденным. Он распознает звуки, отличает мамин голос, имеет активные вкусовые рецепторы и способен распознавать вкусы, он играет, испытывает эмоции, имеет собственный биологический ритм.
Развитие органов и систем плода
На сроке беременности в 27 недель быстро развивается нервная система и структуры головного мозга. Гипофизом вырабатывается гормон роста (соматотропный гормон) – это полипептид, активизирующий процессы роста плода.
Включилась в работу и активно трудится гормональная система ребенка, он все меньше зависит от гормонов матери. Инсулин вырабатывается поджелудочной железой. Щитовидной железой продуцируются:
- тироксин;
- кальцитонин;
- трийомарин.
Благодаря им поддерживается уровень кальция в организме малыша и идет нормальный обменный процесс. Кроме того, эти гормоны участвуют в процессе интеллектуального развития ребенка.
Большинство органов и систем сформированы, в дальнейшем идет лишь процесс их роста и развития. В этом периоде активно формируется система иммунитета и дыхания, формируются альвеолярные пути, начинает вырабатываться сурфактант. Это поверхностно-активное вещество, состоящее из фосфолипидов и белков и способствующее раскрытию компонентов дыхательной системы новорожденного при первом вздохе. Если этого вещества недостаточно, ребенок не способен самостоятельно дышать и нуждается в аппарате ИВЛ (искусственной вентиляции легких).
На сроке в 27 недель плод жизнеспособен. И если по какой-то причине нужно будет извлечь его или произойдет раннее родоразрешение, при должной медицинской помощи такой ребенок способен выжить, хотя процесс развития еще не завершен.
На 27 неделе развитие внутренних систем плода переходит в финальную стадию. Самое главное, будущий малыш уже жизнеспособен и при должном уходе сможет существовать вне организма матери. На этом сроке женщинам очень важно соблюдать осторожность, выработать правильный режим дня — это необходимо для всесторонней подготовки к естественному родоразрешению
В этот период плод уже визуально выглядит почти как новорожденный. Сформированы все кожные придатки (ногти, волосы, брови и ресницы), органы зрения и слуха функциональны, визуально четко различимы половые признаки. Кожа имеет не настолько яркий алый цвет, но она все еще морщинистая и достаточно прозрачная.
Осмотр беременной вначале III триместра
Частота посещений акушера-гинеколога, ведущего беременность, увеличивается, теперь в женскую консультацию нужно ходить 2 раза в месяц. Стандартный осмотр включает:
- измерение АД (давления);
- окружности живота;
- высоту дна матки;
- измерение веса беременной;
- прослушивание биения сердца малыша.
При наличии жалоб, даже кажущихся незначительными, следует о них сообщить врачу. Возможно, он назначит дополнительное обследование и УЗ-исследование.
Лабораторное обследование беременной
Анализы лучше сдавать перед плановым посещением гинеколога, чтобы на момент осмотра результаты были готовы. Это особенно актуально в начале III триместра беременности, так как в этот период может начаться развитие гестоза.
Это явление сопровождается отеками, часто значительными, для него характерно наличие белка в моче, может осложняться стойким повышением АД и рвотой. При тяжелом гестозе может быть нарушено функциональное состояние ряда органов и систем.
На сроке в 27 недель беременности может наблюдаться повышение показателей холестерина в крови. Это нормально, так как плацента требует повышенного уровня холестерина для выработки гормонов, например, прогестерона. Если будущая мама имеет отрицательный резус-фактор, скорее всего к стандартному лабораторному обследованию будет добавлен анализ, указывающий на наличие/отсутствие развития резус-конфликта. Все указанные обследования нужны для того, чтобы врач могу убедиться в нормальном течении процесса гестации или во время обнаружить патологию и исправить ситуацию (если это возможно).
В целом, сдают следующие анализы:
- ОАК;
- ОАМ;
- определение уровня сахара в крови;
- биохимия крови, в том числе уровень холестерина.
Ультразвуковая диагностика в 27 недель
Плановое УЗИ при беременности на сроке в 27 недель не проводится. Однако в некоторых случаях для уточнения состояния мамы или малыша, врач может назначить внеплановое УЗИ. Это не повод впадать в панику, однако процедуру стоит пройти, чтобы исключить негативные процессы в развитии ребенка, которые могут быть связаны с инфекцией, перенесенной мамой во время беременности, наличием у нее хронических патологий, влияющих на течение беременности. В любом случае подозрение на нарушение гестационного процесса лучше исключить.
Как правило, УЗИ на 27 неделе проводится с целью исключения позднего токсикоза — гестоза. Это состояние характеризуется сильными перепадами АД, нарушением работы систем организма женщины, трудностями вынашивания
При проведении процедуры УЗИ на сроке 27 недель оценивают состояние (функциональное и анатомическое) плода, а также систем и органов, обеспечивающих его жизнедеятельность. В процессе УЗИ оценивают рост, вес и расположение плода, его двигательную активность и сердцебиение (около 150 уд/мин), количество актов дыхания (до 40 раз/минуту). Оценивается по косвенным признакам обеспеченность малыша кислородом. Анатомическое строение внутренних органов малыша также привлекает особое внимание специалиста УЗИ.
Оцениваются системы и органы, служащие для поддержания жизни ребенка в утробе матери:
- плацента (месторасположение, зрелость, состояние);
- количественные характеристики амниотической жидкости;
- матка и ее шейка на цервикометрии (состояние миометрия, толщина дна, состояние и длина цервикального канала);
- пуповина (количество сосудов).
Полученные данные сравниваются с нормативами и позволят оценить течение гестационного процесса. В этом периоде уточняется половая принадлежность малыша.
Нормативы ультразвуковой диагностики
УЗИ плода на сроке 27 недель может быть назначено в связи с подозрением на СЗВР. Такие подозрения могут возникнуть при недостаточном приросте объема живота. С целью выявления задержки роста, его вида (симметричная/несимметричная) проводятся фетометрические измерения и сравнения их с нормативами.
Даже при проведени внепланового УЗИ на 27 неделе, врач обязательно снимает фетометрические показатели и сравнивает их с установленными нормативами. Это необходимо для исключения поздних патологий плода
Важно проводить измерение всех конечностей (верхних и нижних) для оценки их пропорциональности и симметричного роста. Современные УЗИ-сканеры позволяют рассчитать приблизительный вес плода и индексы соотношения между его размерами. Это дает основания судить о внутриутробном развитии ребенка (его норм и патологии).
Нормальные фетометрические показатели на сроке беременности в 27 недель следующие:
- БП (кость бедра) — от 47 мм до 55 мм;
- ПК (кость плеча) — от 43 мм до 51 мм;
- КПП (кость предплечья) — от 37 мм до 45 мм;
- КГ (кость голени) — от 43 мм до 51 мм;
- БПР (бипариетальный размер) — от 64 мм до 76 мм;
- ОЖ (окружность живота) — от 205 мм до 253 мм;
- ОГ (окружность головки) — от 235 мм до 273 мм;
- ЛЗ (лобно-затылочный размер) — от 80 до 96 мм.
При обнаружении признаков развития СЗВР обязательно назначается процедура допплерометрии МАГ матки и пуповины. Это позволяет определить степень страдания ребенка в утробе матери. Особенно целесообразно проведение данного обследования при осложненной беременности.
Источник
Боковые желудочки мозга: норма у плода, таблица по неделям, лечение вентрикуломегалии
Беременность всегда сопровождают риски, один из которых – патологическое развитие органов плода. Исключить или подтвердить аномалии позволяют специальные исследования. Ультразвук широко используется во время пренатальной диагностики. Оно позволяет увидеть, как развиваются органы плода, и сравнить их параметры с нормальными фетометрическими показателями. Одним наиболее важных является исследование боковых желудочков мозга. О чем говорит их расширение, какие оно может иметь последствия?
Что такое боковые желудочки мозга и за что они отвечают?
В головном мозге плода присутствуют четыре сообщающиеся полости – желудочки, в которых находится спинномозговая жидкость. Пара из них – симметричные боковые, находятся в толще белого вещества. Каждый имеет передний, нижний и задний рог, они связаны с третьим и четвертым желудочком, а через них – со спинномозговым каналом. Жидкость в желудочках защищает мозг от механических воздействий, поддерживает стабильные показатели внутричерепного давления.
Каждый из органов отвечает за образование, накопление ликвора и состоит в единой системе движения спинномозговой жидкости. Ликвор необходим для стабилизации тканей мозга, поддерживает правильный кислотно-щелочной баланс, обеспечивая активность нейронов. Таким образом, главными функциями желудочков головного мозга плода является выработка спинномозговой жидкости и поддержание ее непрерывного движения для активной мозговой деятельности.
Какого размера в норме должны быть боковые желудочки мозга у плода?
Мозговые структуры плода визуализируются уже в ходе второго УЗИ (на сроке 18–21 неделя). Врач оценивает множество показателей, в том числе размеры боковых желудочков мозга и большой цистерны у плода. Средняя величина желудочков – около 6 мм, в норме их размер не должен превышать показателя 10 мм. Основные нормы фетометрических параметров по неделям оценивают по таблице:
| Срок вынашивания, недели | Большая цистерна ГБЦ, мм | Окружность головы, мм | Лобно–затылочный размер, мм | Расстояние от наружного до внутреннего контура костей темени (БПР), мм |
| 17 | 2,1–4,3 | 121–149 | 46–54 | 34–42 |
| 18 | 2,8–4,3 | 131–161 | 49–59 | 37–47 |
| 19 | 2,8–6 | 142–174 | 53–63 | 41–49 |
| 20 | 3–6,2 | 154–186 | 56–68 | 43–53 |
| 21 | 3,2–6,4 | 166–200 | 60–72 | 46–56 |
| 22 | 3,4–6,8 | 177–212 | 64–76 | 48–60 |
| 23 | 3,6–7,2 | 190–224 | 67–81 | 52–64 |
| 24 | 3,9–7,5 | 201–237 | 71–85 | 55–67 |
| 25 | 4,1–7,9 | 214–250 | 73–89 | 58–70 |
| 26 | 4,2–8,2 | 224–262 | 77–93 | 61–73 |
| 27 | 4,4–8,4 | 236–283 | 80–96 | 64–76 |
| 28 | 4,6–8,6 | 245–285 | 83–99 | 70–79 |
| 29 | 4,8–8,8 | 255–295 | 86–102 | 67–82 |
| 30 | 5,0–9,0 | 265–305 | 89–105 | 71–86 |
| 31 | 5,5–9,2 | 273–315 | 93–109 | 73–87 |
| 32 | 5,8–9,4 | 283–325 | 95–113 | 75–89 |
| 33 | 6,0–9,6 | 289–333 | 98–116 | 77–91 |
| 34 | 7,0–9,9 | 293–339 | 101–119 | 79–93 |
| 35 | 7,5–9,9 | 299–345 | 103–121 | 81–95 |
| 36 | 7,5–9,9 | 303–349 | 104–124 | 83–97 |
| 37 | 7,5–9,9 | 307–353 | 106–126 | 85–98 |
| 38 | 7,5–9,9 | 309–357 | 106–128 | 86–100 |
| 39 | 7,5–9,9 | 311–359 | 109–129 | 88–102 |
| 40 | 7,5–9,9 | 312–362 | 110–130 | 89–103 |
Что такое вентрикуломегалия и какой она бывает?
Если по результатам УЗИ на сроке 16–35 недель беременности фиксируется увеличение боковых желудочков до 10–15 мм, и при этом размеры головки ребенка находятся в пределах нормы, сонолог ставит под вопросом вентрикуломегалию. Одного исследования недостаточно для постановки точного диагноза. Изменения оцениваются в динамике, для чего проводятся еще как минимум два УЗИ с промежутком в 2–3 недели. К этой патологии ведут хромосомные аномалии, внутриутробная гипоксия, инфекционные заболевания, которыми переболела мать во время вынашивания.
Вентрикуломегалия бывает изолированной асимметричной (расширение одного желудочка или его рогов без изменений в паренхиме мозга), симметричной (наблюдается в обоих полушариях) или диагностируется в сочетании с другими патологиями развития плода. Патология желудочков делится на три типа:
- легкая – расширение органов составляет 10,1–12 мм, выявляется обычно на 20 неделе и нуждается в контроле до родов;
- умеренная – размер желудочков доходит до 12–15 мм, что ухудшает отток ликвора;
- выраженная – показатели по УЗИ превышают 15 мм, что нарушает функции мозга, негативно сказывается на жизнедеятельности плода.
Если боковые желудочки увеличены до 10,1–15 мм (отклонение от нормативов таблицы на 1–5 мм), диагностируют пограничную вентрикуломегалию. Она может протекать бессимптомно до какого-то момента, но на самом деле свидетельствует о возникновении сложного патологического процесса, который постепенно меняет работу многих важных органов.
Лечение патологии
Во время лечения патологии врач ставит две цели: поиск и устранение причины аномального увеличения органов и нейтрализация его последствий для новорожденного. При легкой изолированной форме, которая не вызвана хромосомными аномалиями, будущей маме показана медикаментозная терапия: прием мочегонных препаратов, витаминов, инъекции лекарств, предотвращающих гипоксию и плацентарную недостаточность. Хороший эффект дает ЛФК (упор делают на мышцы тазового дна). Для предотвращения неврологических изменений в организме малыша будущей маме показаны медикаменты для удержания калия.
В послеродовом периоде грудничкам проводят несколько курсов массажа, направленного на снятие мышечного тонуса, укрепления, устранения неврологических симптомов. Обязателен контроль со стороны невролога в первые недели, месяцы и годы жизни. Тяжелые формы патологии требуют хирургического лечения после рождения младенца. В головном мозге нейрохирурги устанавливают трубку, на которую возложена дренажная функция для поддержания правильного циркулирования спинномозговой жидкости.
Прогноз для ребенка при тяжелой форме, хромосомных аномалиях неблагоприятен.
Медики нередко принимают решение о прерывании беременности вследствие сильного повреждения мозга плода. По этой причине очень важно выявить патологию на сроке 17–25 недель и не допустить ее прогрессирования.
Возможные последствия вентрикуломегалии
Аномальное развитие желудочков может вести к серьезным порокам плода, новорожденного, гибели ребенка. Подобные трагедии являются следствием нарушения оттока спинномозговой жидкости, что мешает развитию и функционированию нервной системы. Патология нередко провоцирует ранние роды, нарушение мозговой деятельности, пороки сердца, инфекции. В тяжелых стадиях недуг заканчивается гидроцефалией головного мозга у детей. Чем раньше происходит подобное изменение, тем хуже прогноз врачей.
Если причиной отклонений стали хромосомные аномалии или отягощенная наследственность, вентрикуломегалия протекает совместно с такими патологиями:
- аномальное соединение сосудов кровеносной и лимфатической системы;
- синдром Патау, Дауна;
- задержка умственных, физических способностей;
- патологии опорно–двигательного аппарата.
Прогнозы легкой и умеренной вентрикуломегалии благоприятны, если патология не сопровождается иными нарушениями нервной системы. Это подтверждают клинические оценки неврологического статуса малышей, которым во внутриутробном развитии был поставлен подобный диагноз. У 82% детей не наблюдается серьезных отклонений, 8% имеют определенные проблемы, а у 10% отмечены грубые нарушения с инвалидизацией. Патология требует постоянно контроля со стороны невролога и своевременной коррекции.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
Параметры плода по УЗИ по неделям в таблице — Семейная клиника ОПОРА г. Екатеринбург
УЗИ во время беременности давно стало понятной и привычной процедурой, ведь это самый простой, надежный и информативный метод контроля за состоянием плода. Как правило специалист-диагност во время исследования определяет и срок беременности, и практически каждая пациентка относится к этому как к должному, не задумываясь – как именно врач определяет сроки? И насколько точно? Какие параметры использует для этого?
Роль ультразвукового исследования
Именно диагностика при помощи ультразвука помогает врачам достоверно определить сроки вынашивания ребенка на основании показателей самого различного характера, но при этом непосредственно установленных для более информативного результата.
Установка точного срока также помогает спрогнозировать дату родов, что очень важно как с медицинской точки зрения, так и просто для успокоения будущей матери. Знать максимально точный срок нужно и для того, чтобы контролировать развитие плода, его состояние, соотношение норм с действительностью.
Как специалист определяет сроки?
Некоторые пациентки считают, что врачу достаточно посмотреть на изображение на мониторе – и сразу визуально становится ясным «возраст» ребенка, но это, конечно же, не так. Специалист фиксирует полученные данные эмбриона и сопоставляет с вариантами нормы. Обычно в помощь врачу есть специальная таблица с фиксированными показателями, где расписаны все соответствующие нормы по неделям.
Количественные показатели.
Таблица № 1. Нормы показателей на 5-10 неделе беременности.
| Срок беременности (в неделях) | КТР (копчико-теменное расстояние) | Диаметр плодного яйца (среднее значение) | Диаметр желточного мешочка (среднее значение) |
| 5 | 2 | 18 | |
| 6 | 5 | 22 | 3 |
| 7 | 10 | 24 | 4 |
| 8 | 16 | 29 | 4,4 |
| 9 | 22 | 32 | 4,6 |
| 10 | 24-40 | 39 | 5 |
Таблица № 2. Нормы показателей для второго триместра.
| Срок беременности (в неделях) | БПР (бипариетальный размер) (в миллиметрах) | Лобно-затылочный размер (в миллиметрах) | Окружность головы (в миллиметрах) |
| 11 | 17-21 | 10-16 | 52-73 |
| 12 | 22-24 | 17-21 | 58-83 |
| 13 | 25-27 | 23-28 | 73-95 |
| 14 | 28-30 | 27-31 | 84-110 |
| 15 | 31-33 | 32-39 | 110 |
| 16 | 34-37 | 41-49 | 111-135 |
| 17 | 38-41 | 45-54 | 122-149 |
| 18 | 42-47 | 48-59 | 131-160 |
| 19 | 48-49 | 52-63 | 142-174 |
| 20 | 50-53 | 56-67 | 154-186 |
| 21 | 54-56 | 61-72 | 167-200 |
| 22 | 57-60 | 65-76 | 178-211 |
| 23 | 61-64 | 68-80 | 190-223 |
| 24 | 65-67 | 71-85 | 201-236 |
Таблица № 3. Нормы показателей для третьего триместра.
| Срок беременности (в неделях) | БПР (бипариетальный размер) (в миллиметрах) | Лобно-затылочный размер (в миллиметрах) | Окружность головы (в миллиметрах) |
| 25 | 68-70 | 73-88 | 215-250 |
| 26 | 71-73 | 76-93 | 224-261 |
| 27 | 75-76 | 80-96 | 235-273 |
| 28 | 77-79 | 83-98 | 245-284 |
| 29 | 80-82 | 86-101 | 255-295 |
| 30 | 83-85 | 89-104 | 265-304 |
| 31 | 86-87 | 93-108 | 273-314 |
| 32 | 88-89 | 95-112 | 283-325 |
| 33 | 90-91 | 98-116 | 289-332 |
| 34 | 92-93 | 101-119 | 295-338 |
| 35 | 94-95 | 105-120 | 299-345 |
| 36 | 96-97 | 104-123 | 303-348 |
| 37 | 98-98 | 106-126 | 307-352 |
| 38 | 99-100 | 108-128 | 309-357 |
| 39 | 101-102 | 109-129 | 311-359 |
| 40 | 103 | 110-120 | 312-361 |
Таблица № 4. Нормативы длины плода.
| Срок беременности (в неделях) | Размеры эмбриона (в сантиметрах) |
| 5 | 0,8 |
| 6 | 1,1 |
| 7 | 1,3 |
| 8 | 1,5 |
| 9 | 2,2 |
| 10 | 3,2 |
| 11 | 4,1 |
| 12 | 5,3 |
| 13 | 7,5 |
| 14 | 8,7 |
| 15 | 10 |
| 16 | 11,5 |
| 17 | 13,1 |
| 18 | 14,2 |
| 19 | 15,2 |
| 20 | 16,5 |
| 21 | 26,6 |
| 22 | 27,8 |
| 23 | 29,8 |
| 24 | 31 |
| 25 | 34,6 |
| 26 | 35,5 |
| 27 | 36,5 |
| 28 | 37,7 |
| 29 | 38,6 |
| 30 | 39,8 |
| 31 | 41,1 |
| 32 | 42,5 |
| 33 | 43,6 |
| 34 | 45 |
| 35 | 46,1 |
| 36 | 47,3 |
| 37 | 48,6 |
| 38 | 49,8 |
| 39 | 50,6 |
| 40 | 51,7 |
| 41 | 52 |
| 42 | 53 |
Таблица № 5. Нормативы окружности живота эмбриона.
| Срок беременности (в неделях) | Окружность живота (в миллиметрах) |
| 11 | 40-61 |
| 12 | 50-71 |
| 13 | 58-79 |
| 14 | 66-91 |
| 15 | 91 |
| 16 | 88-115 |
| 17 | 93-130 |
| 18 | 105-144 |
| 19 | 114-154 |
| 20 | 125-163 |
| 21 | 137-177 |
| 22 | 148-190 |
| 23 | 160-201 |
| 24 | 173-223 |
| 25 | 183-228 |
| 26 | 194-240 |
| 27 | 206-253 |
| 28 | 217-264 |
| 29 | 228-277 |
| 30 | 238-290 |
| 31 | 247-300 |
| 32 | 258-314 |
| 33 | 267-334 |
| 34 | 276-336 |
| 35 | 285-344 |
| 36 | 292-353 |
| 37 | 300-360 |
| 38 | 304-368 |
| 39 | 310-375 |
| 40 | 313-380 |
Таблица № 6. Нормы толщины плаценты.
| Срок беременности (в неделях) | Оптимальное значение толщины плаценты (в миллиметрах) |
| 20 | 22-23 |
| 21 | 22,8-23,5 |
| 22 | 23,6-24,4 |
| 23 | 24,5-26 |
| 24 | 25,3-25,8 |
| 25 | 26,2-26,7 |
| 26 | 27-27,5 |
| 27 | 27,9-28,3 |
| 28 | 28,7-29 |
| 29 | 29,6-30 |
| 30 | 30,4-30,7 |
| 31 | 31,3-31,8 |
| 32 | 32,1-32,5 |
| 33 | 33-33,4 |
| 34 | 33,9-34,3 |
| 35 | 34,7-35 |
| 36 | 35,6-36 |
| 37 | 34,3-34,7 |
| 38 | 34,1-34,5 |
| 39 | 33,8-34 |
| 40 | 33,5-33,7 |
Что именно анализирует специалист?
Анализируемые показатели нормы зависят от триместра и конкретного срока.
В первом триместре особое внимание уделяется длине плода, поскольку это единственный параметр, который дает достоверную информацию. В этот период нет решительных различий в развитии эмбрионов у разных женщин, поэтому УЗИ устанавливает «возраст» ребенка с точностью до дня.
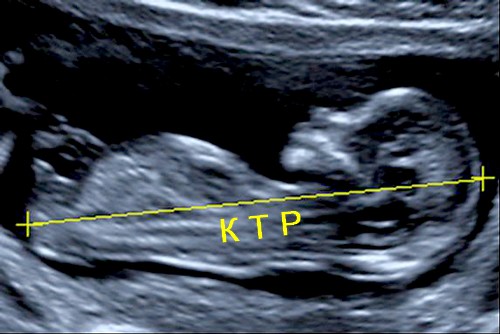
Определение КТР при УЗИ
Второй и третий триместр – это периоды, во время которых абсолютной точности добиться невозможно, потому что с этого момента эмбрионы начинают развиваться индивидуально. Врачами используются среднестатистические цифры, но даже в таком случае срок устанавливается максимально достоверно, и весьма возможно выявить возможные патологии. Специалисты при этом анализируют такие показатели как окружность головы ребенка, диаметр грудной клетки, копчико-теменное расстояние эмбриона.
Теперь необходимо более подробно разобрать значение показателей, представленных в указанных таблицах, которые могут вызвать вопросы у пациенток.
Копчико-теменное расстояние – расстояние соответственно от темени эмбриона до копчика. Благодаря именно этому показателю удается наиболее точное определение срока, ведь эти размеры универсальны. Также если существуют факторы, препятствующие установлению сроков, КТР – единственный достоверный параметр в таком случае.
Диаметр плодного яйца – это непосредственно оплодотворенная яйцеклетка, из которой в будущем будет развиваться эмбрион. Его размеры, конечно, непосредственно зависят от конкретного срока и давно изучены – врачу достаточно посмотреть в соответствующую таблицу.
Диаметр желточного мешочка – также важный показатель, поскольку желточный мешок на протяжении всего развития ребенка играет очень важную роль (например, в первом триместре снабжает кровеносную систему зародыша ядерными эритроцитами). Размеры также всегда есть в таблице у врача.
Бипариетальный размер – расстояние между теменными костями эмбриона.
Лобно-затылочный размер – расстояние между лобной и затылочной костями соответственно.
Длина эмбриона – рассчитывается, когда ребенок находится в максимально «разогнутом» состоянии.
Толщина плаценты – от плаценты очень многое зависит: она и защищает ребенка, и снабжает его всем необходимым, и вырабатывает многие гормоны. Поэтому очень важна проверка на соответствие ее толщины нормам, положенным по сроку. Если состояние матери стабильно, нет никаких отклонений – по толщине плаценты достаточно просто установить «возраст» эмбриона.
Точность
Многие женщины интересуются – насколько точно УЗИ плода помогает определить сроки по неделям? Поэтому важно отметить, что ультразвуковая диагностика устанавливает акушерские сроки, иными словами, «возраст» эмбриона рассчитывается от первого дня последней менструации. Иногда возникает ситуация, когда пациентка, сверяясь с таблицами в интернете и результатами УЗИ, обнаруживает различия срока, поэтому нужно точно знать по какой системе производился расчет, а не «грешить» на несовершенство ультразвуковой диагностики.
Патологии
УЗИ плода информативно не только в качестве помощи для определения срока, но и при обнаружении патологий разного характера. Причем некоторые из них могут быть обнаружены только при помощи ультразвука, также важно отметить, что, поскольку УЗИ можно делать сколь угодно часто, то это достаточно действенный метод контроля за состоянием плода.
Итак, основными патологиями, которые можно определить, являются:
- Отставание в развитии (выявляется путем сопоставления нормативных параметров с действительностью, показатели ниже пороговых бесспорно свидетельствуют о наличии аномалии).
- Различные пороки (также обнаруживаются при несоответствии показателей).
- Маловодие.
- Многоводие.
- Утолщение плаценты.
- Неразвивающаяся беременность (показатели ниже нормативов (особенно копчико-теменной размер) в первом триместре).
Когда можно идти в кабинет диагностики?
Конечно, современные ультразвуковые технологии позволяют обнаружить эмбрион уже спустя неделю после зачатия, но большинство клиник все-таки обладают не настолько совершенным оборудованием. Также важно отметить, что для этого понадобится проводить УЗИ трансвагинальным способом, что очень опасно для будущего ребенка и может послужить причиной самопроизвольного выкидыша. Так рано обследование можно делать только при наличии особых медицинских показаний, в любом другом случае можно и потерпеть со знанием точного срока.
Обращаться к диагносту советуют на 5 неделе беременности, когда уже можно будет более подробно рассмотреть плод с помощью УЗИ, составить определенные выводы и с максимальной точностью установить срок.
Опасно ли это?
Некоторые пациентки отказываются от ультразвуковой диагностики как трансвагинальным, так и трансабдоминальным методом, ссылаясь на опасность ультразвука. Действительно, эти опасения логичны, ведь забота о здоровье малыша свойственна любой матери. Но ультразвук совершенно не опасен для эмбриона, даже на маленьком сроке нет никаких оснований полагать, что ультразвуковые волны повредят развитию ребенка, вызовут патологии или послужат причиной выкидыша.
Вероятность ошибки
Любая женщина вполне справедливо может посчитать, что размеры эмбриона – не самый надежный показатель для установки срока, потому что каждый ребенок развивается по-разному и определить точный его возраст – трудно. Но на самом деле за годы врачебной практики в правильности установленного на УЗИ плода срока можно уже не сомневаться.
Если женщина все-таки ставить под сомнение результаты УЗИ – всегда можно провести ряд дополнительных диагностических процедур, которые в свою очередь позволят уже на максимально точном уровне определить сроки.
УЗИ плода – это не только метод мониторинга состояния плода, контроля его развития, но и вполне надежный, точный, информативный, удобный и простой способ определения срока по неделям. По множеству параметров, которые за годы развития ультразвуковой медицины уже достаточно полно изучены, врач-диагност быстро определяет акушерский «возраст» эмбриона, используя специальные таблицы, на которые может опираться и простой пациент.
Источник