Может быть выкидыш на 17 неделе беременности
Содержание статьи
Поздний выкидыш
Поздний выкидыш — самопроизвольный вариант прерывания беременности на гестационном сроке с 13 по 22 неделю. В зависимости от этапа женщина испытывает боли тянущего или схваткообразного типа в пояснице и внизу живота, отмечаются кровянистые влагалищные выделения, отходит плодное яйцо или его фрагменты. Для диагностики применяют бимануальную пальпацию, трансабдоминальное гинекологическое УЗИ, анализ на содержание ХГЧ. При угрожающем позднем аборте назначают охранительный режим, гормональные, спазмолитические, седативные препараты. Пациенткам с начинающимся и состоявшимся выкидышем показано опорожнение полости матки, антибактериальная и противоанемическая терапия.
Общие сведения
Поздний самопроизвольный аборт (выкидыш) наблюдается у 2-4% женщин с клинически подтвержденной беременностью, что составляет около 1/5 всех случаев ее преждевременного прерывания. Ключевым отличием позднего выкидыша от преждевременных родов является нежизнеспособность плода, который при аборте весит до 500 г и не может самостоятельно развиваться вне полости матки, что приблизительно соответствует 22-й неделе гестации. Существует определенная разница в подходах отечественных и зарубежных акушеров к ведению беременных с угрозой выкидыша. В то время как за рубежом практикуется выжидательная тактика, в России пациенткам с угрожающим абортом назначают медикаментозное лечение.
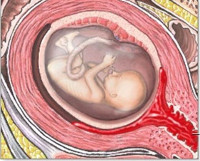
Поздний выкидыш
Причины позднего выкидыша
В отличие от раннего самопроизвольного аборта, преждевременное прерывание беременности на 13-22 неделе в крайне редких случаях вызвано генетическими аномалиями. К этому времени уже сформированы основные органы плода, поэтому к выкидышу обычно приводят:
- Истмико-цервикальная недостаточность. Несостоятельность шейки матки вызывают генетические аномалии, гормональные нарушения или механические повреждения в предыдущих родах. Опущение плодного пузыря и вскрытие его оболочек провоцирует преждевременное начало родовой деятельности. ИЦН выявляется у 15-40% пациенток с привычным невынашиванием.
- Патология матки. Нормальному течению беременности препятствуют аномалии развития (однорогая, двурогая, седловидная матка), воспалительные процессы, аденомиоз, подслизистые миомы, другие доброкачественные и злокачественные новообразования.
- Патология плаценты и пуповины. Поздний выкидыш может наступить из-за задержки созревания или гипоплазии плаценты, наличия в ее тканях кист и участков кальциноза, воспаления и преждевременной отслойки. К гибели плода также приводят истинные узлы и тромбозы сосудов пуповины.
- Иммунологические факторы. Самопроизвольный поздний аборт может стать следствием несовместимости крови матери и плода по резус-фактору или AB0 системе.
Кроме непосредственных причин, приводящих к позднему аборту, выделяют ряд предрасполагающих факторов. Так, беременность чаще самопроизвольно прерывается у пациенток с половыми инфекциями, дисгормональными состояниями, сопутствующими соматическими заболеваниями (сахарным диабетом, артериальной гипертензией), гестозами. Риск выкидыша возрастает у женщин, ранее перенесших искусственные аборты, гинекологические операции, инвазивные диагностические процедуры и осложненные роды с повреждением шейки матки. Поздний аборт также могут спровоцировать травмы, интоксикации, инфекционные заболевания, значительные физические и психологические нагрузки.
Патогенез
Механизм позднего самопроизвольного прерывания гестационного периода определяется вызвавшими его причинами. При этом обычно сначала повышается тонус матки и усиливается сократительная активность миометрия, что приводит к укорочению и раскрытию шейки, отторжению плодного яйца от маточной стенки с последующей гибелью и изгнанием. Иногда гибель плода предшествует позднему аборту. В начале второго триместра оболочки при выкидыше обычно не вскрываются, плодное яйцо выходит целиком. После завершения изгнания всех частей плодного яйца миометрий сокращается, кровотечение прекращается.
Классификация
Определение формы (этапа) позднего выкидыша основано на симптоматике и обратимости патологического процесса. Отечественные специалисты в сфере акушерства и гинекологии выделяют следующие виды самопроизвольных поздних абортов:
- Угроза прерывания беременности. Угрожающий аборт характеризуется повышением тонуса мышечного слоя матки при сохранности плаценты, плода и оболочек.
- Начавшийся выкидыш. На фоне приоткрытой или открытой шейки матки начинается отторжение плода.
- Аборт в ходу. Плод и окружающие его оболочки частично или полностью изгнаны из матки. Соответственно различают неполный и полный выкидыш.
- Несостоявшийся выкидыш (замершая беременность). Наблюдается при гибели плода и несостоятельности сократительной функции миометрия.
Зарубежные специалисты предлагают несколько иной подход. В классификации ВОЗ начавшийся поздний аборт и выкидыш в ходу составляют общую категорию — неизбежный выкидыш, при котором беременность сохранить невозможно.
Симптомы позднего выкидыша
Клинические проявления зависят от этапа аборта. Пациентки с угрозой позднего выкидыша жалуются на возникновение тянущих болей в нижней части живота и пояснице. Влагалищные выделения обычно отсутствуют, реже бывают мажущими кровянистыми. При начавшемся выкидыше болевые ощущения нарастают, появляются или усиливаются выделения с примесью крови. На этапе аборта в ходу маточная мускулатура сокращается регулярно, что субъективно воспринимается пациенткой как схваткообразная боль, наблюдаются обильные кровянистые выделения, плодное яйцо отходит полностью либо частично. После изгнания плода, плаценты и оболочек боль исчезает, кровотечение останавливается, на протяжении некоторого времени могут сохраняться скудные выделения.
При несостоявшемся позднем выкидыше характерные боли и кровянистые выделения отсутствуют. В ожидаемый срок не появляется шевеление плода, а если такие движения отмечались ранее, они прекращаются. Пациентка отмечает исчезновение субъективных признаков ранее диагностированной беременности и размягчение грудных желез. Спустя 3-4 недели после гибели плода могут появиться признаки общего недомогания со слабостью, головокружением, повышением температуры до субфебрильных цифр. В ряде случаев именно в этот период развивается типичная симптоматика выкидыша.
Осложнения
Задержка в маточной полости элементов плода, его оболочек или плаценты вызывает массивное кровотечение, приводящее к значительной кровопотере и способное послужить причиной гиповолемического шока. Присоединение к выкидышу воспалительного процесса проявляется клиникой инфицированного аборта — тяжелого состояния, для которого характерны озноб, лихорадка, общее недомогание, кровянистые или гноевидные выделения из влагалища, сильная боль внизу живота. В последующем у таких пациенток возрастает риск развития воспалительных и дисгормональных гинекологических болезней. Отдаленным последствием позднего выкидыша является повышение вероятности самопроизвольного прерывания последующих беременностей. Кроме того, стресс, испытанный женщиной, иногда провоцирует развитие депрессии и психологических проблем.
Диагностика
Поздний аборт можно заподозрить по наличию типичной клинической симптоматики у женщин с 13-22-недельной беременностью. Для подтверждения диагноза и определения этапа выкидыша пациентке назначают:
- Бимануальную пальпацию. При угрозе аборта размеры матки соответствуют гестационному сроку, тонус миометрия повышен, шейка нормальная по размерам, закрыта. В начале выкидыша через приоткрывшийся цервикальный канал поступают кровянистые выделения. При позднем аборте в ходу пальпируется открытый наружный и внутренний зев, в канале и/или влагалище выявляется целое или фрагментированное плодное яйцо. По завершении изгнания плода размеры хорошо контурированной матки меньше ранее установленного срока беременности, цервикальный канал частично либо полностью закрыт.
- Трансабдоминальное УЗИ. При вероятной угрозе выкидыша определяется повышение маточного тонуса. В тех случаях, когда плод жив, регистрируется его сердцебиение. Основные эхо-признаки начавшегося аборта или процесса в ходу — гипертонус миометрия, нарушенное плацентарное кровообращение, раскрытие внутреннего маточного зева, отторжение плодного яйца. Если аборт оказался неполным, внутри матки выявляются фрагменты плаценты и/или плодного яйца. Для полного выкидыша характерна сомкнутая полость матки.
- Определение гормонального статуса. Проведение исследования особо значимо для выбора тактики лечения при угрозе выкидыша. Для оценки уровня гормонов пациентке назначают анализ крови на эстрогены, прогестерон, тестостерон, исследование мочи на 17-кетостероиды. О снижении уровня эстрогенов косвенно свидетельствует повышение кариопикнотического индекса (КПИ) более 10% при кольпоцитологическом исследовании.
Высокой информативностью отличается определение уровня хорионического гонадотропина, который снижается в случае гибели плода. При угрожающем выкидыше для выявления его причин дополнительно могут быть назначены обследование на внутриутробную инфекцию плода (герпес, токсоплазмоз, краснуху, цитомегаловирус), бактериологическое исследование мазка, лабораторные анализы крови на половые инфекции (ПЦР, РИФ, ИФА), стандартный или расширенный тесты на хромосомные аномалии, коагулограмма. Дифференциальная диагностика позднего выкидыша проводится с эктропионом, доброкачественными и злокачественными неоплазиями половых органов, пузырным заносом, острой хирургической патологией. При необходимости к постановке диагноза привлекают онкогинеколога, хирурга, терапевта.
Лечение позднего выкидыша
Терапевтическая тактика при самопроизвольном аборте зависит от его формы. При наличии угрозы выкидыша рекомендовано медикаментозное лечение и охранительный режим с отказом от физической активности и половых отношений. Пациентке назначают:
- Гормональные препараты. Особенно эффективно применение гестагенов в сочетании с витамином Е.
- Спазмолитики. Препараты позволяют понизить тонус миометрия и, соответственно, уменьшить болевые ощущения.
- Метилксантины. Медикаменты этой группы расслабляют миометрий, снижают риск тромбоза, улучшают кровообращение в тканях матки и плаценте.
- Успокоительные средства. Для уменьшения психологического напряжения, испытываемого беременной, используют препараты магния, отвар пустырника или валерианы.
После устранения угрозы позднего прерывания беременности дальнейшее ведение пациентки зависит от того, какие причины спровоцировали это состояние. При обнаружении истмико-цервикальной недостаточности на шейку матки накладываются швы или во влагалище устанавливается разгрузочный акушерский пессарий (кольцо Мейера). Тактика лечения выявленных гинекологических и сопутствующих заболеваний должна учитывать особенности назначения различных групп препаратов при беременности. Ведение беременной при диагностике внутриутробного инфицирования плода или хромосомных аберраций определяется видом возбудителя и генетических аномалий.
Поздний неполный аборт — прямое показание для оказания неотложной хирургической помощи, позволяющей избежать значительной кровопотери. В таких случаях остатки плодного яйца удаляются пальцами, кюреткой или вакуум-аспиратором. Параллельно назначается капельница с окситоцином. При вероятном полном аборте на 13-16 неделе беременности рекомендуется УЗИ-контроль и выскабливание матки при обнаружении в ее полости децидуальной ткани и элементов плодного яйца. Если выкидыш произошел на более позднем гестационном сроке, и матка хорошо сократилась, можно обойтись без выскабливания.
Тактика ведения пациентки при несостоявшемся выкидыше и погибшем плоде зависит от сроков беременности. До 16 недели плодное яйцо удаляется инструментальными методами, при большем сроке медикаментозно стимулируется родовая деятельность. С этой целью интраамниально вводят раствор хлористого натрия, назначают антипрогестагены и простагландины. После перенесенного самопроизвольного аборта показана противоанемическая и превентивная антибактериальная терапия. Больным с резус-отрицательной кровью рекомендовано введение антирезус-иммуноглобулина.
Прогноз и профилактика
Прогноз для плода и беременной определяется причинами, спровоцировавшими поздний выкидыш. При отсутствии аномалий развития и грубых анатомических изменений матки своевременное назначение охранительного режима и медикаментозного лечения в большинстве случаев позволяет сохранить беременность. При начавшемся, неполном, полном и несостоявшемся аборте сохранение беременности невозможно, а основные усилия акушеров-гинекологов направлены на оказание помощи женщине. После перенесенного выкидыша риск повторного самопроизвольного аборта возрастает на 3-5%. С профилактической целью женщинам с вероятной угрозой прерывания беременности рекомендуется планирование зачатия, превентивное лечение воспалительных заболеваний женской половой сферы, своевременная постановка на учет и регулярное наблюдение в женской консультации.
Источник
Прерывание беременности на поздних сроках
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Прерывание беременности на поздних сроках невозможно просто по желанию беременной. Для этого требуются медицинские и социальные показания: серьезные отклонения у ребенка, уродства, если муж умер, а женщина не работает.
Показания к прерыванию беременности на поздних сроках
Прерывание беременности на поздних сроках показано при пороках сердца, болезнях почек со снижением их функции, туберкулезе, раке, краснухе, перенесенной во время беременности, тяжелой форме сахарного диабета, шизофрении, хронических маячных расстройствах, шизоафективных расстройствах, умственной отсталости, болезни Альцгеймера, мышечной дистрофии. Показания со стороны плода: отсутствие головного мозга, тяжелые пороки развития, хромосомные патологии.
Социальные показания к прерыванию беременности: гибель мужа во время беременности, пребывание женщины в заключении при ее желании прервать беременность, беременность вследствие изнасилования.
В США было проведено социологическое исследование, целью которого было выявление причин, побудивших женщин пойти на поздний аборт. На первом месте оказалась следующая причина: женщины просто не знали о своей беременности. Такое часто случается, если женщина кормит грудью. Во время лактации часто нет месячных, женщина считает это нормой и даже не подозревает, что беременна. Некоторые из опрошенных женщин просто долго решались на аборт, пока срок 12 недель просто не вышел. Некоторые из них боялись реакции родителей или партнера на свою беременность. Были и другие причины — некоторые женщины хотели удержать мужа с помощью ребенка, так как брак распадался, и у них это не получилось.
С 1998 аборты с 12 недель запрещены в Азербайджане, Армении , Беларуси, Грузии, Греции, Казахстане, Кубе, Литве, Молдове, Норвегии, России, Словении, Тунисе, Турции, Украине, Франции, Чехии. С 13 недель аборт запрещен в Италии, с 14 — в Австрии, Венгрии, Германии, Румынии. С 18 недель — в Швеции. Во всех перечисленных странах допускается делать аборт позднее указанного срока только в качестве исключения. Какие именно исключения подразумеваются, зависит от конкретной страны.
Методы прерывания беременности на поздних сроках
Прерывание беременности на поздних сроках происходит путем введения в матку солевого раствора, через 2 суток наступает выкидыш. Для прерывания беременности используется раствор NaCl или глюкозы, если по каким-то причинам использование соли невозможно или противопоказано. Количество вводимого раствора — 6 мл на каждую неделю беременности. Эффект наступает в течение 17-22 часов.
Можно использовать экстраамниальный метод введения раствора. Однако при экстраамниальном введении аборт может и не наступить. К этому методу прерывания беременности прибегают на более поздних сроках. Может наступить летальный исход из-за избытка натрия в крови.
Иногда используют простагландины и спазмолитики. Метод не подходит при тяжелых заболеваниях органов дыхания, сердца, печени, почечной патологии. Вводят простагландины экстраамниально и интраамниально. Если возникает бронхоспазм и гипотония, вводят адреналин и атропин.
Прерывание беременности введением грамицидина С. Пункционной иглой через передние своды влагалища проводят амниоцетез. Откачивает 20 мл околоплодных вод и вводят 5 мл разведенного спиртового раствора грамицидина С.
Простагландины назначают по следующей схеме: Динопрост — внутриамниально 25 мг через каждые 6 ч или 40-50 мг однократно. Динопростон — внутриамниально — 2.5 — 10 мг однократно. Экстраамниально раствор 1.5-5 мкг на мл вводят со скоростью 20-150 мкг/ч с увеличением дозы на 10 мкг/ч, при необходимости каждые 15 мин (в течение 36 ч). Вагинально — 20 мг через 3-6 ч.
Очень редко делают малое кесарево сечение. Разрез матки делают в нижнем сегменте. К родившемуся жизнеспособному плоду не применяет терапевтических мер. Ребенок погибает. Осложнение малого кесаревого сечения — тромбоэмболия. Метод предпочтителен, если нужно выполнить стерилизацию.
Прерывание беременности на поздних сроках проводятся только в стационарах, где для этого есть все необходимые условия. В ходе выполнения аборта и после него проводят контрольные УЗИ. Без этого условия возможно развитие сепсиса. Тем не менее, осложнения могут возникать: перфорация, т.е. прободение стенки матки, плацентарные полипы, воспалительные заболевания женской половой сферы, требующие в дельнейшем очень длительного дорогостоящего лечения.
Противопоказания к прерыванию беременности на поздних сроках
Прерывание беременности на поздних сроках противопоказано при воспалениях половых органов, наличии в организме гнойных очагов, острых инфекционных заболеваниях, острых воспалительных процессов в любом из органов.
[1], [2], [3], [4], [5]
Прогноз прерывания беременности на поздних сроках
Законодательно прописано, что аборт после 12 недель может быть осуществлен только акушером-гинекологом высшей категории. Это еще раз подтверждает, насколько рискованна эта операция.
Во время процедуры любым способом иногда возникает такое сильное кровотечение, что матку приходится удалять и делать переливание крови. Также часто возникает эндометрит и эндометриоз, инфекции яичников, спаечные процессы в маточных трубах, гормональные сбои. Любая из этих причин часто приводит к невозможности иметь детей в будущем.
Полное предварительное обследование снижает риски позднего аборта.
Если у вас есть серьезные медицинские или социальные причины прервать беременность, вы должны обратиться в поликлинику к семейному врачу и акушеру-гинекологу. Они подтверждают медицинские и социальные показания для аборта и выдают заключение с диагнозом, в котором указываются сроки беременности и положительное решение о прерывании беременности специальной врачебной комиссии. Вас кладут в стационар. После выписки выдают больничный на 6 дней. Также вам необходимо будет через некоторое время снова посетить участкового гинеколога для подбора контрацепции.
Обязательно пройдите курс лечения антибиотиками, который вам назначит врач.
Тема поздних абортов всегда очень сложная с этической точки зрения. Потому что поздний аборт является убийством. Помните, что прерывание беременности на поздних сроках — экстренная мера, всем желающим оно не проводится, так как это опасная операция.
[6], [7], [8], [9]
Источник