Маловесный плод в 33 недели беременности
Содержание статьи
Задержка роста плода, плод не набирает вес, чего ждать? Часть 2
В одной из предыдущих статей мы обсуждали тему задержки роста плода. Познакомились с некоторыми грамотными терминами, и пришли к выводу, что диагноз выставляется на основании ультразвуковых параметров, когда те или иные показатели меньше нормы.
В этой статье рассмотрим нормы размеров плода, какие они?
Каждый врач, который выполняет УЗИ во время беременности, имеет специальную таблицу (она может быть в бумажном или электронном варианте), в которой указаны параметры, недели гестации, и процентили: а именно 10-ый процентиль, 50-ый процентиль и 90-ый процентиль. Процентиль — это статистический показатель. Количество процентилей может меняться, так же как и количество параметров. Важно понять, что плод растёт не по учебнику, а по своей генетической программе, и задачи акушера-гинеколога с врачом УЗД понять в динамике: индивидуальная ли особенность малыша такого внутриутробного роста или, действительно, в связи с плацентарной недостаточностью он отстаёт в росте. Есть ряд пороков развития и хромосомных заболеваний, из-за которых плод отстаёт в росте, но тогда врач это заподозрит на УЗИ и отправит на дообследование.
Итак, пример таблицы показателей внутриутробных размеров плода. Давайте возьмём пример 33 недели беременности. Такая строка выделена красным цветом. Процентили указывают на относительное положение индивида в выборке стандартизации. Это некие среднестатистические показатели, которые помогают, прежде всего, докторам ориентироваться между нормой и патологией. Если ваш срок беременности 33 недели, и все показатели фетометрии (размеров разных частей тела плода) укладываются в эту строчку, выделенную красным цветом, значит, что нет повода для тревоги. «По учебнику» идёт 50-ый процентиль (самый часто встречающийся показатель нормы в популяции). Но плод может быть больше или меньше. Вспомните, как вы в школьном возрасте выстраивались в линию на уроках физкультуры, кто повыше, кто пониже, но все хорошие оказались ребята. В процентилях такая же логика, кто-то больше (тогда доктор произнесёт фразу: бипариетальный размер соответствует 90 процентилю для срока беременности 33 недели), кто-то меньше (тогда доктор произнесёт фразу: размер бедренной кости соответствует 10 процентилю для срока беременности 33 недели). И то, и другое это вариант нормы, и нет поводов для тревоги.
Как и в предыдущей статье, посвященной задержке роста плода, повторим основные фетометрические показатели, по которым ориентируются при оценке внутриутробного роста плода: бипариетальный размер, окружность головы, окружность живота, длина бедренной кости. Эти показатели выделены в табличке разноцветными столбиками. Предполагаемая масса плода высчитывается по математической формуле, которая основана на этих показателях.
В этой статье мы попробовали познакомиться с принципами оценки внутриутробного роста плода, увидели процентили и их разброс. Если вам ставят диагноз: задержка роста плода, обратитесь с вашим доктором к этой табличке, чтобы разобраться, действительно ли это так, задайте вопрос вашему доктору на УЗИ. И помните, ваш малыш индивидуальный, самый лучший и красивый, позвольте ему также индивидуально расти внутриутробно, по своей генетической программе.
Врачи акушеры-гинекологи и врачи ультразвуковой диагностики СЕМЕЙНОЙ КЛИНИКИ готовы ответить на все вопросы по развитию плода и течению беременности, а также взять на себя ведение Вашей беременности, чтобы у Вас появился на свет здоровый малыш.
Источник
МАЛОВЕСНЫЙ ПЛОД. Причины, диагностика и тактика ведения беременных с задержкой развития плода.
11.03.2021
МАЛОВЕСНЫЙ ПЛОД — это плод, который не достиг необходимых специфических биометрических размеров в соответствии со своим сроком беременности. К ПРЕДПОЛАГАЕМЫМ ПРИЧИНАМ можно отнести следующие:
- СО СТОРОНЫ МАТЕРИ:
- Хроническая артериальная гипертензия;
- Сахарный диабет;
- Преэклампсия беременных;
- Хронические заболевания дыхательной и сердечно-сосудистой систем;
- Вредные привычки (курение, чрезмерное употребление алкоголя);
- Недостаточное питание;
- Профессиональные вредности.
- СО СТОРОНЫ ПЛОДА:
- Многоплодная беременность;
- Хромосомные заболевания плода;
- Перинатальные инфекции плода (цитомегаловирус, краснуха, токсоплазмоз);
- Патология развития плаценты.
Низкая масса плода не обязательно связана с задержкой его роста. Важно понимать, что существует такое понятие как конституционно малый плод. Основным в диагностике такого состояния является динамическое наблюдение биометрических показателей, допплерометрия в сосудах пуповины и количество околоплодных вод.
ДИАГНОСТИКА:
- Определение высоты стояния дна матки во втором и третьем триместрах с занесением в гравидограмму. В норме до 30 недель прирост высоты дна матки составляет 0.7-1.9 см в неделю, в 30-36 недель 0.6-1.2 см в неделю, 36 и более недель 0.1-0.4 см.
Отставание размеров на 2 см или отсутствие прироста в течение двух-трех недель дает возможность заподозрить задержку развития плода.
- Ультразвуковая фетометрия.
Различают три степени тяжести задержки развития плода:
- Отставание показателей фетометрии на 2 недели от гестационного срока;
- Отставание на 3-4 недели от гестационного срока;
- Более чем на 4 недели.
КАК НУЖНО НАБЛЮДАТЬ ЗА ПЛОДОМ?
Для диагностики функционального состояния плода используют:
- Биофизический профиль плода — оценивают сумму баллов отдельных биофизических параметров (дыхательные движения, тонус плода, двигательная активность плода, объем околоплодных вод);
- Основным обследованием является допплерометрия скорости кровотока в артерии пуповины (отражает состояние микроциркуляции в плодовой части плаценты, сосудистое сопротивление которой играет основную роль в фетоплацентарной гемодинамики).
Диагностические критерии:
- Нормальный кровоток;
- Патологический кровоток;
- Терминальный кровоток (свидетельствует о высокой вероятности антенатальной гибели плода);
- Нулевой кровоток;
- Отрицательный кровоток;
КАКАЯ ТАКТИКА ВЕДЕНИЯ БЕРЕМЕННОСТИ С ЗАДЕРЖКОЙ РАЗВИТИЯ ПЛОДА?
- Лечение заболеваний беременной, которые приводят к данной патологии.
- Динамическое наблюдение за состоянием плода:
- При нормальных показателях состояния плода, возможно амбулаторное наблюдение и пролонгирование беременности до доношенного состояния;
- При замедленном диастолическом кровотоке в артерии пуповины, проводят исследование биофизического профиля плода. При отсутствии патологических показателей биопрофиля плода, проводят повторную допплерометрию с интервалом в 7 дней. При наличии патологических показателей, биопрофиль плода проводят с допплерометрией один раз в два дня в условиях стационара.
В «Прикарпатском центре репродукции человека» при ведении беременных мы придерживаемся действующих протоколов МЗ Украины и международных протоколов. С целью диагностики внутриутробного состояния плода, на каждом визите проводится кардиотокография плода и при необходимости беременные направляются на все необходимые дополнительные методы исследования.
ПОМНИТЕ, правильная и своевременная диагностика — это залог рождения здорового малыша!
_______
Источник
Маловесный плод и здоровье новорожденного. Ведение беременности и маловесный плод.
Маловесный плод, диагностика и причины. Рассказывает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., основатель «Центра иммунологии и репродукции»
Ещё одна очень хорошая статья, замечательного Кипроса Николаидоса, одного из любимых нашими врачами акушерами-гинекологами. Я думаю, что это имя о многом говорит нашим врачам и акушерам-гинекологам, и врачам ультразвуковой диагностики. Видите, здесь такой как бы интернациональный коллектив авторов, где нет ни одного англосаксонца, тем не менее, все базируются в Лондоне, и большая часть работает в Фонде Медицины Плода.
И статья посвящена предсказанию или прогностике новорожденных с низкой массой тела при рождении, и как всё, что идет из Фонда Медицины Плода, посвящена скринингу на материнские факторы, фетальную биометрию и биомаркеры в 35-37 недель беременности. В чем смысл этой статьи?
То есть, в общем-то, я для себя не увидел здесь ничего особенно такого нового, потому что мы с этим работаем ежедневно. Это хорошая большая обзорная статья ,которая подводит итог очень большому статистическому исследованию, которое было проведено в Англии.

Один из авторов статьи — Ранжит Аколикар (мне кажется, я слушал его лекции) — это специалист по статистической обработке медицинских данных. То есть он очень хороший специалист именно с точки зрения расчета всех этих рисков. И здесь посылы, которые идут уже на протяжении последних 3 — 4-х лет, заключаются в следующем: ультразвуковое исследование в 30 недель беременности может быть недостаточным для того, чтобы увидеть риски, которые связаны с рождением доношенных, но маловесных детей. Потому что эти доношенные, но маловесные дети, внутриутробно, скорее всего, недополучали питательных веществ за счет нарушений плацентарной функции, и они, безусловно, дают достаточно большой вклад в раннюю педиатрическую заболеваемость.
И поэтому здесь были проанализированы различные факторы, которые связаны с диагностикой прогноза, когда риск повышается. Если подвести итог под тем, что рекомендует Кипрос Николаидос и его сотрудники, то они предлагают ввести обязательное ультразвуковое исследование в 36 недель беременности.
В общем-то, для нашей страны это не так актуально, потому что у нас, несмотря на то, что есть вот эти 3 основных УЗИ (конец первого триместра, в 20 недель беременности, в 30 недель беременности), как правило, когда пациентка заключает контракт с роддомом или выбирает роддом, то УЗИ делается и в 36 недель беременности.
Также очень большое внимание уделяется нескольким факторам, то есть во время первого триместра беременности скринингу на PLGF (плацентарный фактор роста). Он является очень важным маркером, который нужно учитывать, когда мы предполагаем вероятность рождения маловесного доношенного ребенка.
Второй фактор, который касается уже биомаркёров 35-37 недель беременности — они уделяют очень большое внимание пульсационного индексу в маточных артериях. И также вот на этом сроке беременности очень важным является допплерметрическое измерение кровотока в средней мозговой артерии у плода.
То есть, если есть отклонение в наборе этих факторов, это, с точки зрения авторов, резко повышает риск.
Несмотря на то, что журнал американский, сама статья идет из Англии, она идет как выбор редактора. То есть редактор считает, что проблема, которую они затрагивают настолько важна, что врачи должны обязательно обратить внимание на вот эти все показатели.
Очень важным является, что делаем мы, что делает, возможно, много других клиник (но мы в нашей системе клиник уделяем этому очень большое внимание) — то есть правильному проведению скрининга от 11 до 13 недель + 6 дней, и тем показателям, которые мы видим там по факторам риска. Потому что именно в первом триместре закладывается риск проблем во втором и третьем триместрах. Мы с вами об этом неоднократно говорили, и сейчас у нас просто нет времени, чтобы к этому возвращаться.
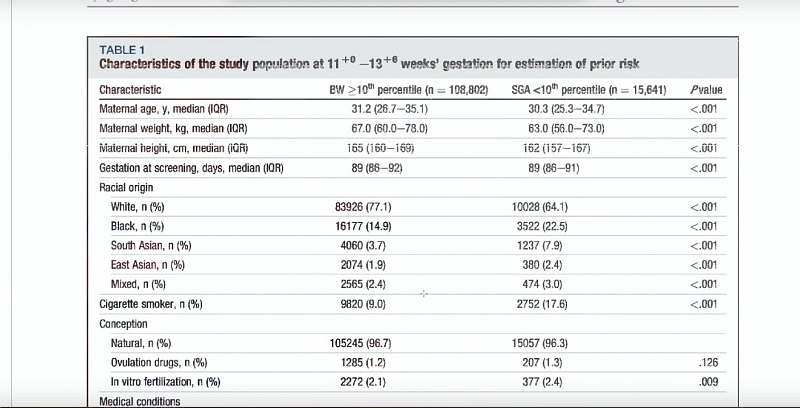
И если мы посмотрим на эту таблицу, если мы будем сравнивать 2 вида рисков, то есть риски преэклампсии и риски рождения маловесного ребенка, то они немножко разные. Если в первом триместре по скринингу они как бы пересекаются друг с другом, то здесь мы видим, что нарушение маточного кровотока является очень важным признаком, который повышает риск рождения маловесного ребенка. А, допустим, sFLt-1 здесь, если и снижается, то ненамного. То есть параллельного повышения факторов риска преэклампсии может и не быть, это все-таки 2 состояния (преэклампсия и маловесный ребенок). Однако, в общем-то, имеют общий патогенез на каком-то уровне, и оба связаны с нарушением плацентарной функции, но механизмы эти реализуются по-разному.
Если мы посмотрим, что мы должны вынести из этой статьи, то это то, о чем акушеры-гинекологи, ведущие перинатологии говорят уже на протяжении всех последних лет — нельзя успокаиваться при хороших ультразвуковых показателях, которые получены в 30 недель беременности. Важно комплексное наблюдение за пациенткой, и не только определение высоты дна матки. Потому что на Западе так ведется беременность, что часто оценивается только высота дна матки, но если есть какие-то дополнительные факторы риска, это будут дополнительные ультразвуковые исследования, это будет дополнительная кардиотокография, и самое главное, что эти исследования должны проводиться после 30 недель беременности.
Потому что вот это отставание в развитии ребенка является той проблемой, на которую сейчас обращают внимание практически все перинатологи.
Пациентка приходит в 30 недель беременности, врач видит: «Какой у Вас хороший УЗИ!», отпускает её и просто смотрит по базовым показателям, что у нее там происходит в эти недели. За эти недели может быть очень серьезное осложнение со стороны плода, которое может быть пропущено врачом.
И если брать уже в контексте нашей российской практики, то, конечно, вот эти последние рекомендации, которые касаются ведения беременности, имеют только 4 гарантированных кардиотокографий во время беременности. Хотя, если посмотреть сколько недель проходит между 30 и 38 неделями… у части женщин этих 4 кардиотокографий может не хватать.
Поэтому, я просто хочу объяснить пациентам, почему часто наши врачи могут сказать (если вы идете по контракту, и у вас гарантированно 4 кардиотокографий), что их нужно больше. Это не потому, что у вас пытаются «раскрутить» на какие дополнительные исследования, а это значит, что по анализам, по результатам фетометрии (то есть по размерам плода) врачу что-то не нравится, и он просто хочет проверить это всё, для того чтобы не пропустить ухудшение состояния Вашего внутриутробного малыша. То есть это всё делается в интересах ребенка.
И пусть далеко не у всех мы будем обнаруживать какие-то отклонения, но все-таки это будет являться дополнительным фактором, на основании которого можно сделать дополнительно ультразвуковое исследование, и понять, что в данном случае нужна госпитализация, или нужно более тщательное наблюдение, или назначение каких-то других дополнительных анализов.
В нашем центре иммунологии и репродукции мы ведём как физиологическую беременность, так и беременность высокого риска. Записаться на консультацию в ЦИР
Источник
Внутриутробная задержка роста плода
Не следует путать недоношенность (незрелость) и внутриутробную задержку роста плода: младенцы этих двух различных типов отличаются друг от друга по ряду проблем, возникающих после рождения.
Причины внутриутробной задержки роста плода. Новорожденные с задержкой роста (маленькие или легковесные для своего возраста) — это младенцы, чья масса тела при рождении ниже нормы на 10 ценгилей. К предрасполагающим факторам относятся многошюдная беременность; пороки развития; инфекция, курение матери; сахарный диабет; артериальная гипертензия (например, при развитии преэклампсии); тяжелая анемия; болезни сердца и почек. Около 10 % составляют матери, у которых рождаются только маленькие дети. При наличии плацентарной недостаточности у новорожденного отмечают относительно маленькую окружность головы (поскольку жизнеобеспечение плода было недостаточным).
Пренатальная диагностика. Почти 50 % причин не удается выявить до рождения. Измерение высоты стояния дна матки над симфизом лобка является достаточно точным методом для количественной оценки роста плода, особенно если при этом использовать центильную шкалу оценки. Слабый прирост массы тела матери позволяет предполагать внутриутробную задержку роста плода (с 30-й недели беременности мать должна прибавлять в весе по 0,5 кг/нед). Маловодие и слабая двигательная активность плода также свидетельствует о плацентарной недостаточности. При подозрении на задержку роста плода целесообразно ультразвуковыми исследованиями контролировать окружность головы и живота плода. До 32-й недели беременности в норме окружность головы превышает окружность живота, однако с 32-й недели обхват живота должен увеличиваться быстрее, чем окружность головы. Следует мониторировать функцию плаценты. Если результаты допплеровского ультразвукового исследования кровотока в пуповине нормальные, то исход беременности с задержкой внутриутробного развития более благоприятный (меньше вероятность преждевременных родов и выкидыша). Следует порекомендовать матери прекратить курение, отмечать и фиксировать движения плода и соблюдать режим покоя.
Роды и послеродовая помощь. Плод с внутриутробной задержкой роста в большей степени подвержен гипоксии, поэтому следует тщательно контролировать роды. После родов чрезвычайно важен адекватный температурный режим, поэтому уход за младенцами с массой тела менее 2 кг следует осуществлять в инкубаторе. Поскольку внутриутробно такой плод находится в состоянии гипоксии, то содержание гемоглобина в крови у него компенсаторно повышается, и в последующем часто наблюдается желтуха новорожденных. У таких младенцев достаточно малы запасы гликогена, и поэтому они подвержены гипогликемии. Этих новорожденных следует покормить в первые 2 ч после родов и измерять уровень глюкозы в крови перед каждым кормлением, которое производится с 3-часовым интервалом. Если у новорожденного, несмотря на регулярное питание, все же развивается гипогликемия, то его переводят в специализированное отделение. Такие младенцы в большей степени подвержены инфекции. После родов обычно удается установить, каковы же были причины внутриутробной задержки роста плода.
Различие между внутриутробной задержкой роста плода и недоношенностью (незрелостью плода). До 34 нед у плода отсутствуют зачатки молочных желез, затем они начинают развиваться, диаметр их увеличивается на 1 мм/нед. Ушной хрящ развивается между 35-й и 39-й неделей, поэтому уши недоношенных детей не расправляются после сгибания Яички находятся в паховом канале на 35-й неделе, в мошонке — на 37-й неделе. У недоношенных девочек малые половые губы разомкнуты и недоразвиты (половая щель зияет). В норме складки кожи на передней трети поверхности стопы обнаруживаются с 35-й недели (на передних V, поверхности стопы — с 39-й недели, повсюду — с 39-й недели). У недоношенных детей кожа красная, покрыта волосами. Сыровидная (первородная) смазка начинает образовываться с 28-й недели, максимума этот процесс достигает к 36-й неделе. Недоношенные младенцы не лежат в утробе с согнутыми конечностями до 32-й недели. Все их конечности сгибаются только начиная с 36-й недели. При внутриутробной задержке роста плода диаметр головки относительно мал.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Источник
33-36 недели беременности
33 неделя беременности
Как развивается ребенок?
На этой неделе малыш активно продолжает расти и набирать вес, его рост уже около 44 см, а вес крошечного тела составляет приблизительно 1 800-1 900 г. В этот период крохе уже не так легко развернуться, он занимает больше места, отчего меняются и его шевеления. На этой неделе ребеночек много спит и поэтому меньше двигается, а также снижается амплитуда его движений. Мышцы становятся более крепкими, поэтому толчки хоть и редкие, зато достаточно сильные и более сконцентрированные. Для мамы шевеления малыша могут быть очень чувствительными и болезненными, отчего страдают внутренние органы. Кровеносные сосуды ребеночка уже расширяются и сокращаются, их стенки становятся толще, а тонус выше. Клетки головного мозга проходят процесс сцепления. Кожа крохи розовеет, а благодаря увеличению подкожного жира разглаживаются все складочки на теле. На головке крохи волосики становятся более темными и густыми, а волосиков, покрывающих тело, становится все меньше. Эта пушистая волосистость называется лануго. На 33 неделе кожа ребеночка покрыта специальной смазкой, которая защищает его и обеспечивает более легкие роды. Смазка больше всего покрывает лицо, спинку, складки под мышками, пахом и шейкой.
Что ощущает мама?
Матка будущей мамы поднимается все выше, на расстояние до 34 см от лобка, а животик значительно вырастает. Это обусловлено большим весом крохи, околоплодных вод и плаценты. При этом маме тяжелее приседать и совершать другие движения. Сильные и резкие толчки малыша, а также увеличенная матка могут вызывать болевые ощущения. Зато будущая мама может уже определить, чем именно толкнул ее кроха: коленкой или кулачком. Если толчки легкие, это может говорить о том, что ребеночек икает. В это время женщине рекомендуются легкие физические нагрузки, которые позволяют делать частые передышки. Лучше всего подойдут пешие прогулки или фитнес. В связи с тем, что увеличенная матка оказывает давление на многие органы, мама может испытывать временный дискомфорт, который не относится к каким-то заболеваниям. Высокая нагрузка оказывается на позвоночник, вызывая боли в крестце, пояснице и тазу. У беременной женщины становится на литр больше объем циркулирующей крови, что оказывает сильное влияние на работу почек, притесняя мочевой пузырь и вызывая частое мочеиспускание. Иногда мама может вставать до шести раз за ночь. Причиной тяжести в желудке, изжоги и тошноты является давление матки на желудок. Облегчить состояние в данном случае поможет частое питание небольшими порциями.
34 неделя беременности. Как развивается малыш?
В это время кроха значительно подрос, масса его маленького тельца достигает 2 100 г, а длина 45 см. Туловище малыша уже пропорционально и его сложно отличить от новорожденного ребенка. На личике нет морщинок и складок, кожа гладкая и ровная. Ребеночек уже часто сосет пальчик, развивая сосательный рефлекс, поэтому у него уже сформированы и видны щечки. Кости становятся плотнее, мышечная масса тоже значительно вырастает. Уже можно разглядеть даже мимические мышцы на личике. К этому времени кроха уже окончательно расположился в мамином животике и ему вряд ли удастся теперь изменить положение тела. Очень мягкими остаются кости черепа, которые заполнены соединительной тканью.
У малыша продолжают развиваться внутренние органы. Он глотает околоплодные воды много раз на протяжении дня. Воды проходят по ЖКТ и стимулируют работу мышц. Поджелудочная железа и печень перерабатывают плотную часть околоплодной жидкости, которая состоит из пушковых волосиков, смазки и мелких чешуек кожи. Жидкая составляющая вод выводится с помощью почек. Организм таким образом перерабатывает около полулитра вод. В желчном пузыре продолжает накапливаться желчь, обеспечивая подготовку к деятельности органов после рождения. Идет интенсивная подготовка к появлению крохи на свет, у него может измениться форма головы. При наступлении родов в этот период легкие ребеночка способны обеспечить организм необходимым количеством кислорода.
Что чувствует мама?
 Эта неделя беременности требует добросовестного контроля состояния будущей мамы. Это как раз тот период, когда женщина может ощущать ложные схватки. Болезненные ощущения появляются в верхней части матки и постепенно затихают. С увеличением срока беременности схватки становятся более ярко выраженными. Они напоминают непродолжительные сокращения мышц длительностью от нескольких секунд до пяти минут. Таким образом организм готовится к предстоящим родам. Этот процесс с разной интенсивностью сопровождает беременность каждой женщины. Специалисты называют это схватками Брэкстона-Хикса. Как же будущей маме отличить родовые схватки от предвестников, особенно если она в ожидании ребеночка первый раз?
Эта неделя беременности требует добросовестного контроля состояния будущей мамы. Это как раз тот период, когда женщина может ощущать ложные схватки. Болезненные ощущения появляются в верхней части матки и постепенно затихают. С увеличением срока беременности схватки становятся более ярко выраженными. Они напоминают непродолжительные сокращения мышц длительностью от нескольких секунд до пяти минут. Таким образом организм готовится к предстоящим родам. Этот процесс с разной интенсивностью сопровождает беременность каждой женщины. Специалисты называют это схватками Брэкстона-Хикса. Как же будущей маме отличить родовые схватки от предвестников, особенно если она в ожидании ребеночка первый раз?
Рассмотрим основные различия:
- Подготовительные схватки характеризуются высоким интервалом между ними, который бывает разным по продолжительности. А предродовые схватки регулярные, с уменьшающимся постепенно интервалом.
- Подготовительные схватки могут прекратиться сразу после отдыха или смены положения тела будущей мамы, а родовые постепенно усиливаются независимо от смены положения.
- Болевые ощущения тоже разные. Родовые схватки сопровождаются сильными болями, которые становятся все более ощутимыми. Подготовительные же схватки характеризуются либо резкой болью, либо могут быть совершенно безболезненными.
- Ложные схватки могут прекратиться при использовании разрешенных врачами спазмолитических средств. В то время как на родовые схватки такие препараты не окажут никакого влияния или оно будет сведено к минимуму.
- Ложные схватки женщина может ощущать в различных местах. Это может быть нижняя часть живота, боковые стенки матки, весь живот. Боль при родовых схватках может напоминать предменструальную. Также болевые ощущения могут начинаться с нижней части спины, постепенно охватывая переднюю часть живота.
Женщине при таких симптомах очень важно обеспечить чувство безопасности, при любых схватках необходимо поставить в известность гинеколога беременной.
35 неделя беременности. Как развивается малыш?
На этой неделе каждый малыш достигает своего веса и роста. Ориентировочно масса его тела составляет приблизительно 2 300 г, а рост до 47 см. Начиная с этой недели, рост и вес крохи будет постепенно увеличиваться на 250 г. Но эти параметры зависят от генетики и индивидуальных особенностей организма. К этому периоду уже заканчивается формирование всех систем и органов малыша и кардинальных перемен в теле не предвидится. Постепенно уменьшается количество слизи, которая покрывает кожу ребеночка. Практически уходит волосяной пушок с тела, а если он даже остается, то после рождения полностью исчезает. Тело становится розового цвета, мышцы крепче, а плечики приобретают округлую форму. Ребеночек уже практически полностью занимает полость матки, его ручки и ножки находятся в согнутом состоянии. Малышу уже очень тесно и мама может ощущать каждое его шевеление. Кроха часто меняет выражение лица, смыкая веки и сокращая мимические мышцы. На пальчиках появляются маленькие ногти. На этой неделе заканчивается формирование мочеполовой и нервной системы. То, что кости черепа еще не срослись, позволит легче проходить родовые пути. Важно в этот период контролировать количество шевелений малыша. За половину суток должно фиксироваться приблизительно 10 шевелений. Если шевелений значительно больше или меньше, маме следует проконсультироваться с врачом.
Что ощущает мама?
У мамы в этот период затрудняется дыхание. Это вызвано растущей маткой, которая оттесняет в первую очередь легкие. Легкие не могут полностью расправиться, затрудняя дыхание. Также увеличенная матка оттесняет мочевой пузырь и кишечник. На этой неделе практически каждая беременная женщина ощущает нехватку воздуха, у нее поверхностное и частое дыхание и постоянное желание сделать глубокий вдох. Причиной одышки в данный период может быть длительная прогулка или подъем по лестнице, а также длительное нахождение в положении лежа. Облегчить состояние поможет грамотное чередование отдыха и физической активности. Дно матки поднимается на 35 см от лобка и на 15 см от пупка, это самая высшая точка за весь период вынашивания ребеночка. По ощущениям это одна из самых сложных недель беременности. Тело будущей мамы активно готовится к предстоящим родам, все связки становятся более растяжимыми и эластичными. Это также может привести к повышению риска травмирования и к падениям. В этот период врачи не рекомендуют совершать перелеты и длительные поездки. При необходимости куда-то ехать важно присутствие близкого человека и обязательная смена положения приблизительно каждые 15 минут. На этой неделе маме необходимо чаще отдыхать. Полезными будут специальные физические упражнения, которые помогут снизить болевые ощущения в спине.
36 неделя беременности. Как развивается малыш?
Кроха на этой неделе начинает активно готовиться к рождению. Все органы ребеночка уже практически полностью созрели и могут самостоятельно функционировать. Вес малыша достигает 2 500 г, а его рост составляет приблизительно 46 см. Этот период является подготовительным для появления малыша на свет. К началу этой недели кроха занимает уже окончательное положение в матке. В преимущественном большинстве случаев он располагается лицом к спине мамы и вниз головкой. Такое положение самое безопасное при прохождении родовых путей и самое удобное. Если наблюдается тазовое предлежание малыша, возможно проведение кесаревого сечения. В данном случае все зависит от индивидуальных особенностей организма. Но на этой неделе возможно изменение положения тела только с тазового на головное, так как головка малыша тяжелее и эта часть тела перевешивает. Ребеночек постоянно сосет пальчик и его щечки становятся пухленькими. Кислород кроха получает также через пуповину и также совершает дыхательные и глотательные движения. Выглядит малыш в это время таким, каким и рождается, а кости черепа все еще остаются податливыми и мягкими для облегчения прохождения через родовые пути.
Что ощущает мама?
В этот период беременная женщина ощущает сильную усталость. Животик тяжелеет, затрудняя выбор положения тела. Малыш начинает опускаться ниже, подготавливаясь к родам, и маме становится легче дышать. Но при этом усиливается давление на мочевой пузырь, вызывая более частые мочеиспускания. Матка расположена на расстоянии 36 см от лобка. Это самая высокая точка на протяжении всего периода беременности. Организм будущей мамы перестраивается, ведя интенсивную подготовку к родам. Гормональная перестройка вызывает повышение уровня гормонов. Тазовые кости смягчаются под воздействием гормонов, стремясь максимально облегчить прохождение малыша по родовым путям. При этом усиливаются схватки и появляются более обильные выделения из влагалища. Беременной женщине на этой неделе необходимо больше прислушиваться к своему организму и тщательно следить за ним. При тянущей боли внизу живота, а также при боли в пояснице следует обратить внимание на ее длительность и периодичность. При наличии всех показателей сразу необходимо обратиться к гинекологу: преждевременные роды на этой неделе не редкость, поэтому важно вовремя отреагировать на сигналы организма. Маме следует быть очень осторожной: не делать резких движений, контролировать осанку, умерить прогулки и время сидения. В этот период нарушается сон, таким образом организм тоже готовится к ночным кормлениям малыша. На этой неделе мама может в полной мере ощутить, что такое отечность. Необходимо контролировать отеки, которые могут стать причиной нарушения работы органов.
Источник