Кровь на 18 неделе беременности при предлежании
Содержание статьи
Предлежание плаценты
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Предлежание плаценты — это определенное осложнение во время беременности.
Плацента является круглым гладким органом, который образуется в период беременности для обеспечения плода питательными веществами и кислородом. Она формируется сразу после оплодотворения яйцеклетки на внутренней стенке матки и при нормальном протекании беременности достаточно далеко от шейки матки. Но иногда случается так, что она частично или полностью перекрывает шейку матки. В этом случае ставиться диагноз — предлежание плаценты.
[1], [2], [3], [4], [5]
Что провоцирует предлежание плаценты и как снизить риск развития этой патологии?
Причины развития предлежания плаценты пока не установлены, но специалисты согласны с тем, что профилактика этой патологии включает понижение факторов риска, хотя некоторые из них невозможно контролировать.
Контролируемые факторы риска:
- курение во время беременности;
- прием кокаина.
Неконтролируемые факторы риска:
- операции на матке в прошлом, которые могли бы изменить форму матки — выскабливание полости матки, миомэктомия;
- кесарево сечение;
- 5 или больше беременностей;
- возраст после 35 лет;
- предлежание плаценты во время беременности в прошлом.
Если до 20 недель беременности лечащий врач обнаружит предлежание плаценты, вполне вероятно, что до родов ситуация может исправиться: в 9 из 10 случаев предлежания плаценты, которые диагностируются до 20 недель, беременность заканчивается нормально. Это объясняется тем, что матка растет, и, следственно, изменяется положение плаценты.
Симптомы предлежания плаценты
При предлежании плаценты могут наблюдаться один или несколько следующих симптомов:
- внезапное безболезненное вагинальное кровотечение, интенсивность которого варьируется от незначительного до сильного, при этом кровь имеет яркий цвет; кровотечение может наблюдаться до 20 недели беременности, но также часто появляется и в третьем триместре;
- симптомы преждевременных родов: у одной из пяти женщин с предлежанием плаценты наблюдаются сокращения матки.
Кровотечение в результате предлежания плаценты может прекращаться на некоторое время, но практически всегда снова возобновляется через несколько дней или недель. Иногда данная патология не провоцирует никаких симптомов, при этом эта патология диагностируется только во время ультразвукового исследования.
Вызывайте скорую помощь или отправляйтесь в ближайшее приемное отделение при:
- умеренном или сильном кровотечение в первом триместре беременности;
- вагинальном кровотечение во втором или третьем триместре беременности.
Осложнения предлежания плаценты
Предлежание плаценты может вызвать ряд проблем:
- преждевременную отслойку плаценты;
- сильное вагинальное кровотечение до или во время родов;
- приростание плаценты;
- если не удается остановить кровотечение, может возникнуть необходимость удаления матки;
- необходимость извлечения недоношенного ребенка;
- врожденные аномалии плода.
[6], [7], [8], [9]
Диагностика предлежания плаценты
Для диагностики предлежания плаценты (частичного или полного перекрывания шейки матки) используется УЗИ, но само расположение плаценты не всегда определяется. Вагинальное исследование проводиться только тогда, когда запланировано кесарево сечение, поскольку вмешательство может вызвать сильное кровотечение и ухудшить состояние женщины и подвергнуть риску плод. Обычно делается мониторинг сердцебиения плода, чтобы сразу выявить дистресс-синдром. Если принимается решение о раннем извлечении плода, проводиться амниоцентез (пункция плодного пузыря) с целью определения состояния легких и их способности самостоятельно функционировать. Во время этой процедуры берется проба амниотической жидкости из плодного пузыря и делается лабораторный анализ, результаты которого свидетельствуют о степени зрелости легких ребенка.
[10], [11], [12], [13]
Лечение предлежания плаценты
Лечение предлежания плаценты зависит от:
- серьезности кровотечения;
- влияния проблемы на общее состояние женщины и ребенка;
- срока беременности.
При отсутствии кровотечения важно удерживаться от сексуальных отношений, а при появлении такового сразу отправляться к врачу, который сделает тщательный гинекологический осмотр. При кровотечении беременную женщину госпитализируют. Если при сильном кровотечении существует угроза жизни женщины или ребенка, которого можно считать доношенным, врач принимает решение о немедленном извлечении плода путем кесаревого сечения, поскольку во время вагинальных родов существует рис ухудшения состояния.
Если диагностируется предлежание плаценты, лечение зависит от:
- серьезности кровотечения (при этом важное значение имеет тот факт, находится ли женщина дома или в стационаре), необходимости переливания крови и раннего извлечения плода;
- общего состояния беременной женщины (развития анемии в результате большой потери крови);
- зрелости плода и его физического состояния (при возможности извлечение плода откладывается до тех пор, пока легкие не смогут сами функционировать);
- степени блокирования плацентой шейки матки (обычно делается кесарево сечение, поскольку во время вагинальных родов возможно усиление кровотечения и ухудшение состояния женщины).
Если диагностируется предлежание плаценты и отсутствует кровотечение, женщине нужно следовать рекомендациям:
- избегать физических нагрузок (не поднимать тяжести и не бегать);
- отправляться к врачу при первом появлении кровотечения, при этом еще раз ему напомнить о предлежании плаценты;
- иметь телефон под рукой на экстренный случай;
- при необходимости обследования предупреждать врачей о предлежании плаценты и не соглашаться на вагинальный осмотр;
- воздерживаться от половых отношений после 28 недели беременности, а до 28 недели проконсультироваться с врачом о возможности риска;
- не использовать тампоны и не делать промывание влагалища;
- находиться вблизи роддома на случай необходимости оказания срочной медицинской помощи самой женщине ли недоношенному ребенку.
Если диагностируется предлежание плаценты и начинается кровотечение, нужно отправляться в стационар, где будет обеспечен надлежащий уход и приняты все экстренные меры. Если ребенок доношенный, проводится кесерово сечение, но его можно отложить на некоторое время, когда кровотечение уменьшается или останавливается. Возможность наблюдения зависит от многих факторов:
- если срок беременности 24-34 недели: 1) назначаются кортикостероиды для ускорения созревания легких плода и подготовки к преждевременному рождению; 2) проводится амиоцентез (анализ амниотической жидкости, который показывает степень зрелости легких плода); 3) назначаются железосодержащие препараты для профилактики анемии; 4) рекомендуется пища, богатая на клетчатку, а также легкие слабительные для исключения любых напряжений во время посещения туалета; 5) при негативном резус-факторе делается прививка резус-антител, поскольку у плода может быть позитивный резус, и при смешивании крови иммунная система женщины может начать отторжение плода;
- если кровотечение не прекращается, будьте готовы к госпитализации и постоянному мониторингу до полного созревания плода; при умеренной потере крови проводится переливание крови;
- при наблюдении сокращений матки вводят токолитические препараты, снижающие родовую деятельность;
- если случится так, что остановка кровотечения не представляется возможной, проводится экстренное кесарево сечение и переливание крови (единственный возможный выход из ситуации).
Роды
При предлежании плаценты делается кесарево сечение. Согласно статистике, в 25 из 100 случаев предлежания плаценты ребенок рождается преждевременно (до 37 недели беременности). Состояние ребенка в этом случае зависти от степени его зрелости. Если ребенок родился недоношенным, он некоторое время находится в реанимации (от нескольких дней до нескольких недель) в зависимости от тяжести состояния. За ребенком наблюдает неонатолог или перинатолог.
[14], [15], [16], [17]
Лечение в домашних условиях
Во время беременности не исключено вагинальное кровотечение. Внезапное безболезненное кровотечение может быть единственным симптомом предлежания плаценты, которая частично или полностью блокирует шейку матки. Немедленно вызывайте скорую помощь в случае сильного вагинального кровотечения — выделения кровяных сгустков и необходимости менять прокладку каждые два часа (использовать тампоны нельзя). Звоните лечащему врачу или отправляйтесь в ближайшее приемное отделение при первых признаках вагинального кровотечения.
История
Если во время прошлой беременности наблюдалось предлежание плаценты, у Вас могут возникнуть много вопросов по поводу следующей беременности. В зависимости от состояния здоровья женщины, врач ответит на все интересующие вопросы. В редких случаях в результате данной патологии ребенок может родиться мертвым. Если так случится, дайте себе время погоревать и оплакать потерю. Будьте готовы к тому, что Ваш супруг, дети и члены семьи будут так же горевать. Посещайте группы поддержки, пообщайтесь с другими женщинами, которые пережили подобное горе, поговорите с членами семьи или психологом.
Источник
Кровотечения во II и III триместрах беременности. Причины. Симптомы. Диагностика. Лечение
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кровотечения во время беременности наблюдают у 2-3% женщин. Наиболее частые причины кровотечения — предлежание плаценты и преждевременная отслойка нормально расположенной плаценты.
Предлежание плаценты — неправильное прикрепление плаценты в матке, расположение ее в области нижнего маточного сегмента, над внутренним зевом, что приводит к частичному или полному его перекрыванию и нахождению плаценты ниже предлежащей части плода, т.е. на пути рождающегося плода.
МКБ-10:
- 046 Дородовое кровотечение, не классифицированное в других рубриках.
[1], [2], [3], [4], [5], [6]
Эпидемиология кровотечений во II и III триместрах беременности
Частота предлежания плаценты по отношению к общему количеству беременностей составляет 0,2-0,6%. Приблизительно в 80% случаев данную патологию наблюдают у многорожавших (более 2 родов в анамнезе). Материнская заболеваемость составляет 23%, преждевременные роды развиваются в 20% случаев. Материнская смертность при предлежании плаценты колеблется от 0 до 0,9%. Основные причины смерти — шок и кровотечение. Перинатальная смертность высока и варьирует от 17 до 26%.
Скрининг
Проведение УЗИ в 10-13, 16-24, 32-36 нед беременности. Локализацию плаценты определяют во время каждого исследования, начиная с 9 нед беременности.
[7], [8], [9], [10], [11], [12], [13]
Классификация кровотечений во II и III триместрах беременности
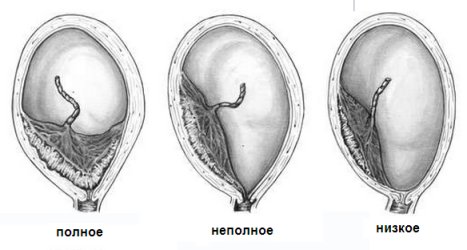
По степени предлежания плаценты:
- полное — внутренний зев полностью перекрыт плацентой;
- частичное — внутренний зев частично перекрыт плацентой;
- краевое — край плаценты расположен у края внутреннего зева;
- низкое — плацента имплантирована в нижнем сегменте матки, но край ее не достигает внутреннего зева.
[14], [15], [16], [17], [18]
Диагностика кровотечений во II и III триместрах беременности
Анамнез и физикальное обследование
В анамнезе — большое количество родов, перенесенные аборты, послеабортные и послеродовые септические заболевания, миома матки, деформация полости матки (рубцы после кесарева сечения и других операций, аномалии развития матки), пожилой возраст первородящих, беременность в результате стимуляции овуляции, экстракорпорального оплодотворения.
Симптомы предлежания плаценты до развития кровотечения крайне скудны. Отмечают высокое стояние предлежащей части плода, неустойчивое его положение, часто косое или поперечное положение, тазовое предлежание, нередко наличествуют симптомы угрозы прерывания беременности, гипотрофия плода.
Основной клинический симптом при предлежании плаценты — кровотечение, характеризующееся отсутствием болевого синдрома («безболезненное кровотечение»), частым повторным возникновением и прогрессирующей анемизацией беременной. Маточное кровотечение при предлежании плаценты наиболее часто развивается при сроке беременности 28-30 нед, когда наиболее выражена подготовительная активность нижнего сегмента матки. Диагностика пред-лежания плаценты основана на клинических данных, в основном — на кровотечении алой кровью.
Следует произвести осмотр шейки матки при помощи влагалищных зеркал и влагалищное исследование. При осмотре в зеркалах обнаруживают кровотечение алой кровью из цервикального канала. При влагалищном исследовании за внутренним зевом определяют ткань плаценты, шероховатые оболочки. При наличии данных УЗИ влагалищное исследование производить не следует.
[19], [20], [21], [22], [23], [24]
Дифференциальная диагностика кровотечений во II и III триместрах беременности
Дифференциальную диагностику следует проводить со следующими состояниями:
- преждевременной отслойкой нормально расположенной плаценты;
- разрывом краевого синуса плаценты;
- разрывом сосудов пуповины при их оболочечном прикреплении;
- разрывом матки;
- эктопией шейки матки;
- разрывом варикозно-расширенных вен влагалища;
- кровоточащей эктопией;
- полипами;
- карциномой шейки матки.
[25], [26]
Лечение кровотечений во II и III триместрах беременности
Цель лечения
Остановка кровотечения.
Показания к госпитализации
Полное предлежание плаценты даже при отсутствии клинических симптомов; возникновение кровяных выделений из половых путей.
Немедикаментозное лечение кровотечений во II и III триместрах беременности
Исключение физических нагрузок, постельный режим, половой покой.
Лекарственная терапия кровотечений во II и III триместрах беременности
Терапия направлена на снятие возбудимости матки, укрепление сосудистой стенки:
- дротаверина 2% раствор (2 мл в/м);
- гексопреналина сульфат (500 мкг — 1 таблетка каждые 3 ч, затем каждые 4-6 ч);
- фенотерол по 10 мл в/в капельно в 400 мл 5% раствора глюкозы;
- менадиона натрия бисульфит 1% раствор (1,0 в/м);
- этамзилат 12,5% раствор (2,0 в/в, в/м)в [5, 9].
При недоношенной беременности (до 34 нед) с целью профилактики респираторного дистресс-синдрома плода показано введение больших доз глюкокортикоидов — дексаметазона 8-12 мг (по 4 мг 2 раза в сутки в/м в течение 2-3 дней или per os по 2 мг 4 раза в 1-й день, по 2 мг 3 раза во 2-й день, по 2 мг 2 раза в 3-й день) (см. статью «Лечение угрожающих преждевременных родов»).
[27], [28], [29], [30], [31]
Хирургическое лечение кровотечений во II и III триместрах беременности
Выбор метода терапии зависит от величины кровопотери, общего состояния беременной, вида предлежания плаценты, срока беременности, положения плода.
При центральном предлежании плаценты без кровотечения показано родоразрешение путем операции кесарева сечения в срок 37 нед в плановом порядке.
При кровотечении в объеме 250 мл и более независимо от степени предлежания плаценты показано экстренное родоразрешение путем операции кесарева сечения в любой срок беременности.
Вследствие недостаточного развития децидуальной оболочки в области нижнего сегмента матки часто возникает плотное прикрепление плаценты, иногда истинное ее приращение. В таких случаях показано удаление матки.
При краевом предлежании плаценты можно использовать выжидательную тактику до спонтанного начала родовой деятельности, а в родах показана ранняя амниотомия.
Обучение пациента
Беременную нужно информировать о наличии у нее предлежания плаценты, необходимости соблюдения полового покоя, постельного режима и немедленной госпитализации в стационар при возникновении даже незначительных кровяных выделений из половых путей.
Прогноз
Прогноз в отношении жизни матери и плода неоднозначен. Исход заболевания зависит от этиологического фактора, характера и тяжести кровотечения, своевременности установления диагноза, выбора адекватного метода лечения, состояния организма беременной, степени зрелости плода.
Профилактика кровотечений во II и III триместрах беременности
Сокращение количества состояний, вызывающих неправильную имплантацию плодного яйца, — абортов, внутриматочных вмешательств, воспалительных заболеваний внутренних половых органов.
Источник
Предлежание плаценты
Что такое предлежание плаценты?
В норме плацента прикрепляется в области тела матки и своим нижним краем не доходит до внутреннего зева на 7-8 см и более.
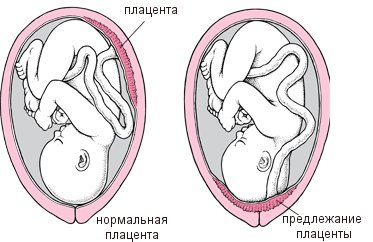
Предлежание плаценты — это аномалия, при которой плацента прикреплена в области нижнего маточного сегмента. При этом та или другая часть ее находится в области внутреннего маточного зева, частично или полностью перекрывая его.
Предлежание плаценты, по данным разных исследователей, встречается в 0,2-0,6% случаев. Материнская заболеваемость составляет 23 %, преждевременные роды отмечаются в 20% наблюдений. Перинатальная летальность при предлежании плаценты варьирует от 17 до 26%. Вариант предлежания плаценты во время беременности определяется с помощью УЗИ. Во время беременности различают:
- полное предлежание плаценты, когда она полностью перекрывает внутренний зев (cм рис);
- неполное (частичное) предлежание, когда внутренний зев перекрыт частично или плацента доходит до него нижним краем;
- низкое предлежание плаценты, когда она располагается на расстоянии 7 см и менее от внутреннего зева.
Факторы, предрасполагающие к предлежанию плаценты.
- Плодовой фактор — неполноценность плодного яйца, снижение его протеолитических свойств.
- Маточный фактор (генитальный) — атрофические и дистрофические процессы в слизистой оболочке матки.
- Экстрагенитальный фактор — хронические заболевания, вызывающие нарушения кровообращения в органах малого таза (заболевания сердечно-сосудистой системы, печени, почек, различные инфекции и интоксикации).
К плодовым факторам, способствующим предлежанию плаценты, относят снижение протеолитических свойств плодного яйца, когда его имплантация в верхних отделах матки невозможна.
Маточный фактор связан с дистрофическими изменениями слизистой оболочки матки, в результате чего нарушаются условия плацентации. К дистрофическим изменениям в слизистой оболочке матки приводят хронический эндометрит; значительное число родов и абортов в анамнезе, особенно при послеродовых или послеоперационных эндометритах; рубцы на матке после кесарева сечения или миомэктомии, курение. При предлежании плаценты в силу недостаточного развития слизистой матки возможно плотное прикрепление плаценты или ее истинное приращение.
По мере роста матки не исключена миграция плаценты. В конце II триместра беременности 50% плацент локализуется в нижнем сегменте матки. В первой половине беременности рост плаценты опережает рост матки. К концу II триместра и в начале III триместра, наоборот, по мере формирования нижнего сегмента матки плацента мигрирует кверху. Плацента может смещаться на 3-9 см.
Кровотечение при предлежании плаценты
Кровотечение при предлежании плаценты имеет свои особенности. Оно чаще возникает без всякого видимого повода ночью во время сна, во время отдыха и т.д. При появлении кровотечения отсутствует болевой фактор (безболезненное кровотечение). Кровь, вытекающая из половых путей, яркого цвета. Следующей характерной особенностью кровотечений при предлежании плаценты является их повторное появление, что способствует прогрессирующей анемизации беременной. В подобных условиях даже сравнительно небольшое кровотечение во время родов может привести к клинической картине геморрагического шока и гипоксии плода. Чем большая степень предлежания плаценты, тем раньше появляется кровотечение. Оно нередко рецидивирует, приводя к анемии беременных.
Кровотечение обусловлено отслойкой плаценты от стенки матки в период формирования нижнего сегмента, когда происходит сокращение мышечных волокон в нижних отделах матки. Поскольку плацента не обладает способностью к сокращению, в результате смещения относительно друг друга участка нижнего сегмента матки и участка плаценты ее ворсинки отрываются от стенок матки, обнажая сосуды плацентарной площадки. При этом вытекает материнская кровь. Кровотечение может остановиться лишь по окончании сокращения мышц, тромбоза сосудов и прекращения отслойки плаценты. Если сокращения матки возобновляются, кровотечение возникает снова.
Интенсивность кровотечения может быть различной, она зависит от количества и диаметра поврежденных сосудов матки. Кровь из сосудов плацентарной площадки вытекает через половые пути, не образуя гематом, поэтому матка остается безболезненной во всех отделах, ее тонус не меняется.
С началом родовой деятельности одним из факторов появления кровотечения при предлежании плаценты является натяжение оболочек в нижнем полюсе плодного яйца, которые удерживают край плаценты, и она не следует за сокращением нижнего сегмента матки. Разрыв плодных оболочек способствует устранению их натяжения, плацента перемещается вместе с нижним сегментом, и кровотечение может остановиться. Дополнительным фактором остановки кровотечения при неполном предлежании плаценты может быть ее прижатие опускающейся в таз головкой плода. При полном предлежании плаценты самопроизвольная остановка кровотечения невозможна, поскольку плацента в родах по мере сглаживания шейки продолжает отслаиваться от стенки матки.
Состояние плода зависит от тяжести анемии или геморрагического шока при кровопотере. При обильном кровотечении развивается острая гипоксия.
При предлежании плаценты возможны:
- угроза прерывания беременности;
- железодефицитная анемия;
- неправильное положение и тазовое предлежание плода из-за препятствия вставлению головки ко входу в малый таз;
- хроническая гипоксия и задержка роста плода в результате плацентации в нижнем сегменте и относительно низкого кровотока в этом отделе матки.
Основным методом диагностики как предлежания плаценты, так и его варианта является УЗИ. Наиболее точный метод — трансвагинальная эхография.
Тактика ведения беременных с предлежащей плацентой
Во II триместре беременности при предлежании плаценты по результатам УЗИ и в отсутствие кровяных выделений пациентка наблюдается в женской консультации. Алгоритм обследования не отличается от общепринятого стандарта, за исключением дополнительного определения показателей гемостаза в крови. Беременной рекомендуют исключение физических нагрузок, поездок, половой жизни. Регулярно (через 3-4 недели) следует проводить УЗИ, чтобы проследить миграцию плаценты.
При появлении кровяных выделений женщину госпитализируют. Дальнейшая тактика определяется величиной кровопотери и локализацией плаценты. При массивной кровопотере производится малое кесарево сечение; при незначительных кровяных выделениях — терапия, направленная на сохранение беременности под контролем показателей гемостаза. Лечение заключается в назначении постельного режима, введении спазмолитиков. В III триместре беременности при предлежании плаценты без кровяных выделений вопрос о госпитализации решается индивидуально. Если пациентка живет недалеко от родильного дома и может за 5-10 мин доехать до него, то возможно ее наблюдение врачами женской консультации до 32-33 нед. Если местожительство беременной значительно удалено от лечебного учреждения, ее нужно госпитализировать раньше.
При обильных кровяных выделениях показано срочное родоразрешение — чревосечение и кесарево сечение в нижнем маточном сегменте независимо от срока беременности.
При отсутствии кровяных выделений возможно пролонгирование беременности до 37-38 недель, после чего при любом варианте предлежания плаценты с целью профилактики массивного кровотечения в плановом порядке производится кесарево сечение
При неполном предлежании плаценты, отсутствии кровотечения с началом родовой деятельности возможно ведение родов через естественные родовые пути
Литература
1. Акушерство: учебник для вузов / Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А. — М. 2009. — 656 c
2. Акушерство. Клинические лекции : учебное пособие / Под ред. проф. О.В. Макарова. — 2007. — 640 с.
Источник