Кгт беременность 37 неделя беременности
Содержание статьи
37 неделя беременности
37 недель беременности — сколько месяцев
Если использовать акушерский метод подсчета, то с наступлением 37 недели беременности будущая мама стоит на пороге последнего десятого месяца гестации. Вопреки распространенному мнению, что женщина находится в интересном положении всего 9 месяцев, отметим, что беременность длится чуть больше — около 40 недель. А все потому, что медики отсчитывают срок не с момента зачатия (то есть слияния яйцеклетки, появившейся в результате овуляции, со сперматозоидом и формирование зародыша (бластоцисты), а с первого дня последней менструации. Таким образом, ходить с пузиком остается еще около четырех недель.
Плод в 37 недель беременности
Самая главная и успокаивающая новость для будущей мамы: организм ребенка окреп и развился настолько, что теперь роды ему не страшны. Малыш полностью готов к самостоятельной жизни, а значит, в случае преждевременного появления на свет можно не опасаться за его безопасность. Места в матке совсем не осталось, ребенок на 37 неделе беременности уже повернулся головкой к родовым путям и ждет назначенного часа. Он почти не двигается из-за ограниченного пространства и большую часть времени спит, набираясь сил перед тем непростым процессом, который его ожидает — родами.
- Вес плода на 37 неделе беременности увеличивается ежедневно, средняя прибавка составляет около 14 грамм в сутки. Масса тела составляет чуть меньше 3 кг, а рост малыша — около 48 см.
- Формирование легких завершено. Органы дыхания пока не работают, в утробе матери нет такой необходимости. Однако с появлением на свет ребенок сделает первый вдох, и кровь из сердца начнет поступать в клетки легких, запуская работу дыхательной системы.
- Плод в 37 недель беременности активно тренируется дышать еще в утробе мамы. Он совершает дыхательные движения, заглатывая амниотическую жидкость, что хорошо видно на УЗИ.
- 37 неделя беременности — это срок, с которого начинается старение детского места. Плацента долгие недели исполняла роль защиты и питания для плода. Теперь же с каждым днем ей сложнее выполнять свои функции, соответственно, ребенок получает меньше полезных веществ и кислорода.
Несмотря на то, что скелетный аппарат малыша стал крепким и развитым, кости черепа остаются мягкими, чтобы головка могла пройти через родовые каналы без вреда для себя и матери.
- Усиливается перистальтика кишечника, все органы пищеварительной системы слаженно работают. Малыш заглатывает околоплодные воды и содержащиеся в них частицы. Они перевариваются в первородный кал, который будет выделяться в первые дни после рождения ребенка.
- Зрение и слух хорошо развиты, а головной мозг уже посылает нервные импульсы, координируя движения крохи.
Предвестники родов
Учитывая, что идет 37 акушерская неделя беременности и ребенок уже готов к рождению, женщина ощущает изменения, которые происходят в ее организме. Если говорить об общем самочувствии, то оно значительно улучшается.
- Явным предвестником родов является опущение живота. В один прекрасный момент будущая мама вдруг ощущает, что матка вместе с ребенком смещается вниз. Животик, некогда располагавшийся под грудью, теперь опускается в область пупка. Внешне это становится заметно не только маме, но и ее близким.
Количество выделений из влагалища увеличивается из-за того, что плодный пузырь начинает отходить от стенок матки.
- Частое появление тренировочных схваток говорит о скорых родах. Матка ритмично сокращается, готовясь вытолкнуть из себя плод. Появляющееся напряжение обычно не сопровождается острой болью, но вызывает неприятные ощущения.
- Начинает открываться наружный зев шейки матки, наблюдается ее укорочение. Этот предвестник родов врач сможет обнаружить при гинекологическом осмотре.
- Женщина может ощутить незначительное уменьшение массы тела — до 1,5 кг. Это связано с тем, что перед родами происходить уменьшение отечности.
- Расстройства пищеварения и частое мочеиспускание также говорят о скором появлении ребенка на свет. Опущение живота приводит к тому, что матка все сильнее давит на мочевой пузырь и кишечник, из-за чего визиты в туалетную комнату участятся.
Ощущения и изменения в организме ж енщины
Из-за опущения живота пропадают такие неприятные признаки беременности, как изжога и спертость дыхания. Матка уже так сильно не давит на пищевод и диафрагму, что значительно облегчает жизнь будущей маме. Отметим, что опускание живота происходит не у всех женщин. Некоторые мамочки не ощущают его на протяжении всей беременности. Это не патология, просто у каждой женщины свои особенности.
Будьте в курсе всех изменений на каждой неделе беременности
Получайте письма о развитии малыша и состоянии мамы раз в неделю.
Из-за увеличенного вследствие беременности объема крови женщине постоянно душно и жарко. Поэтому ближе к концу беременности может повыситься потливость. Большой живот затрудняет движения. В течение дня появляются слабость и сонливость. Становится все сложнее прогуливаться на дальние расстояния, все чаще хочется прилечь, чтобы разгрузить уставшую от нагрузки спину.
Когда идет 37 неделя беременности, у многих женщин появляются трудности с ночным засыпанием. Во-первых, довольно сложно на поздних сроках занять комфортное положение. В поисках удобной позы можно проворочаться полночи. Во-вторых, в голове роятся сотни мыслей, связанных со скорыми родами и наступающим материнством. Если появилась бессонница, специалисты рекомендуют бороться с ней старыми проверенными способами: в течение дня не меньше часа прогуливаться, проветривать комнату перед сном, сократить длительность дневного сна или исключить его вовсе.
Что беспокоит беременную
Боли
На 37 неделе беременную продолжают беспокоить болезненные ощущения различного характера и степени интенсивности. Перечислим основные области, которые больше всего страдают от боли на поздних сроках:
- поясница;
- область крестца, тазовых костей;
- живот;
- ноги и руки.
Чаще всего боли в животе вызывают схватки Брекстона-Хикса, которые подготавливают матку к родовому процессу. А недомогания, связанные с ощущениями в области крестца и таза, — это следствие раздвижения костей, которое облегчит выход ребенка на свет. Боли в конечностях, как правило, спровоцированы отеками. Для некоторых женщин накопление жидкости в организме становится настоящей проблемой к концу беременности. Поэтому очень важно всегда следить за отеками, чтобы они не были доведены до плачевного состояния.
Выделения
Выделения из половых путей напрямую указывают на то, как протекает беременность. К 37 неделе объём выделений, которые в норме бесцветны и без запаха, увеличивается. Данный факт не должен вызывать беспокойство или панику, он вовсе не говорит о том, что роды вот-вот начнутся.
Настоящим поводом бить тревогу станут выделения с кровью или сгустками слизи. Нужно вызвать неотложную медпомощь и собираться в роддом.
Роды на 37 неделе беременности
Тридцать седьмая неделя беременности — это нормальный срок для рождения ребенка, если речь идет о многоплодной беременности. Если плод один, то желательно доходить эту неделю, тогда роды не будут считаться преждевременными. Однако если малышу все-таки не терпится и он появился на свет именно сейчас, то женщине не нужно переживать за его здоровье. Все системы жизнедеятельности маленького человечка готовы, чтобы отделиться от мамы.
На начало родовой деятельности указывают следующие признаки:
- выход из половых путей слизистой пробки;
- усиление интенсивности схваток, их повторение каждые пять минут;
- отхождение околоплодных вод.
Для некоторых мам роды на 37 неделе могут стать полной неожиданностью. Однако внезапно начавшийся процесс уже не остановить, поэтому крайне важно, чтобы женщина сохраняла спокойствие и твердость духа. Необходимо быстро подготовиться к приезду скорой и взять сумку, в которую заблаговременно были сложены необходимые вещи. По приезду в роддом следует внимательно слушать рекомендации медперсонала, чтобы избежать осложнений, которые могут сказаться на здоровье ребенка.
Шевеления
Женщина должна отслеживать шевеления на 37 неделе беременности — их частоту и интенсивность. Для подсчета используются различные методики, но наиболее популярная заключается в следующем.
В норме будущая мама должна чувствовать около 10 толчков за 12-тичасовой цикл.
Если по истечении этого времени женщина насчитала цифру, которая значительно отклоняется от нормы в большую или меньшую сторону, необходимо проконсультироваться с гинекологом.
Отсутствие движений ребенка, как и гиперактивность, могут нести серьезную угрозу. Добавим к этому, что на 37 неделе редкие шевеления могут говорить о том, что со дня на день начнутся роды.
Осложнения на 37 неделе беременности
На последних неделях беременности организм будущей мамы сильно устал от нагрузок, и на пустом месте могут развиться серьезные осложнения. Очень важно следить за своим самочувствием, особенно это касается появления тошноты, рвоты, отеков и высокого артериального давления. Если вовремя не заметить негативные проявления, признаки могут усилиться и привести к такому опасному заболеванию, как поздний токсикоз.
Если наряду с сильной отечностью будущую маму постоянно тошнит, то это указывает на нарушенное кровообращение. Женщина и ребенок нуждаются в срочной медицинской помощи.
Необходимые исследования и анализы
Набор анализов, которые необходимо сдавать на 37 неделе, такой же, как и в предыдущие сроки. Обязательными являются общие анализы мочи и крови, отслеживающие состояние здоровья будущей мамы. Гинекологический мазок сдается только в случае необходимости. Например, если у беременной на позднем сроке выявили кандидоз и назначили лечение.
Гинеколог на приеме проводит следующие процедуры:
- измеряет вес и давление пациентки, размер матки и окружность живота;
- слушает сердцебиение малыша;
- с помощью пальпации определяет положение, которое плод занял в матке;
- изучает результаты анализов.
На протяжении всей беременности медики назначают анализы, которые позволяют контролировать состояние мамы и малыша. Во время скрининга первого триместра женщина сдала тройной тест, состоящий из анализов на гормон ХГЧ, эстриол и белок АФП. Он позволил определить, имеется ли риск проявления генетических отклонений у эмбриона. Обязательное исследование на 37 неделе — кардиотокография. КТГ проводится для того, чтобы определить тонус мышц матки, а также оценить частоту сердцебиений ребенка. Исследование позволяет понять, достаточно ли плоду питательных веществ и нет ли гипоксии. От результатов КТГ во многом зависит то, каким образом будут проходить роды, — естественным или искусственным путем.
УЗИ на 37 неделе беременности
Врач может назначить УЗИ на 37 неделе беременности, если у него возникли вопросы или опасения, связанные с самочувствием малыша или предстоящими родами. Исследование позволяет ответить на следующие вопросы: соответствуют ли параметры развития и размеров плода акушерскому сроку, каково состояние околоплодных вод и степень зрелости плаценты, нет ли обвития пуповиной и какую стратегию родов выбрать.
Кроме того, для родителей, ожидающих мальчиков и ожидающих девочек, важно убедиться в том, что ребенок здоров, и в очередной раз посмотреть на его личико. Современные аппараты УЗИ дают возможность не только узнать пол малыша на ранних сроках, но и сделать фото в трехмерном изображении.
Рекомендации будущим матерям
- На календаре 37 неделя беременности. Пора определиться с роддомом и врачом-гинекологом. Если рожаете на платной основе, можно заранее ознакомиться с условиями и договором.
- Если еще не собраны вещи для роддома, то пора уже заняться этим вопросом. Желательно подготовить два комплекта одежды и вещей: один возьмете с собой в родительное отделение, а второй вручите отцу ребенка, вещи понадобятся во время выписки.
Проконсультируйтесь с гинекологом. Возможно, вам пора сдать анализы на стрептококки и на резус-фактор, которые нужно будет предоставить при поступлении в роддом.
- Почаще проветривайте квартиру, чтобы не было проблем с засыпанием и излишней потливостью. Для того чтобы принять удобное положение, используйте подушки.
- У многих мам на этом сроке развивается синдром гнездования — маниакальное стремление навести везде порядок, сделать ремонт, перестановку или генеральную уборку. Совершая любые действия, не перетруждайтесь и не поднимайте тяжестей.
- Прислушивайтесь к своему малышу и разговаривайте с ним. Помните, что в тесной матке ему тоже довольно непросто и он не меньше вас желает родиться на свет.
Рекомендации по питанию на 37 неделе беременности
Главная рекомендация по питанию на 37 неделе — полезность и умеренность. Будущая мама, почувствовав облегчение в связи с тем, что живот опустился вниз и не оказывает давления на желудок, может почувствовать улучшение аппетита. Следует контролировать количество и качество потребляемой пищи. Питание должно быть сбалансированным и частым — около 6-7 раз в день.
Организм беременной нуждается в железе и белках, которых много в говядине, мясе птицы, рыбе, орехах и бобовых. Употребление желтых и зеленых овощей восполнит недостаток витамина А и С, фолиевой кислоты, калия. Не менее полезны фрукты: яблоки, апельсины, груши. В рацион следует также включить молочные продукты, которые содержат белок, витамины группы А, кальций, йод, цинк и магний. Необходимо есть злаки, запеченный картофель, цельнозерновой хлеб. В то же время обязательно нужно исключить из меню алкоголь, сладкое, соленое и жирное. Чтобы исключить проблемы в пищеварении, необходимо питаться не только часто, но и умеренно. Порции должны быть небольшого размера.
Физическая активность
Уважаемые мамы BabyBlog.ru! Физическая нагрузка — очень важное условие благоприятного течения беременности и легких родов. Будучи в интересном положении и находясь в движении, женщина тренирует дыхание, держит мышцы в тонусе, поднимает себе настроение. Будущие мамы имеют большой выбор видов физической нагрузки:
- аквааэробика и плавание;
- йога для беременных женщин;
- курсы физподготовки;
- прогулки на свежем воздухе (продолжительность — не менее 1 часа в день).
Конечно, тип нагрузки и ее интенсивность должны определяться исходя из состояния здоровья женщины. Врач может запретить физическую активность, если в анамнезе пациентки были выкидыши или имеется угроза прерывания беременности. Если же все в порядке, то можно спокойно заниматься любимыми упражнениями. Важный момент — чутко прислушиваться к своему организму и не переусердствовать с тренировками.
Интимная жизнь
На 37 неделе беременности нет никаких препятствий для интимной близости, если оба партнера чувствуют себя хорошо и есть обоюдное желание. В настоящее время врачи-гинекологи придерживаются мнения, что умеренные половые отношения не способствуют преждевременному началу родов. Самое главное, чтобы женщине было комфортно, и она не испытывала болевых ощущений. Важно использовать удобную позу и контролировать свое самочувствие.
Источник
КТГ плода
1200 руб.
Особенности методики
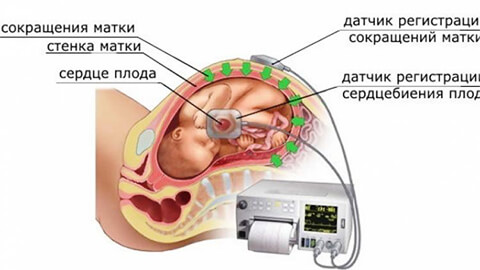
КТГ сердца плода — исследование, которое основано на принципе Доплера. Устройство одновременно регистрирует силу сокращений матки и циклы сердечной деятельности ребенка. Оба параметра выводятся самописцами на бумажную ленту. КТГ плода отображается на бумажной термоленте. Рисунки представляют собой кривую линию и совмещая их в определенных позициях врач увидит особенности состояния младенца: его подвижность и сердцебиение.
КТГ плода при беременности может проводится:
- Наружным способом. При этом датчик, фиксирующий сердцебиение плода, прикладывают к животу матери, в месте прилежания плода, обычно на уровне пупка. Второй — на правый маточный угол. именно отсюда начинается волна сокращений органа. Третий датчик держит в руках сама пациентка, ее задача — нажать на кнопку, как только она почувствует движение ребенка.
- Внутренним способом. Эта методика выполняется во время родов. Специальный спиралевидный электрод через влагалище накладывают на головку младенца. , он записывает показатели сердечного ритма. Сокращения матки регистрирует другой, интраамниальный электрод. Однако, внутренняя КТГ используется редко. Даже во время родов удобнее вести наблюдение при помощи наружного КТГ.
При родах очень важно использовать возможности КТГ. Так врач будет отслеживать состояние младенца и, если собственных сил малыша будет недостаточно, обязательно придет на помощь. Этот метод позволит оценить, нарастают схватки или идут на убыль. Тогда гинеколог будет точно знать, имеет ли место слабость родовой деятельности и нужно ли применять родовую стимуляцию.
Виды исследования КТГ
Нестрессовый метод КТГ плода — это запись показателей с электродов в обычной жизненной ситуации. Это абсолютно неинвазивное исследование, оно не оказывает влияние ни на состояние младенца, ни на организм матери. Обычно врачу достаточно такого теста, ведь он несет в себе всю необходимую информацию.
Если при проведении нестрессовой КТГ получены неоднозначные результаты, врач может принять решение о специальных функциональных пробах или стрессовом КТГ. При этом в организм матери внутривенно вводится небольшое количество окситоцина — вещества, которое вызывает сокращения матки. Также можно использовать маммарный метод, когда искусственно раздражают соски и от этого также происходит выброс окситоцина.
Эти тесты становятся моделью родов. Показатели КТГ помогают оценить, насколько при этом меняется физиология младенца и не станет ли для него непосильной родовая нагрузка.
Есть и функциональные пробы — специальные внешние воздействия, которые приводят к тому, что у младенца усиливается сердцебиение. Врач оценивает, насколько стабилен сердечный ритм. К таким пробам относятся:
- акустический тест — реакция на определенный звук извне;
- пальпация — механическое воздействие на малыша через брюшную стенку живота матери. Акушерка пытается аккуратно сместить головку или поясницу плода. На такое воздействие малыш тоже реагирует учащением сердцебиения.
Сейчас стрессовые тесты применяют достаточно редко. Как правило, такие исследования будет проводить только опытный врач с высокой квалификацией. В этом случае даже стрессовый тест не принесет никаких неудобств будущей маме и малышу.
Когда исследование наиболее информативно
Как правило, обследование при помощи КТГ принято проводить начиная с 32 недели беременности. Хотя и с 26 недель метод может быть достаточно эффективен в плане диагностики.
Чтобы получить точную информацию, нужно учитывать время суток, когда младенец в утробе наиболее активен. Это два временных промежутка:
- с 9 до 14 часов;
- с 19 до 24 часов.
Чтобы результаты КТГ были точными, нельзя:
- проводить исследование натощак. Организм, находящийся в состоянии голода, продемонстрирует абсолютно иную реакцию, чем в стабильном состоянии с удовлетворенной пищевой потребностью;
- проводить исследование сразу после приема пищи. В это время главная задача организма — пищеварение. Оптимальное время для КТГ — спустя 1,5-2 часа после еды;
- вводить перед процедурой глюкозу;
- использовать седативные препараты или магнезию;
- проходить процедуру после испытанного стресса;
- курить или употреблять спиртное;
- приступать к исследованию сразу после физической активности — ходьбе по лестнице, резких движений, влияющих на сердечный ритм.
Сложно проводить диагностику у полных женщин, ведь значительная жировая прослойка заглушает сердцебиение ребенка.
Можно получить неверные данные, если неправильно наложить датчик. Он может регистрировать пульсацию аорты матери, тогда ритм сердцебиений будет достигать 65-80 ударов в минуту.
Подготовка к КТГ
Исследование проходит амбулаторно, в женской консультации. Это не больно и абсолютно безвредно. Поэтому волноваться не следует. Ведь КТГ — это обязательная процедура, которая позволит оценить состояние вашего малыша и в случае проблем поддержать его силы.
Перед проведением кардиотокографии необходимо:
- Хорошо выспаться. Если мама спокойна и достаточно отдохнула, малыш будет чувствовать себя хорошо и продемонстрирует хорошие результаты.
- Поесть перед выходом из дома. Посчитайте, сколько времени займет дорога до женской консультации и примите пищу в таком количестве, чтобы в кабинет гинеколога зайти сытой, но не испытывая чувство пресыщения.
- Придите в женскую консультацию немного раньше назначенного времени. Отдохните, восстановите дыхание, расслабьтесь — так восстановится ваш сердечный ритм.
- Возможно, вам нужно посетить туалет. По времени КТГ займет не менее 30 минут, подготовьтесь к этому заранее, чтобы не испытывать неудобства и не волноваться.
- Курить и употреблять спиртное — ни накануне, ни тем более перед проведением процедуры.
Что показывает КТГ плода
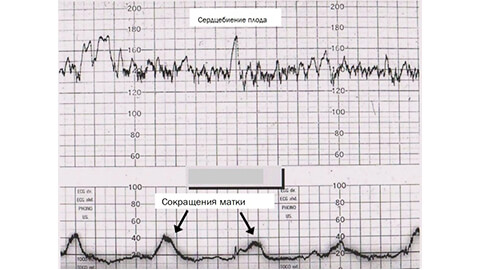
Состояние плода врач оценит по следующим данным КТГ:
- частоте сердечных сокращений;
- базальному ритму. Это количество сердцебиений малыша в момент между схватками (как правило, в течение 10 минут). Норма по этому показателю — 120-160 ударов в минуту;
- вариабельности базального ритма. Это высота изменений сердцебиений, она должна варьироваться в пределах 5-25 ударов;
- акцелерации. Короткое ускорение сокращений сердца на 15 секунд и более (или на 15 ударов сердца). Это внезапные подъемы сердечных сокращений. Они должны присутствовать в течение 10 минут, от двух и более раз, как реакция на движение плода;
- децелерации. Уменьшение частоты сокращений сердца в течение 15 секунд (или на 15 ударов сердца). В норме их не должно быть вовсе или присутствовать непродолжительно и быть неглубокими. Длительное снижение частоты сердечных сокращений свидетельствует о патологических состояниях.
Как расшифровать результаты КТГ
Расшифровка результатов КТГ проводится по системе специальных баллов. Подсчет ведется в количестве сердечных сокращений.
По параметру базального ритма начисляются:
- 0 баллов за частоту менее 100 или более 180 сердечных сокращений;
- 1 балл, если частота сердечных сокращений находится в промежутках между 100-120 или 160-180 ударами;
- 2 балла — если находится между 120 и 180 ударами.
Вариабельность оценивается:
- 0 баллов при высоте менее 3 ударов;
- 1 балл при высоте 3-6 ударов;
- 2 балла при высоте более 6 ударов.
Акселерации получают оценку:
- 0 баллов в случае, если подъемов сердечных сокращений нет;
- 1 балл — если подъемы случаются вне зависимости от активности плода;
- 2 балла — если они появляются лишь от случая к случаю, единично, как реакция на движения плода.
Децелерации оцениваются таким образом:
- 0 баллов при поздних, длительных и несистемных снижениях частоты сердечных сокращений;
- 1 балл при поздних, кратковременных и изменчивых снижениях частоты сердечных сокращений;
- 2 балла, если снижений частоты сердечных сокращений нет.
Кроме того оценивается амплитуда графика сердечных колебаний в минуту. Это происходит по таким критериям:
- 0 баллов за 5 колебаний (синусоидальная форма);
- 1 балл за 5-9 или более 25 колебаний;
- 2 балла за 10-25 колебаний.
Затем подсчитывается общее количество баллов. По такому параметру можно сделать следующие выводы:
- 8-10 баллов свидетельствуют о нормальном развитии малыша;
- 5-7 баллов могут указывать на начальные признаки гипоксии. Это — подозрительная КТГ плода. Обычно в такой ситуации в течение суток необходимо провести еще одно исследование. А затем дополнительно — оценку кровотока в матке и плаценте, УЗИ, оценку биофизического профиля.
- 4 балла и менее — это тяжелое состояние. Необходима экстренная госпитализация, интенсивная терапия или родоразрешение.
Во многих клиниках при проведении кардиотокографии аппаратура самостоятельно рассчитывает показатель состояния плода. В норме он равняется 1,0. Если ПСП превышает норму на 0,5-1, это расценивается как начальные показатели ухудшения здоровья и корректируется терапевтическим лечением. Если показатель выше на 1,01 или 2 единицы — будущую маму необходимо госпитализировать и лечить в условиях стационара. Более высокие значения ПСП — показание для экстренного проведения родов.
Кардиотокография не является высокоточным исследованием, ее достоверность зависит от опыта врача, правильной интерпретации результатов и того, насколько правильно проведено обследование. Исследование дает общую картину, а подтвердить или опровергнуть полученные данные, а также установить причину необычного поведения младенца могут только дополнительные диагностические процедуры.
Источник