Генетические анализы при беременности на 20 неделе
Содержание статьи
Пренатальный скрининг — кому показана консультация генетика? что делать при «плохом» результате? инвазивные методы и НЕинвазивный тест
18.10.201610:5618.10.2016 10:56:47
Акушер-гинеколог, гинеколог-эндокринолог
Появление на свет детей с наследственными заболеваниями и тяжелыми пороками развития — нелегкое испытание для семьи. Статистические данные говорят о том, что не менее 5% детей рождается с теми или иными вариантами наследственных заболеваний.
Ни одна супружеская пара не застрахована от подобного случая. Цель всех исследований, позволяющих выявить заболевания на ранних стадиях — предоставление информации родителям с целью дальнейшего принятия решения о пролонгировании или прерывании беременности.

На этапе планирования беременности к генетику может обратиться любая супружеская пара, это добровольное решение.
Однако существуют ситуации, когда консультация генетика имеет медицинские показания и является обязательной:
- наличие повышенного риска по результатам комбинированных пренатальных скринингов (ультразвуковых и/или биохимических)
- возраст беременной старше 35 лет и младше 18
- рождения ребенка с хромосомной патологией или выявление таковой у плода в предыдущие беременности
- носительство семейной хромосомной аномалии
- перенесение острой вирусной инфекции на ранних сроках беременности (ОРВИ, краснуха, герпес, гепатит, ВИЧ и т.д.)
- прием препаратов, запрещенных при беременности непосредственно в период до зачатия или на ранних сроках, наркттических препаратов
- облучение одного из супругов в период зачатия, воздействие радиации, химических веществ
- кровное родство пары
- беременности с неудачными исходами (привычное невынашивание, антенатальные гибели) или бесплодие неясного генеза
Инвазивные методы диагностики
К видам инвазивной диагностики относятся — биопсия ворсин хориона, амниоцентез, кордоцентез, плацентоцентез, взятие тканей плода. Цель данной методики — получение образца тканей, в ходе исследования которых возможно проведение полноценной достоверной диагностки. Полученный материал возможно исследовать следующими способами:
* цитогенетическим. При этом методе выявляется количественное нарушение в хромосомном наборе (синдром Дауна, Тернера и т.д.)
* молекулярно-генетическим. Этот метод делает возможным выявить нарушения внутри хромосом (муковисцедоз, мышечная дистрофия, фенилкетонурия ит.д.)
* биохимическим
Инвазивная диагностика может быть предложена по высокому пренатальному риску, либо по иным причинам, ставшим поводом для обращения . В каждом конкретном случае оценивается индивидуальный риск и решается вопрос в зависимости от анамнеза и текущей ситуации. Решение принимается непосредственно семейной парой, в задачи врача входит профессионально и корректно донести информацию о необходимости проведения процедуры и степени риска.
Инвазивное диагностическое исследование проводится всегда опытным специалистом, под контролем ультразвука. Доступ возможен через влагалище или переднюю брюшную стенку. В стерильных условиях производится пункция (прокол), далее забор необходимого материала — частиц ворсин хориона, амиотической жидкости или пуповинной крови. Выбор метода диагностики определяет врач в зависимости от срока и показаний.
Биопсия ворсин хориона проводится на сроке 11-12 недель беременности. Если принимается решение о необходимости прерывания беременности, то срок до 12 недель считается наиболее безопасным для женщины. При помощи этого метода возможно провести диагностику синдрома Дауна, Патау, Эдвардса и иных генных мутаций. Риски данного метода заключаются в возникновении выкидыша, кровотечений, инфицирования плода. Также необходимо отметить и возможность диагностической погрешности — исследование ворсин хориона не может не совпасть к геномом эмбриона, что означает возможность получения ложноположительных или ложноторицательных результатов. Безусловно, эти риски очень невелики, не более 2%, однако об этом следует знать.
Амниоцентез — это метод исследования околоплодной жидкости, при котором возможно получить информацию не только о генных и хромосомных нарушениях плода, но и некоторых биохимических показателях. Например, определить наличие резус-конфликта или степень зрелости легких плода. Проведение амниоцентеза возможно с 15-16 недель беременности. Забор жидкости осуществляется путем пункции передней брюшной стенки и последующего проникновения в полость матки. Вероятность осложнений после амниоцентеза не так высока как при биопсии ворсин хориона, однако в некоторой степени сохраняется — это риски подтекания вод, инфицирования, угрозы прерывания беременности.
Кордоцентез — это забор пуповинной крови. Проводится после 20 недели беременности, метод из себя представляет пункцию передней брюшной стенки с дальнейшим получением пуповинной крови под контролем УЗИ. Поскольку исследуется кровь, то это значительно расширяет спектр анализов, кроме генных и хромосомных нарушений возможно исследование всего биохимического спектра. А в некоторых случаях данный метод можно использовать как лечебный — вводить через пуповину лекарственные средства плоду.
Биопсия тканей плода производится для диагностики тяжелых наследственных патологий кожи или мышц плода.
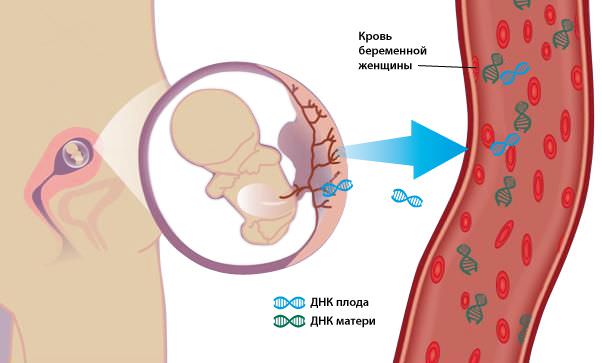
Ненвазивный пренатальный тест
Метод неинвазивной пренатальной ДНК-диагностики — высокотехнологичный, принципиально новый метод диагностики, на сегодняшний день является наиболее достоверным и информативным способом выявления и подтверждения хромосомной патологии плода. В основе метода лежит анализ клеток плода, циркулирующих в крови матери. Внеклеточная фетальная ДНК плода свободно циркулирует в крови матери, легко поддается выделению и обладает высокой диагностической ценностью. Анализ фрагментов ДНК плода позволяет получить данные о наиболее значимых хромосомных синдромах. Важнейшие преимущества метода неинвазивной пренатальной ДНК-диагностики:
· абсолютная безопасность матери и плода
· высокая диагностическая точность. Ложноположительные результаты составляют 0,1%
· возможность получения результатов на самых ранних сроках, начиная с 9 недели.
Помимо скрининга аномалий хромосомного набора, метод неинвазивной диагностики фетального ДНК позволяет выявить синдромов, связанных с микроделециями. Это заболевания, возникающие из-за выпадения маленьких участков хромосом. Развитие подобных патологических ситуаций фактически является «генетической случайностью», не связано с возрастом родителей, семейным анамнезом или воздействием внешних факторов. Микроделеционные синдромы ассоциированы со следующими заболеваниями:
· Синдром делеции 22q11.2 (Синдром Ди Джорджи)
· Синдром делеции 1p36
· Синдром Ангельмана
· Синдром «кошачьего крика»
· Синдром Прадера-Вилли
Современная медицина обладает широкими возможностями выявления тяжелых патологий еще на ранних сроках беременности. Цель медико-генетического консультирования состоит в правильной постановке диагноза, объяснении перспектив развития того или иного заболевания, информировании и методах диагностики и рисках. Именно семейная пара принимает решение о дальнейшей судьбе течения беременности и задача врача — поддержать при принятии любого варианта действий.
Источник
Генетические исследования до и во время беременности
Почему возникают наследственные заболевания, для чего делать обследование во время беременности и до зачатия малыша, и как свести риски при беременности к минимуму.
Во время планового исследования у плода внутриутробно могут выявиться наследственные заболевания. Будущие родители, испытав шок, задаются массой вопросов, ответы на которые, увы, не радуют. К тому же нередко приходится делать мучительный выбор: прерывать или донашивать беременность.
Можно ли избежать такого развития событий? Да, но следует начинать подготовку к рождению здорового малыша до его зачатия.
Дар от предков
Каждый из нас замечает, что, к примеру, от папы ему достался цвет волос, а от мамы — форма губ. Однако вместе с фамильными чертами от своих предков мы можем получить в «подарок» заболевание, информация о котором содержится в наследственном аппарате — генах или хромосомах. Наука, которая занимается этими непростыми закономерностями, называется генетикой.
Нелегко удержать в «узде» гены и хромосомы. Однако благодаря современным достижениям медиков-генетиков с высокой точностью выявляется большинство наследственных заболеваний. О методиках диагностики мы и поговорим, но прежде разберемся в некоторой медицинской терминологии.
Фото: https://ru.depositphotos.com
Гены и хромосомы — носители генетической информации
В норме от родителей мы получаем 46 хромосом, каждая их которых выполняет свою роль:
* Две половые хромосомы обуславливают пол.
* Сорок четыре несут всю остальную информацию, которая определяет наши особенности: внешние признаки, личностные характеристики и так далее.
Сама же хромосома состоит из длинной нити ДНК, которая хранит и передает информацию от предков будущим поколениям. На ДНК расположены в предназначенной природой определенной последовательности гены — наименьшие единицы наследственности. Гены несут в себе всю информацию о нашем организме: здоровье, внешнем облике, предопределяют способности к обучению и так далее.
При наследственных заболеваниях имеются изменения (мутации) в генах и/или хромосомах.
Почему возникают «поломки» в генетическом аппарате?
Казалось бы, что Матушка Природа мудра, поэтому информация передается из поколения в поколение без сбоев. Однако, к сожалению, дефектный ген или хромосома также может передаваться потомкам.
Кроме того, наследственный аппарат хрупок и подвержен изменениям под воздействием повреждающих факторов до наступления беременности:
* Окружающей среды, паразитов, продуктов питания, пищевых красителей и добавок.
* Лучевой или ионизирующей радиации.
* Лекарственных препаратов и многих других.
Согласитесь, что такого «багажа» с возрастом у нас становится больше. Поэтому вероятность возникновения «поломок» в генах и хромосомах повышается по мере того, как мы становимся старше.
В большинстве случаев поломки возникают на клеточном уровне. Под воздействием неблагоприятных факторов внешней среды клетки перестают нормально работать и теряют способность к самовосстановлению. За передачу информации между клетками отвечают регуляторные пептиды — вещества белковой природы, несущие клеткам своеобразные «инструкции», как правильно работать. Ученые выяснили, что регуляторные пептиды, выделенные из тканей животных, воспринимаются клетками человеческого организма как собственные. Так был создан Овариамин — природный биорегулятор, представитель класса Цитаминов. Овариамин естественным образом восстанавливает нормальную работу клеток яичника, обладает мягким нормализующим эффектом и не накапливается в организме, что существенно снижает вероятность появления побочных эффектов. Прием Овариамина помогает при дисфункции яичников, гормональном бесплодии, синдроме истощенных яичников. Овариамин способствует наступлению беременности и рождению запланированного здорового ребенка. |
На заметку! Наследственные заболевания следует отличать от врожденных аномалий развития, которые возникают вследствие внутриутробного повреждения плода различными факторами. Например, инфекцией (сифилис, токсоплазмоз, краснуха), лекарственными препаратами и другими.
Какие мутации бывают?
* В хромосомах — перенос отдельных участков на другую сторону, изменение строения и численности.
* В генах — изменение количества, расположения или строения.
При выраженных мутациях, когда ребенок заведомо нежизнеспособен, на ранних сроках беременности (до 7-8 недель) происходит выкидыш. Мудрая Природа следует своему закону: «Все или ничего».
Можно ли контролировать гены и хромосомы?
Увы, устранить уже возникшие «поломки» пока не удается. Однако возможно выявить дефекты при помощи современных диагностических методик в отдельно взятой семье. Исследования проводятся как до зачатия, так во время беременности.
Фото: https://ru.depositphotos.com
Обследование до зачатия: зачем это нужно?
Обеспечиваются необходимые условия для достижения двух целей:
* Нормальное созревание сперматозоидов и яйцеклетки.
* Прикрепление плодного яйца к стенкам матки после оплодотворения.
Предстоит несколько этапов, последовательный переход к которым зависит от предыдущих результатов исследований.
Беседа с врачом — медико-генетическое консультирование
Доктор выясняет случаи мертворождения, наличия в семье обоих супругов ближайших родственников с наследственными заболеваниями, рождения недоношенных детей и другие моменты.
Выявление возможных «поломок» в хромосомах — определяется кариотип
Изучаются клетки крови или костного мозга обоих родителей под микроскопом на определенном этапе деления хромосом. Методика позволяет обнаружить у абсолютно здоровых людей изменения в их строении или количестве.
Исследование проводится лицам из группы риска, которая выясняется при беседе с врачом:
* Женщинам старше 35 лет. Поскольку по статистике у них чаще рождаются дети с наследственными заболеваниями: на 30 родов 1 новорожденный с генетическими отклонениями.
* Наличие у одного из родителей ближайших родственников с наследственными заболеваниями.
* Длительное воздействие неблагоприятного фактора на одного из родителей — например, магнитного излучения или радиации.
* Привычное невынашивание — самопроизвольное прерывание подряд трех и более беременностей на сроках до 22 недель.
Новинка: хромосомный микроматричный анализ
Высокоточная и чувствительная методика, позволяющая выявить более 400 наследственных заболеваний благодаря исследованию всех генов при помощи специальной технологии. Для анализа используется кровь или слюна обоих родителей.
К сожалению, такое исследование — недешевое «удовольствие», поэтому проводится по показаниям:
* Предыдущие беременности были замершие либо закончились выкидышами.
* У пары уже родились дети с отклонениями: наследственными или врожденными заболеваниями, аутизмом, задержкой психического или физического развития, частыми судорогами.
На заметку! Казалось бы, что если у человека отсутствуют признаки болезни, то он здоров. Однако это далеко не так. В нашем организме всегда имеются мутировавшие гены или хромосомы (у каждого — около 10), но поодиночке они не всегда приводят к возникновению болезни. Тогда как, встретившись с идентичными «поломками» при оплодотворении они вызывают развитие заболевания. Поэтому каждой супружеской паре, планирующей иметь здорового ребенка, рекомендуется определить кариотип либо провести хромосомный микроматричный анализ.
Выявили одинаковый дефектный ген или хромосому у обоих супругов: как поступить?
В этом случае высок риск рождения ребенка с наследственным заболеванием. Поэтому рекомендуется экстракорпоральное оплодотворение — «ребенок из пробирки». При этой методике все эмбрионы проверяются, а подсаживается только здоровый зародыш.
Беременность: сводим риски к минимуму
Две полоски на тесте показали, что беременность наступила. Не стоит медлить со становлением на учет. Отныне вы отвечаете за маленькое чудо, которое спустя положенный срок появится на свет. Вам предстоит пройти несколько этапов скрининг исследований согласно срокам беременности для выявления или исключения возможного отклонения в развитии малыша.
Фото: https://ru.depositphotos.com
На 11-13 неделе
В крови определяется:
* β-ХГЧ. Несет ответственность за выработку прогестерона — гормона беременности.
* РАРР-А — белок, вырабатывающийся наружным слоем плодного яйца. Его повышение указывает на возможное нарушение в развитии зародыша.
Первое УЗИ
Можно выявить расщелины на лице, не заращение дужек позвонков, частичное или полное отсутствие костей крыши черепа.
На 16-20 неделе
В крови определяется:
* β-ХГЧ.
* Свободный эстриол. Нормальный уровень согласно сроку беременности свидетельствует о хорошем развитии плода.
* АПФ-белок вырабатывается в печени плода, при повышении его уровня вероятно нарушение развития нервной системы у малыша.
Второе УЗИ — 20-21 неделя
Выявляются возможные наследственные заболевания либо признаки, косвенно указывающие на их наличие — маркеры. Измеряется толщина задней поверхности шеи плода, где может скапливаться жидкость при генетических отклонениях.
На 30-34 неделе
Проводится третье УЗИ для определения возможной внутриутробной задержки ребенка либо врожденных пороков развития.
Таков общий краткий объем обследования будущей мамы. Однако индивидуальный план может отличаться: при необходимости проводятся дополнительные исследования и на других сроках. Например, свободный эстриол определяют уже на 12 неделе беременности при длительном бесплодии, сахарном диабете или артериальной гипертензии у будущей мамы.
Отклонение от нормы показателей скрининга — приговор?
Результаты скринингового исследования лишь рассчитывают вероятный риск рождения ребенка с наследственным заболеванием, но не являются окончательным диагнозом.
Проводятся дополнительные обследования: определяется кариотип либо используется хромосомный микроматричный анализ. Материал для проведения исследования набирается в зависимости от срока беременности: это может быть околоплодная жидкость, ткань плаценты или хориона, пуповинная кровь.
Фото: https://ru.depositphotos.com
Результаты дополнительных исследований неутешительны: что делать?
Выбор остается за будущими родителями: донашивание либо прерывание беременности. Решение супруги принимают самостоятельно после беседы с генетиком с разъяснением риска, который связан с рождением и воспитанием больного ребенка.
Диагностика наследственных заболеваний: что нового?
Начиная с пятой недели беременности в кровь матери проникает ДНК малыша (5-10%), которую обнаруживают с помощью специального метода — анализ фетальной ДНК-плода.
При использовании этой технологии выявляется до 95% всех наследственных заболеваний (Дауна, Эдвардса и других), обычно начиная уже с 7 недели и до окончания беременности. Тогда как проведение скрининговых тестов имеет ограничения по срокам.
Кроме того, метод позволяет дополнительно определить на ранних сроках резус-фактор и пол малыша.
Для исследования набирается венозная кровь у матери. В перспективе такая методика позволит полностью отказаться от травмирующих процедур для диагностики: забор околоплодной жидкости, пуповинной крови, ткани плаценты или хориона.
Подробнее о медико-генетическом консультировании и обследовании во время беременности читайте в наших материалах:
Потомки и предки: что ожидать? Часть 1
Потомки и предки: что ожидать? Часть 2
Профилактика наследственных заболеваний — «фундамент» здоровья будущих поколений
Автор: Корецкая Валентина Петровна, педиатр,
врач-ординатор детского отделения
Источник