Давит внизу живота при беременности 20 недель
Содержание статьи
Тянущие боли внизу живота на 20 неделе беременности: причины, диагностика и лечение
Дискомфорт в животе во время беременности становится тревожным признаком для каждой женщины. Страх, что с ребенком что-то не так, либо возникла угроза выкидыша, побуждает обратиться к доктору. Однако со временем неприятных симптомов становится столько, что ощущения могут притупиться. На 20 неделе беременности женщины могут сталкиваться с разным дискомфортом. Важно распознать признаки опасного состояния и отличить их от нормальных процессов.
Особенности развития ребенка
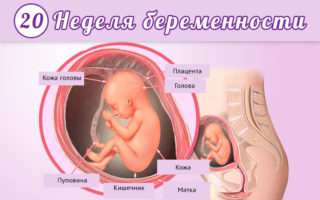 К 20 неделе ребенок увеличивается до 20 см и весит в среднем 250-300 г. Через акушерскую трубку можно легко услышать биение его сердца, которое достигает 150 ударов в минуту. Активное движение плода иногда замечается женщиной. Этот же фактор может быть причиной возникновения тянущих болей.
К 20 неделе ребенок увеличивается до 20 см и весит в среднем 250-300 г. Через акушерскую трубку можно легко услышать биение его сердца, которое достигает 150 ударов в минуту. Активное движение плода иногда замечается женщиной. Этот же фактор может быть причиной возникновения тянущих болей.
Происходит активное развитие, которое не остается незамеченным. У женщин иногда повышается аппетит и могут возникать дополнительные неприятные ощущения, которые отсутствовали раньше.
Непатологические причины тянущих болей на 20 неделе
Дискомфорт в животе при беременности связан с физиологическими процессами:
- Изменение размеров матки. Орган увеличивается и растягивается, изменяется структура его связок. Это может вызывать ощущение напряжения, боли.
- Натяжение кожи. Дискомфорт в этом случае связан с напряжением брюшной стенки и растяжением всех слоев эпидермиса. Может появиться зуд, жжение и другой дискомфорт на поверхности кожи.
- Перестройка костей малого таза. Под действием гормонов кости становятся подвижными, и это может вызывать тянущие боли.
Болезненные ощущения на 20 неделе беременности чаще всего возникают в момент вставания с кровати или стула, при резких оборотах и наклонах. Они быстро проходят и не требуют приема обезболивающих или спазмолитических средств.
Слабовыраженная, ноющая и тянущая боль внизу живота, которая не причиняет много дискомфорта, — нормальный процесс для беременной женщины. Важно следить за своим состоянием и обращать внимание на появление дополнительных симптомов, которые могут указывать на развитие патологий.
Опасная боль на 20 неделе
 Если внизу живота на 20 неделе появляются тянущие боли, женщина должно избегать нагрузок. Ощущения, которые не оставляют в покое даже в лежачем положении, должны стать поводом для обращения к доктору. Длительный дискомфорт может быть вызван:
Если внизу живота на 20 неделе появляются тянущие боли, женщина должно избегать нагрузок. Ощущения, которые не оставляют в покое даже в лежачем положении, должны стать поводом для обращения к доктору. Длительный дискомфорт может быть вызван:
- тонусом матки;
- самопроизвольным абортом;
- отслойкой плаценты;
- замершей беременностью.
В случае угрозы выкидыша возникают коричневые или кровянистые выделения. Тянущие ощущения постепенно перерастают в резкую боль, которая отдает в поясницу и промежность. Иногда возникают схваткообразные приступы, которые требуют экстренной медицинской помощи.
 Замершая беременность часто протекает без каких-либо дополнительных признаков. Боль появляется только в редких случаях. Для ее предотвращения важно регулярно посещать доктора и следить за самочувствием. Особенность 20 недели заключается в том, что ребенок начинает активно двигаться, ведь в матке еще много свободного пространства. Если плод не перемещается – это повод для беспокойства.
Замершая беременность часто протекает без каких-либо дополнительных признаков. Боль появляется только в редких случаях. Для ее предотвращения важно регулярно посещать доктора и следить за самочувствием. Особенность 20 недели заключается в том, что ребенок начинает активно двигаться, ведь в матке еще много свободного пространства. Если плод не перемещается – это повод для беспокойства.
Патологические боли во время беременности почти всегда сопровождаются дополнительными симптомами: кровянистыми выделениями, ухудшением самочувствия, простреливающими, резкими спазмами. Игнорировать их и дожидаться самопроизвольного устранения категорически запрещено – нужно сразу же вызывать скорую помощь.
Особенности выделений
На 20 неделе беременности у женщины сохраняются выделения светло-серого или молочного оттенка. Их количество – умеренное, а запах слегка кисловатый. Консистенция белей должна быть однородной.
К патологическим признакам относят: гной, комки слизи и сгустки с непонятным запахом, цветом. Особенно опасны кровавые выделения, которые всегда указывают на поздний выкидыш или другие тяжелые нарушения. Если кровь не сопровождается болью, то это указывает на эрозию шейки матки.
Методы диагностики
УЗИ — безопасная диагностическая процедура при беременности
Обследование девушки начинается с обращения к гинекологу в случае отсутствия острых симптомов. Если женщина поступила в больницу с жалобами на сильную боль, проводят экстренную диагностику.
Наиболее распространенный метод, помогающий выявить патологии при отсутствии сильной боли, — УЗИ. На 20 неделе беременности его могут назначить для плановой оценки процесса вынашивания плода. С его помощью устанавливают, нормально ли развивается ребенок, соответствуют ли его размеры сроку. Исследование позволяет оценить количество и состояние околоплодных вод, а также проанализировать плаценту.
С помощью УЗИ врач выявляет, насколько хорошо развиваются внутренние органы плода: желудок, мочевой пузырь, почки, легкие, кишечник, печень, сердце. На этом этапе могут возникнуть подозрения на патологии, которые потребуют дополнительного исследования.
Способы лечения и профилактики тянущих болей
 У некоторых женщин ввиду индивидуальных особенностей организма тянущие боли сохраняются в течение длительного времени и не указывают на развитие каких-либо патологий. При этом они причиняют ощутимый дискомфорт. В этом случае врач назначает прием минимальных дозировок спазмолитических препаратов. Они помогают снять боль от растяжения матки: «Но-Шпа», «Папаверин». Нередко используют медикаменты в виде свечей.
У некоторых женщин ввиду индивидуальных особенностей организма тянущие боли сохраняются в течение длительного времени и не указывают на развитие каких-либо патологий. При этом они причиняют ощутимый дискомфорт. В этом случае врач назначает прием минимальных дозировок спазмолитических препаратов. Они помогают снять боль от растяжения матки: «Но-Шпа», «Папаверин». Нередко используют медикаменты в виде свечей.
В случаях, когда неприятные симптомы обусловлены патологиями или такими тяжелыми состояниями, как замершая беременность, не обойтись без хирургического вмешательства.
Чтобы боль не появлялась, женщина должна помнить о методах ее предотвращения:
- выполнение физических упражнений с первой недели беременности – существуют комплексы, исключающие давление на живот и чрезмерные нагрузки;
- если тренировки противопоказаны, девушке следует гулять на свежем воздухе;
- ношение бандажа для поддержания поясницы и живота – аксессуар правильно распределяет повышенную нагрузку.
Нужно помнить, что при появлении интенсивной ноющей боли гимнастику нужно прекратить до обращения к доктору.
Для сохранения хорошего самочувствия женщина должна правильно и сбалансированно питаться. Переедать и злоупотреблять вредными продуктами нельзя. Они могут стать причиной нарушения пищеварения, газообразования и вздутия. Эти патологии опасны для здоровья беременной женщины и ребенка.
Тянущие боли, локализованные внизу живота, на 20 неделе беременности нормальны только в том случае, если не беспокоят девушку постоянно и не сопровождаются опасными симптомами. При появлении посторонних сигналов в виде выделений, схваткообразных приступов, тошноты нужно пройти диагностику в больнице.
Источник
20 неделя беременности — описание, узи, размеры плода, шевеления

Заканчивается пятый месяц беременности, и вы подходите к рубежу – половина срока. Если роды произойдут на 40-ой неделе, то вам еще ходить с животиком ровно столько же, сколько уже длится беременность (начиная с периода овуляции). Но, несмотря на это, детский организм в вашей утробе уже сформировался, вырос, окреп и в нем кипит жизнь: бьется маленькое сердечко, усиленно работают почки, он уже имеет все органы и основные «детали»: полностью сформировались конечности, ушки, появились бровки, ресницы и волосики на головке. Глазки еще закрыты, но он «видит», и если плода два – на этом этапе они способны различать лица друг друга.
Плод на 20 неделе беременности: шевеления, развитие, вес и размеры
Малыш к 20-ой неделе реагирует на звук и свет, способен гримасничать и глотать амниотическую жидкость, икает и чихает, сосет пальчик, играет с пуповиной и конечностями, мочится, улыбается и хмурится.
Ребеночку хорошо в животике. Ему тепло и уютно, он надежно защищен от внешнего мира плодным пузырем, а также его тельце продолжает покрываться первородной смазкой, которая защищает его от околоплодных вод. Кожа на 20 неделе утолщается и вместе с защитной массой становится четырехслойной.
К концу 5-го месяца беременности плод весит уже свыше 250 г, ближе к 300 г, а его копчико-теменной размер может превышать 16 см. Со следующей недели рост плода будут измерять уже от головы до пят.
Шевеления крохи становятся все более выраженными и ощутимыми, по степени активности ребеночка мама может определить, спит он или бодрствует. Во время бодрствования малютка вовсю кувыркается в животике: отталкивается от стенки матки и передвигается к противоположной, машет ручками и ножками, что ощущается мамой изнутри. Учтите, что кроха сейчас уже все отлично слышит: резкий звук или внезапно включенная громкая музыка может его напугать, и заставить толкнуть маму.
Уже сейчас следует начинать обращать внимание на характер шевелений малыша и их интенсивность: чрезмерная его активность или, наоборот, спокойствие, могут указывать на то, что плод не получает кислород в достаточном количестве. В среднем, в течение 10 минут мама должна ощущать хотя бы один толчок изнутри.
Будущая мама
Матка тоже растет и поднимается выше, ужимая другие органы. Сейчас она уже доходит до уровня пупка, из-за чего он может начать выступать наружу – не переживайте, после родов все вернется на свои места. Тем временем ваш животик все больше выступает вперед, а талия вовсе исчезла.
Ощущения на 20 неделе беременности
По мере увеличения живота, смещается центр тяжести тела будущей мамочки, изменяется ее осанка и походка. По причине все больше возрастающей нагрузки на позвоночник, а также в связи с размягчением крестцово-бедренных связок и расширением таза, вы можете сейчас чувствовать тянущую боль в спине. Чтоб избежать проблем со спиной, рекомендуется рассмотреть вопрос о ношении специального бандажа, что, однако, не отменяет необходимости и далее строго следить за весом, держать осанку, избегать длительного пребывания на ногах и спрятать подальше в шкаф обувь на высоком каблуке.
Учтите, что длительное пребывание на ногах может спровоцировать еще одну крайне неприятную, болезненную проблему – судороги икроножных мышц. Причиной их появления становится не только переутомление ног, но и нехватка кальция. Вот почему следует ежечасно давать ногам отдых, время от времени прибегать к расслабляющему массажу ног, а также обязательно следить за питанием, обогатив рацион кальцийсодержащими продуктами.
Пригодится в случае утомляемости и болезненности ног, а при наличии варикоза и вовсе становится необходимостью, приобретение специального компрессионного белья. Запоры, изжоги и вздутия, которые вы можете переживать на этом этапе, – следствия «стесненного» кишечника. Пережимается мочевой пузырь и мочеточники, чем обусловлен возможный плохой отток мочи. При длительном отсутствии позывов к мочеиспусканию следует сходить в туалет – этот процесс у вас сейчас нарушен.
Страдает и диафрагма, поэтому вам может казаться, будто бы не хватает воздуха на вдохе. Позже, когда матка уйдет вглубь таза (уже ближе к родам), этот дискомфорт пройдет.
Кровоточивость десен, ухудшение зрения, появление пигментации на коже – все это может настигнуть беременную на 20 неделе беременности. Явления эти все временные: пигментация после родов пройдет, зрение восстановится. А вот с кровоточивостью десен и сейчас возможно бороться, прибегая к полосканиям отварами коры дуба, ромашки, шалфея.
Обратите внимание на степень отеков, которые также могут проявляться на этом сроке беременности. Незначительные отеки опасности не представляют, и лишь являются последствием задержки жидкости в организме. Но вот сильная отекаемость – тревожный симптом, с которым лучше обратиться к врачу.
С 20 недели женщина начнет резко набирать в весе: малыш начинает накапливать жир, что, конечно же, не может не сказаться на маме. Не удивительно, что как раз на этот период приходится и ощутимое усиление аппетита, но вот вес все же необходимо жестко контролировать.
На спине уже ни в коем случае нельзя спать. Скорее всего, вы уже общаетесь с малышом полным ходом – он вам подскажет, какая мамина поза для него является наиболее комфортной. Если противопоказаний нет – занимайтесь физкультурой для беременных. Следите за своим рационом и качеством потребляемой пищи. Все еще важными остаются железо и кальций.
Непременно пользуйтесь увлажняющими кремами для тела или специальными средствами для профилактики растяжек. И помните о правильной осанке, удобной обуви и оптимальном режиме труда и отдыха. Наслаждайтесь своим положением и не переутомляйтесь.
Живот на 20 неделе беременности: тянет, болит
Болит и тянет живот на 20 неделе беременности? Хорошо проанализируйте характер и продолжительность боли: в отдельных случаях она становится поводом для наискорейшего обращения за квалифицированной помощью. Как, например, в случае, если боли в животе – тянущие, ноющие или спазматические, длятся несколько часов кряду и локализируются в нижней части живота.
Дело в том, что такие боли указывают на высокий риск срыва беременности, поскольку свидетельствуют о повышенном тонусе матки. Даже если живот болит время от времени, но боли доставляют женщине ощутимый дискомфорт, следует обязательно сообщить об этих болях врачу. Если же живот болит и тянет сильно и долго, а на фоне боли в какой-то момент, не дай бог, появляются коричневые или кровянистые выделения – немедленно вызывайте «неотложку». Сейчас счет идет на минуты, ведь кровотечение совместно со схваткообразными болями в животе указывает на начало выкидыша.
Но, вместе с тем, болеть живот может и по вполне, скажем так, физиологичным причинам. Дело в том, что болезненность живота может быть связана с ослаблением и растяжением связок, удерживающих матку. В этом случае, живот словно потягивает – не выражено и не сильно, с одного или обеих сторон. Возникают боли, связанные с растяжением связок, эпизодически, чаще в момент подъема женщины с кровати или стула, во время смеха, кашля или чихания. Но, появившись, лишь доставив недлительный дискомфорт, такие боли так же и проходят бесследно, и не несут с собой никакой опасности.
Выделения
Выделения на 20 неделе беременности чаще всего становятся несколько более обильными, чем ранее. Однако, переживать по этому поводу не стоит, если выделения однородны по консистенции, имеют светло-серый или молочный оттенок, не издают какого-либо резкого неприятного запаха и не вызывают дискомфорта. Увеличение количества выделений в этот период связано с «активностью» гормона эстрогена, который и на количество белей влияет, и несколько их разжижает. Если хотите несколько повлиять на выделения и избавиться от проблемы мокрых трусиков, попробуйте подмываться не простой водой из-под крана, а кипяченой водой с отваром ромашки.
В случае изменения качества и консистенции выделений – при появлении зеленых или желтых, гнойных, резко и неприятно пахнущих выделений, выделений створоженных или с примесями хлопьев, пенистых – следует безотлагательно отправляться на консультацию к врачу. Любое изменение выделений в такую сторону указывает на развитие и прогрессирование генитальной инфекции. Вызвана она может быть грибками рода Кандида, хламидиями, трихомонадами, и обычно, помимо изменений картины выделений, сопровождается также и дискомфортом в области половых путей.
Моментального реагирования в виде вызова бригады скорой помощи требует появление коричневых или кровянистых выделений, сопровождающихся болью в животе. Отделение крови из влагалища или мажущие кровянистые выделения, которые появляются на фоне тянущих спазматических болей в животе – признак гипертонуса матки и связанного с ним риска преждевременного прерывания беременности. Больше того: если живот болит уже длительное время, да еще и кровянистые выделения появляются, не исключено, что выкидыш уже начался. Поэтому, при наличии такой ситуации – срочно звоните в скорую.
Если же кровь или коричневые выделения на трусиках наблюдаются у беременной эпизодически, возникая после полового контакта или гинекологического осмотра, и при этом, болью в животе не сопровождаются, скорей всего, имеет место эрозия шейки матки. Но и тут без дополнительного осмотра врача не обойтись.
УЗИ на 20 неделе беременности
Ультразвуковое исследование в таком сроке обычно проводится в рамках второго скрининга. УЗИ на 20 неделе беременности может понадобиться для оценки протекания беременности, определения пола ребенка, вероятности пороков развития и хромосомных аномалий. Также УЗИ на 20 неделе беременности позволяет определить, соответствует ли размер плода сроку беременности, в норме ли состояние околоплодных вод и плаценты.
При проведении УЗИ на 20 неделе беременности изучаются и внутренние органы крохи: почки, желудок, мочевой и желчный пузырь, печень, легкие, кишечник. Также подлежит тщательному исследованию и сердце малыша – если обнаруживается какое-то несоответствие, понадобится специализированное ультразвуковое исследование сердца. К сожалению, пороки сердца являются сегодня одним из наиболее распространенных пороков развития плода.
Кроме того, что ультразвук поможет оценить, соответствует ли норме развитие малыша, УЗИ на 20 неделе беременности к тому же покажет: малыш в утробе матери активно растет и развивается. А еще – вовсе не скучает, ведь размеры его позволяют еще пока свободно двигаться у мамы в животике, чем ребеночек активно пользуется, переворачиваясь и кувыркаясь.
Специально для beremennost.net – Елена Кичак
Источник
Тянущие боли внизу живота при беременности: нормальное явление или признак патологии? — Семейная клиника ОПОРА г. Екатеринбург
Во время беременности женщину подстерегают различные неприятности, в том числе и болезненные ощущения. Среди них особо выделяются ноющие боли внизу живота. Среди причин таких недомоганий могут быть как и самые естественные физиологические изменения в организме, так и патологические проблемы, с которыми следует немедленно обратиться к врачу.
Физиологические изменения на ранних сроках, вызывающие боль внизу живота
Физиологические изменения на ранних сроках беременности происходят из-за перестройки организма будущей матери. Зарождается новая жизнь, и это несёт за собой различные перемены и трансформации, которые не могут пройти незаметно и бессимптомно. Итак, причинами нормальных и обычно сопутствующих началу беременности болей могут являться:
- имплантация плодного яйца — если яйцеклетка была успешно оплодотворена, то примерно на 6–12-й день после овуляции эмбрион закрепляется в эндометрии матки, где и будет дальше расти; при прикреплении повреждаются мелкие кровеносные сосуды матки — это может вызвать неприятные ноющие ощущения и незначительные кровянистые выделения, которые легко спутать с началом месячных;
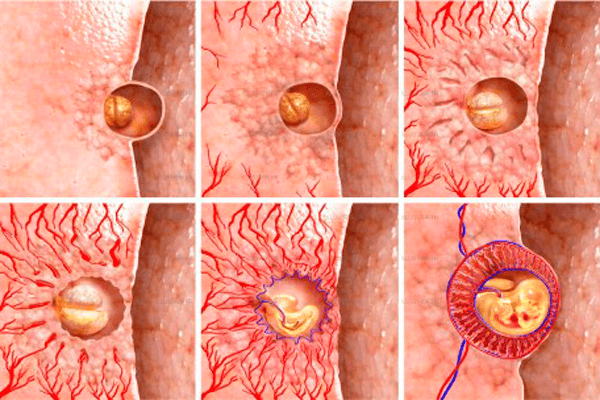 В процессе прикрепления эмбриона в матке женщина ощущает тянущие боли внизу живота
В процессе прикрепления эмбриона в матке женщина ощущает тянущие боли внизу живота - усиление кровообращения — прикрепившийся эмбрион тоже требует питания и кислорода, для обеспечения этого в матке усиливается кровоток, что, в свою очередь, вызывает тянущее чувство в нижней части живота;
- изменения в матке — матка начинает расти, окружающие её связки и ткани размягчаются и растягиваются, чтобы дать ей простор для увеличения, все эти метаморфозы приводят к различным, в том числе и болезненным ощущениям.
Физиологические причины дискомфорта в животе на поздних сроках
Болезненные ощущения внизу живота на поздних сроках беременности заставляют женщину нервничать. На самом деле причин тревожиться нет, обычно боли возникают из-за физиологических изменений, таких как:
- двигательная активность ребёнка — малыш в животе хаотично двигает руками и ногами, и чем больше срок, тем меньше ему места, поэтому от его движений страдают внутренние органы матери;
- рост матки — чтобы вместить плод, матка значительно увеличивается в размерах и сдвигает соседние органы;
- размягчение связок — для подготовки тазового пояса к родам в организме увеличивается выработка гормона релаксина, он размягчает связки, чтобы расстояние между тазовыми костями увеличилось, и ребёнок мог пройти по родовым путям. Этот процесс также сопровождается болевыми ощущениями;
- тренировочные схватки — периодические сокращения матки подготавливают тело женщины к родам, мобилизуют организм и облегчают сам родовой процесс.
Патологические причины тянущей боли
Кроме физиологических изменений, существуют и патологические причины болей в нижней части живота. Их делят на акушерские, то есть связанные с беременным состоянием женщины, и прочие.
Как распознать акушерские боли
Акушерские боли, так же как и физиологические, связаны с изменениями в организме будущей матери вследствие беременности. Но они, в отличие от естественного дискомфорта, несут в себе опасность, так как вызваны неправильным течением этого процесса. Следует помнить, что требуется консультация врача, если:
- боль постоянная, не уменьшается при перемене положения тела;
- боль резкая и схваткообразная;
- имеются выделения из влагалища, отличные от нормальных (то есть не прозрачные или белые);
- боль усиливается;
- кроме низа живота, боль захватывает поясницу.
Внематочная беременность
Внематочной беременностью называют патологию, когда плод крепится не в матке, как положено, а вне её — в стенках маточных труб, яичниках, брюшине. Прикрепление происходит, но выносить такую беременность физиологически невозможно.
В 98% случаев внематочных беременностей эмбрион имплантируется в фаллопиеву трубу, что заканчивается либо самопроизвольным абортом (так как условия в трубах не позволяют плоду развиваться), либо разрывом трубы в результате роста плода. Оставшиеся 2% приходятся на редкие случаи имплантации эмбриона внутри овулированного фолликула или на яичнике, в шеечном канале или области перешейка, в полости живота. Такие аномалии имеют негативные последствия и несут опасность для здоровья женщины.
Поэтому данную патологию следует выявить и устранить как можно раньше.
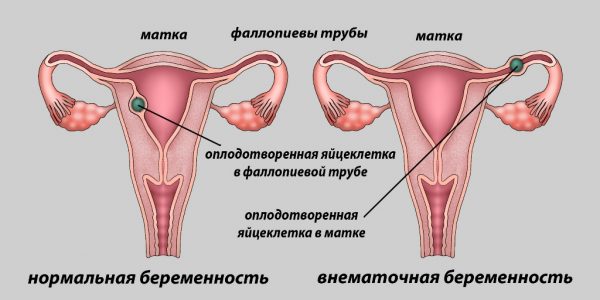 При внематочной беременности плод крепится вне полости матки, в 98% случаев это фаллопиева труба
При внематочной беременности плод крепится вне полости матки, в 98% случаев это фаллопиева труба
Симптомы этого состояния схожи с проявлениями обычной беременности, поэтому по косвенным признакам определить аномалию очень сложно. Но стоит обратиться к врачу, если проявления выражены чрезмерно, то есть:
- имплантационное кровотечение слишком длительное и/или обильное — в норме это небольшие светло-коричневые или розовые выделения без сгустков и слизи;
- болевые ощущения внизу живота усиливаются;
- общая слабость приводит к головокружениям и обморокам;
- ранний токсикоз преследует женщину каждый день.
Одним из признаков внематочной беременности является низкий уровень ХГЧ — хорионического гонадотропина человека. Из-за неправильной локализации плода рост ХГЧ начинается позже и происходит медленнее, чем в случае маточного его расположения.
Чтобы провести диагностику, нужно сравнить результаты нескольких анализов крови на ХГЧ — при правильной беременности его уровень на начальных сроках будет удваиваться раз в два дня.
Также важен такой показатель, как уровень гормона прогестерона. При физиологически неправильной беременности его значение существенно ниже, чем при правильно развивающемся плоде.
Если появились подозрения, то необходимо сделать трансвагинальное ультразвуковое исследование — уже с 5–6 недель беременности оно показывает местонахождение и состояние плода. Опасность УЗИ на ранних сроках по-прежнему не доказана, поэтому не стоит бояться делать его, если есть хоть какие-то сомнения в правильном течении процесса.
Если же все признаки внематочной беременности (уровень ХГЧ, прогестерона, прочие симптомы) присутствуют, но УЗИ не даёт однозначного ответа, то на помощь приходит лапароскопия — специальными инструментами выполняются проколы в животе пациентки, через которые вводят трубку с камерой и светом, и врачи получают изображение того, что находится внутри тела женщины, на экран. При необходимости тут же выполняются лечебные процедуры.
Имеется два способа решения проблемы:
- Использование препарата Метотрексат, который воздействует на клетки жёлтого тела, провоцируя гибель эмбриона. Это возможно, если срок беременности невелик, а диаметр плодного яйца не превышает 3,5 см. Данный вариант решения проблемы имеет ряд ограничений.
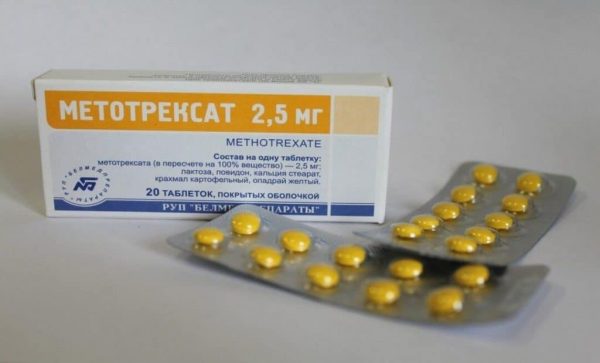 Метотрексат является абортивным средством, часто используется для прекращения беременности на ранних стадиях
Метотрексат является абортивным средством, часто используется для прекращения беременности на ранних стадиях - Проведение хирургической операции, при которой плодное яйцо извлекают из тела женщины. Сохранение или удаление маточной трубы зависит от многих факторов, таких как размер эмбриона, его локализация, состояние трубы. На малом сроке беременности и при хорошем состоянии возможно даже полное сохранение органа.
Обычно врачи разрешают повторную беременность спустя около полугода после завершения внематочной. Даже если в результате операции была удалена одна труба, шансы на зачатие остаются.
Угроза прерывания беременности
Тянущие боли в нижней части живота могут быть признаком самопроизвольного аборта. Симптомами угрозы прерывания беременности на ранних сроках являются:
- мажущие выделения — чем более кровавыми они являются, тем ситуация опаснее;
- схваткообразные боли внизу живота;
- боли в районе копчика.
При появлении подобных признаков следует срочно обратиться к врачу — начавшийся выкидыш можно остановить при своевременно оказанной врачебной помощи. Гинеколог осмотрит женщину, при необходимости направит на УЗИ и анализы крови. В зависимости от результатов обследования будет назначено лечение — от постельного режима до госпитализации и операции.
Замершая беременность
Замершая беременность — один из наиболее распространённых женских страхов. Ведь до начала шевелений малыша невозможно определить, всё ли с ним в порядке. Но не стоит зря беспокоиться, если будущая мать себя хорошо чувствует — у этой патологии есть ряд определённых симптомов:
- появление выделений, вначале розоватых, затем, спустя примерно 2 недели, кровянистых. Таким образом после гибели эмбриона выходит плодное яйцо;
- ослабление или резкое прекращение тошноты. Это может говорить о том, что с плодом не всё в порядке;
- ухудшение самочувствия женщины — слабость, боли в матке, повышение температуры. Такие признаки развиваются спустя 3–4 недели после гибели эмбриона, если плодное яйцо не вышло из организма матери;
- падение или отклонение от нормы уровня ХГЧ.
 Резкие боли внизу живота, которые отдают в поясницу, могут быть признаком гибели плода
Резкие боли внизу живота, которые отдают в поясницу, могут быть признаком гибели плода
Диагностика замершей беременности проводится тремя способами:
- мануальный осмотр гинеколога. Исследование позволяет установить соответствие размеров матки сроку беременности;
- ультразвуковое исследование. Метод помогает определить наличие эмбриона, его состояние, сердцебиение; стоит помнить, что до 6 недель УЗИ не даёт 100% точности;
- сравнение результатов анализов крови на ХГЧ. Исследование позволяет диагностировать патологическую беременность.
Сочетая эти методы, можно получить наиболее точные результаты.
Отслойка плаценты
Ранняя отслойка плаценты от стенок матки опасна для жизни и матери, и ребёнка. Орган начинает отделяться, между ним и стенкой матки накапливается кровь из-за разрывов сосудов, и образуется гематома. Различают 3 степени отслойки:
- лёгкая — проходит незамеченной, бессимптомно, гематома небольшая;
- средняя — гематома довольно обширна, матка напряжена, у плода наблюдается нарушение сердечной деятельности;
- тяжёлая — отличается резким ухудшением самочувствия, возникают сильные боли, возможна гибель плода.
У преждевременной отслойки плаценты есть три основных симптома:
- кровотечение. Оно может быть как наружным (выделения из половых путей), так и внутренним (наблюдается только на УЗИ);
- боль и напряжение в области матки. Неприятные ощущения могут быть также отдавать в бедро, поясницу или промежность;
- нарушение сердцебиения плода. При отслойке более 1/4 плаценты начинается гипоксия, при отторжении более 1/2 — гибель плода.
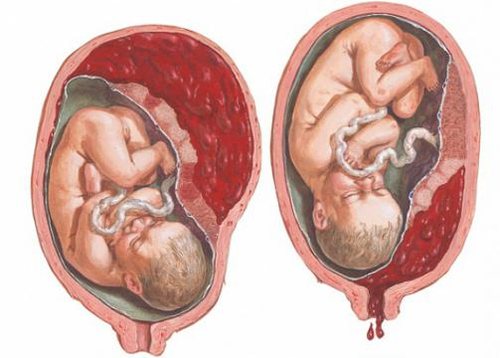 Кровотечение при преждевременной отслойке плаценты может быть как внутренним, так и внешним (кровь выделяется из половых путей)
Кровотечение при преждевременной отслойке плаценты может быть как внутренним, так и внешним (кровь выделяется из половых путей)
При появлении одного из этих симптомов, а также при прекращении или уменьшении шевелений ребёнка, необходимо тут же вызвать скорую помощь. Если отслойка плаценты подтвердится, потребуется срочное оперативное родоразрешение, чтобы спасти маму и малыша.
Боли, не связанные с развитием беременности
Некоторые причины болей внизу живота не связаны с изменениями организма во время беременности, но несут в себе опасность для здоровья матери и ребёнка:
- Воспаление мочевого пузыря, или цистит — знакомая большинству женщин проблема. Это заболевание часто обостряется во время беременности. Оно может привести к осложнениям на почки, поэтому требует лечения у уролога.
- Проблемы с желудочно-кишечным трактом появляются на фоне расслабляющего действия гормона прогестерона на кишечник. В этом случае возникают дисбактериоз, запоры, диарея, тошнота, изжога, метеоризм. Гинеколог поможет скорректировать питание и подберёт препараты, разрешённые при вынашивании ребёнка.
- Хирургические патологии внутренних органов, например, кишечная непроходимость, перитонит или аппендицит, сопровождаются острой болью, рвотой, отсутствием аппетита, выраженным плохим самочувствием, температурой. Необходимо срочное обращение к хирургу.
 Во время беременности матка смещает внутренние органы, что иногда затрудняет постановку диагноза из-за «неправильной» локализации боли
Во время беременности матка смещает внутренние органы, что иногда затрудняет постановку диагноза из-за «неправильной» локализации боли
Неприятные ощущения после секса
Секс во время беременности — процесс вовсе не запрещённый (если, конечно, нет противопоказаний). Но бывает, что это занятие заканчивается болью в животе у будущей матери. Что же в таком случае делать?
В первую очередь стоит успокоиться. Причин подобного состояния может быть несколько:
- тонус матки, то есть её напряжение. Это одна из главных причин таких болей, поэтому отдых и расслабление могут снять неприятные ощущения;
- нарушение кровообращения. Если после оргазма замедляется отток крови от половых органов, это вызывает застой и болевые ощущения;
- гормональные изменения. Они влияют на все органы, находящиеся в тазовом дне, из-за чего во время секса может возникнуть дискомфорт. Также в результате гормональной перестройки может снизиться количество выделяемой смазки половых путей;
- инфекционные заболевания, которые сопровождаются воспалением. Это также может привести к болям как во время секса, так и вне его;
- психологический настрой или его отсутствие, что тоже влияет на ощущения женщины.
Не стоит заниматься сексом в случаях:
- угрозы преждевременных родов;
- привычного невынашивания беременности;
- низкого прикрепления плаценты;
- кровянистых выделений;
- подтекания околоплодных вод.
Дискомфорт перед родами
Одна из уже упомянутых причин болей — тренировочные схватки, иначе называемые схватками Брекстона-Хикса. Это абсолютно нормальный и естественный процесс, который может начаться уже после 20-ой недели. Ощущения во время тренировочных схваток похожи на родовые — матка сокращается на несколько секунд, вызывая при этом напряжение внизу живота, затем расслабляется и сокращается вновь.
Отличить схватки Брекстона-Хикса от начала родовой деятельности можно по двум пунктам:
- регулярность;
- болезненность.
Настоящие схватки повторяются через примерно одинаковый промежуток времени, который постепенно сокращается, длительность же самой схватки, наоборот, увеличивается. Болезненность также нарастает. Тренировочные же схватки нерегулярны, не имеют чётко выраженного ритма и обычно безболезненны.
Ещё одно отличие — тренировочные схватки можно прекратить при помощи тёплой воды (ею поливают поясницу, или, при отсутствии противопоказаний, принимают ванну) или спазмолитических препаратов.
Самая же главная черта, по которой можно отличить схватки Брекстона-Хикса от родовых — это то, что первые не ведут к раскрытию шейки матки. Но установить это может только гинеколог на осмотре.
Недели за 3–4 до предполагаемой даты родов у меня начались тренировочные схватки. Каждый раз я нервничала, что это уже роды, но они шли с совершенно разнообразными интервалами, быстро проходили, в крайнем случае помогала ванна с тёплой водой, и беременность продолжалась. За неделю до рождения малыша всё началось снова. Схватки начались вечером, ночью я смогла поспать несколько часов, но утром это продолжилось. Мы приехали в роддом, где на осмотре гинеколога и на аппарате кардиотокографии стало ясно, что это всё-таки тренировка организма. Когда через несколько дней у меня наконец начались роды, я ощутила разницу и поняла, что это действительно сложно перепутать.
Разрешённые препараты и народные способы при болях внизу живота
Первое, что необходимо сделать при появлении болей, — это лечь и расслабиться. Если неприятные ощущения вызваны растяжением связок или неудобным положением плода, то это должно принести свои результаты.
Тёплая ванна на 15–20 минут сн