Брадикардия при беременности на 34 неделе
Содержание статьи
Брадикардия плода ? — 18 ответов врачей на вопрос на сайте СпросиВрача
2556 просмотров
26 мая 2019
Добрый день. Мне 31, первая беременность. На 3м скрининге, который был на 32 неделе, все хорошо, патологий не обнаружено, чсс 140, однократное обвитие, фетоплацентартная недостаточность не выявлена . На 34 неделе было ещё одно узи с доплером, в итоге : плацента 2 степени зрелости, кровотоки на верхней границе нормы, и тенденция к брадикардии плода — чсс 120-125. Легла в больницу на обследование. На ктг в тот же день базальный ритм 118-127, при этом общий результат ктг — плод здоров. Потом ещё 3 ктг в течении недели в больнице, базальный ритм все так же 120-130, результат плод здоров. Все ктг были с автоматической расшифровкой из аппарата. У врачей мнение разделилось, кто то говорит что ЧСС выше 118 — это норма. Кто то наоборот говорит, что все что ниже 125-130 — это уже знак того, что плод страдает и возможна легкая степень гипоксии. Какие нормы для 3 триместра на самом деле ? В чем может быть причина снижения сердечного ритма? Возможна ли причина в обвитии? Сейчас идёт 35 неделя, чсс все так же около 120. Есть ли поводы для беспокойства?
Хронические болезни: никаких патологий не выявлено
На сервисе СпросиВрача доступна консультация акушера по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Онколог
Здравствуйте! КТГ представляет собой метод функциональной оценки состояния плода на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей
или активности самого плода. На ктг базальный ритм в норме 120 – 160, может быть в границах 110-120, 160-
170, если остальные характеристики ритма отвечают нормативным требованиям. Ритм должен иметь стабильную
базальную частоту. Согласно критериям ВОЗ (1985) нормальное КТГ базальный ритм в пределах 110-150
уд/мин;
Акушер, Гинеколог
Здравствуйте!
116-160 — норма. Но надо оценивать не только этот критерий.
Терапевт
Здравствуйте.если бы у вас были проблемы с плодом в матке,То врачи бы на узи даже это заметили.Нормальное сокращение сердца в плода от 120 до 160 в минуту в 3 триместре.Если же есть брадикардия или тахикардия,то она не говорит об проблемах в плода.Это может быть как от того,что плод двигается или от тонуса матки или даже от гормонов.Здесь сейчас нет причин для паники.Главное что вам надо делать,Это если вдруг что-то пойдет нет,вы будете себя плохо чувствовать,то сразу идите к врачу.
Если у вас будут еще какие-то вопросы ко мне -пишите мне в чат.Жду ваших сообщений.Крепкого вам здоровья и всех благ.
Гинеколог, Акушер
Надо сказать , что причина снижения базального ритма действительно может быть в обвитие пуповиной плода! По тактике я бы рассмотрела вопрос с вашим акушером о родрразоешение вас уже на 36 -37 неделе , а сейчас начать проводить подготовку легких плода! Поскольку до 37 легкие плода пока еще не зрелые!
Гинеколог, Акушер
Нормы СБ плода от 110 до 160 считается нормой. Все что выше или ниже дистресс плода. Так что у вас все в порядке.
Акушер, Гинеколог
Здравствуйте! По одному КТГ диагноз не ставят. Оценивают состояние плода в общем( по УЗИ, по осложнениям во время беременности-отсутствие гестоза и других соматических заболеваний, ОАК( исключение анемии), инфекции во время беременности, многоводие, маловодие,) .Если все в норме и КТГ плода 110-160 переживать не нужно! Нужно проводить КТГ в динамике контроль ЧСС. Не переживайте, тем более Вы обследованы в стационаре. Здоровья Вам и Вашему малышу! Будут вопросы пишите!
Акушер, Гинеколог
Здравствуйте, я лично таких поводов не вижу. Вы регулярно пишете КТГ?
Акушер, Гинеколог
Можете загрузить ленты последних ктг?
Ольга, 27 мая 2019
Клиент
Александра, вот последнее ктг
Акушер, Гинеколог
Здравствуйте, Ольга! ЧСС плода может колебаться в диапазоне 120-160 ударов в минуту, но преимущественно ЧСС должно быть по среднему значению, 140 ударов в минуту,это расценивается как норма. Если ЧСС плода постоянно 120 это настораживает, согласна с Вашим доктором. Причина может быть в обвитии. Доплер повторяли? Когда последний раз? Плацента также 2 степени зрелости? Может быть болели ОРВИ? Мазок на флору, посев мочи, посев на патогенную микрофлору из цервикального канала без отклонений? Сколько лейкоцитов в крови, какой уровень гемоглобина? Вы ощущаете шевеления плода как обычно, больше/меньше шевелится не стал?
Ольга, 27 мая 2019
Клиент
Ольга, доплер делала на прошлой неделе, фтн 1А. Обвитие так же однократное. Плацента так же 2 степени зрелости, но с включения расширения межворсинчатого пространства (как то так по моему). Все мазки идеальные, ничем не болела . Лейкоциты всю беременность слегка повышены, 14. Гемоглобин 118. Я прикрепила последнюю ктг .
Педиатр, Терапевт, Массажист
Косвенные признаки гипоксии на таких сроках есть у 100% беременных. Плод здоров, наблюдение, возможно назначат ингаляции кислорода или подобное. Волноваться пока не о чем. Снижение ритма не критично.
Акушер, Гинеколог
На мой взгляд все неплохо.
Ольга, 27 мая 2019
Клиент
Александра, а не подскажите , что значит сниженная частота осцилляций ? Из за чего это ? И чем чревато? У меня всегда этот показатель снижен, и кол — во шевелений на нижней границе нормы всегда тоже
Акушер, Гинеколог
Повышенные лейкоциты в крови это не хорошо, нужно искать очаг скрытого воспаления. Анализ мочи, посев мочи тоже без отклонений? Нужно повторить Допплер, главное чтобы не было ухудшения. Продолжать лежать под наблюдением в стационаре. Считайте количество шевелений малыша в течении дня.
Ольга, 27 мая 2019
Клиент
Ольга, меня уже выписали, так как по мнению врачей ктг и доплер нормальные. Моча тоже идеальная , и бак посевы и всемостальные анализы (Зимницкий, Нечипоренко, суточный). Ну лейкоциты у меня чуть повышены с 1 триместра, уже и с гематологом консультировалась, сказали что такое бывает. Шевелений мало , ребёнок неактивный вообще, но врачи говорят , что может сам по себе такой малыш…
Акушер, Гинеколог
Нарушения не критичны, но в род доме было бы спокойнее. Да, на нарушения по Допплеру повлиять не возможно, но нужно контролировать, чтобы не было ухудшения. Сделайте завтра Допплер и КТГ, если отклонений нет контроль КТГ через 3 дня. Больше гуляйте, чтобы малышу было достаточно кислорода, проветривайте комнату, где находитесь.
Акушер, Гинеколог
Не думаю, что есть необходимость читать вам лекцию про ктг, это реально сложно. Оценивают все показатели в общем. Моё мнение, что тут все в норме.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Помогите
4 марта 2015
50.00 р.
элинна
Вопрос закрыт
Роды
20 марта 2015
Елена
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Брадикардия у плода при беременности: причины, диагностика, тактика
 Брадикардия – это состояние, при котором происходит замедление частоты сердечных сокращений (ЧСС). Подобное явление может возникать на любом этапе внутриутробного развития. Брадикардия у плода встречается при патологии сердечно-сосудистой системы, а также в случае других серьезных осложнений во время беременности.
Брадикардия – это состояние, при котором происходит замедление частоты сердечных сокращений (ЧСС). Подобное явление может возникать на любом этапе внутриутробного развития. Брадикардия у плода встречается при патологии сердечно-сосудистой системы, а также в случае других серьезных осложнений во время беременности.
Норма ЧСС
Сердечная мышца начинает работать уже на 3-й неделе беременности, однако услышать его стук на этом сроке невозможно. Современные аппараты УЗИ позволяют определить сердцебиение плода на 5-6 акушерской неделе. В этот период частота сердцебиений малыша примерно равна пульсу матери. Со временем ЧСС постепенно увеличивается, достигая максимума к концу I триместра беременности. В начале II триместра частота сердцебиений плода начинает снижаться.
Норма ЧСС плода по неделям: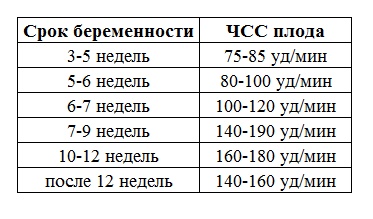
Брадикардия – это урежение частоты сердцебиений плода. При определении ЧСС нужно обязательно учитывать срок беременности, начиная от даты последней менструации. У женщин с нерегулярным циклом следует ориентироваться на предполагаемую дату зачатия. Если дату зачатия вычислить невозможно, необходимо определить срок беременности с помощью УЗИ.
Причины брадикардии
Урежение ЧСС плода не всегда говорит о развитии серьезной патологии. Такое состояние может быть транзиторным, связанным с какими-либо временными нарушениями сердечной деятельности. К брадикардии может привести неудобное положение плода, кратковременное пережатие сосудов и другие факторы, не влияющие на общее развитие ребенка в утробе матери. Брадикардия может быть наследственной и не свидетельствовать о формировании каких-либо серьезных аномалий сердца и сосудов у плода.
Причины патологического замедления ЧСС:
- хромосомные аномалии плода;
- врожденные пороки сердца и сосудов;
- плацентарная недостаточность.
Брадикардия, возникшая на сроке до 8 недель беременности, с большой долей вероятности указывает на наличие хромосомных аномалий. Такое состояние часто встречается при синдроме Дауна, Эдвардса, Патау и некоторых других заболеваниях. Подтвердить или опровергнуть дефект хромосом можно с помощью «двойного теста» (анализ крови на ХГЧ и PAPP-A) и УЗИ на сроке 12-14 недель. Точный диагноз можно выставить при проведении инвазивных процедур: биопсии хориона, амниоцентеза и кордоцентеза.
Брадикардия у плода в I триместре беременности может указывать на наличие пороков развития сердечно-сосудистой системы. Непосредственной причиной формирования подобных аномалий являются самые различные факторы:
- инфекционные заболевания, перенесенные женщиной во время беременности (в том числе краснуха);
- лучевое и прочие виды облучения;
- проживание в экологически неблагоприятном районе;
- прием некоторых лекарственных препаратов.
Во многих случаях выяснить точную причину формирования ВПС (врожденных пороков сердца) не удается.
Брадикардия, возникшая во II и III триместрах беременности, с большой долей вероятности указывает на развитие плацентарной недостаточности. При этом состоянии плацента не способна полноценно функционировать, то есть поставлять малышу питательные вещества и кислород. В такой ситуации страдают все внутренние органы плода, в том числе и сердце. Развивается брадикардия, свидетельствующая о хронической гипоксии и нарушениях в работе сердечной мышцы.
Возможные причины плацентарной недостаточности:
- хронические заболевания матери;
- анемия;
- тяжелое течение токсикоза на ранних сроках беременности;
- гестоз;
- патология околоплодных вод (многоводие и маловодие);
- инфекционные заболевания во время беременности;
- патология свертывающей системы крови;
- стресс;
- вредные привычки матери (курение, пристрастие к алкоголю);
- многоплодная беременность;
- обвитие плода пуповиной.
Каждая из этих причин приводит к нарушению кровотока в плаценте, недостаточному питанию плода, нехватке кислорода и развитию хронической гипоксии. Брадикардия является одним из проявлений гипоксии плода. Выяснить точную причину урежения ЧСС удается далеко не всегда.
Диагностика
Узнать о брадикардии плода без специального обследования невозможно. Беременная женщина никак не может услышать сердцебиение своего малыша и предположить наличие какой-либо проблемы. Во второй половине беременности косвенным признаком брадикардии может быть учащение или замедление шевелений плода. Внезапное изменение двигательной активности малыша говорит о возможном развитии гипоксии и сопутствующем урежении ЧСС.
Важный момент: любые изменения в двигательной активности плода – повод обратится к врачу. Частые или слишком редкие шевеления малыша, а также полное отсутствие движений плода в течение нескольких часов являются тревожным симптомом. В подобной ситуации медлить не стоит – малышу может потребоваться экстренная помощь специалиста.
Подсчитать частоту сердечных сокращений плода и выявить брадикардию помогают следующие методы:
Аускультация плода
Начиная с 18 недель беременности при каждой явке врач будет прослушивать сердцебиение плода с помощью специального прибора – акушерского стетоскопа. Стетоскоп представляет собой полую деревянную или металлическую трубку. Врач прикладывает стетоскоп к животу будущей мамы, находит точку, в которой сердечко малыша слышно достаточно хорошо и подсчитывает частоту сердцебиений за одну минуту. Урежение ЧСС менее 120 ударов в минуту говорит о развитии тахикардии.
На сроке 18-24 недели беременности врачу далеко не всегда удается услышать сердечко малыша. Виной тому могут быть следующие причины:
- избыточная масса тела женщины (выраженное развитие подкожно-жировой клетчатки на животе);
- расположение плаценты по передней стенке матки;
- многоводие;
- повышенная двигательная активность плода во время обследования.
В этих ситуациях врач может не услышать сердцебиение или выслушать его не достаточно отчетливо. Чем больше срок беременности, тем проще доктору оценить ЧСС плода с помощью акушерского стетоскопа. Для точной диагностики сердечной деятельности малыша используются инструментальные методы (УЗИ, КТГ).
УЗИ сердца
Определить частоту сердечных сокращений плода врач может уже на 6 неделе внутриутробного развития. Исследование проводится трансвагинальным датчиком. В I триместре доктор может только подсчитать ЧСС, но не выяснить причину развития брадикардии.
Структуру сердца можно оценить уже на 10-14 неделе беременности, при проведении первого ультразвукового скрининга. Однако врачи предпочитают не торопиться и не стремятся выставить диагноз в этот период. Лучше всего сердце плода просматривается на сроке 18-22 недели во время второго УЗ-скрининга. В этот период врач может не только подсчитать ЧСС, но и выявить различные пороки развития плода, ведущие к брадикардии.
На сроке 18-22 недели можно обнаружить только крупные аномалии сердца и некоторых сосудов. Незначительные повреждения клапанного аппарата, дефекты перегородок и другие состояния выявляются гораздо позже – в 30-34 недели беременности. Чем точнее аппарат и выше квалификация врача, тем больше вероятность вовремя обнаружить различные пороки развития сердечно-сосудистой системы.
УЗИ сердца плода – обязательно исследование, назначаемое всем женщинам во время беременности. При выявлении патологии назначается эхоКГ с обязательным допплеровским картированием сосудов.
Другие показания для проведения эхоКГ плода:
- краснуха, перенесенная женщиной во время беременности (и некоторые другие инфекционные заболевания, приводящие к формированию пороков сердца);
- прием женщиной лекарственных препаратов с тератогенным эффектом;
- заболевания матери (сахарный диабет, нарушения сердечного ритма);
- врожденные пороки сердца у женщины или ближайших родственников;
- подозрение на хромосомные аномалии плода.
КТГ
Кардиотокография плода назначается после 32 недель беременности. Оценка ЧСС плода проводится с помощью специального аппарата. Датчики накладываются на живот будущей мамы, после чего в течение 15-45 минут идет запись сердечной деятельности плода. Оценка КТГ проводится в баллах:
- 8-10 баллов – норма;
- 6-7 баллов – гипоксия плода;
- менее 6 баллов – критическое состояние плода.
Результат КТГ влияет на дальнейшее ведение беременности. В родах также регулярно проводится оценка сердечной деятельности плода с помощью КТГ.
Тактика при брадикардии у плода
Выявление брадикардии – это повод для прицельного наблюдения за беременной женщиной. Тактика дальнейшего ведения будет зависеть от причины брадикардии. Транзиторное замедление ЧСС не является поводом для беспокойства. Если при повторном обследовании сердечная деятельность плода пришла в норму, никакое специальное лечение не назначается.
При брадикардии, возникшей на фоне пороков развития сердца, требуется консультация сосудистого хирурга. Многие заболевания сердца успешно корригируются хирургическим путем после рождения ребенка. Некоторые операции на сердце проводятся и внутриутробно. Точные рекомендации по лечению сможет дать хирург после полного обследования.
Брадикардия плода на фоне плацентарной недостаточности может потребовать лечения в стационаре. Для восстановления функции плаценты назначаются препараты, улучшающие маточно-плацентарный кровоток. Одновременно с этим проводится лечение основного заболевания, ставшего причиной плацентарной недостаточности (гестоз, гиперкоагуляционный синдром, многоводие и др.).
Роды при брадикардии могут проходить через естественные родовые пути при удовлетворительном состоянии плода. Поводом для операции кесарево сечение могут быть:
- врожденные пороки развития сердца и сосудов плода;
- выраженная плацентарная недостаточность и тяжелая гипоксия;
- состояния, требующие экстренного родоразрешения.
Окончательное решение принимается после полного обследования пациентки и выявления возможной причины брадикардии у плода.
Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
Источник
Брадикардия плода при беременности: причины замедления сердца у эмбриона и матери на ранних и поздних сроках, лечение

Брадикардия — это вид аритмии, при котором человеческий пульс аномально замедляется. Такое состояние опасно для беременных женщин и плода, который они вынашивают, ведь от частоты сердечных сокращений зависит насыщение мозга кислородом.
Тем, кто собирается завести детей, полезно узнать о видах, причинах и диагностике брадикардии при беременности.
Причины развития
Безопасную брадикардию, не влияющую на здоровье женщины и плода, называют физиологической. Она характерна для тех, кто активно живет и занимается спортом. Кроме того, сердечный ритм естественным образом замедляется при холоде и во время сна.
У беременной
Урежение пульса до 60 ударов в минуту и ниже, угрожающее здоровью беременной и будущего малыша, называется патологической брадикардией. Такое состояние требует лечения. Оно развивается при нестабильном артериальном давлении. Также причинами брадикардии могут стать следующие кардиологические недуги:

- атеросклероза;
- ишемической болезни сердца;
- миокардита;
- кардиосклероза;
- миокардиодистрофии.
Пульс будущей матери может замедлиться из-за нарушения состава крови. К брадикардии беременных приводят патологии ЖКТ, различные травмы, а также следующие заболевания:
- гипотиреоз;
- опухоли;
- инфекции;
- отравления;
- почечная недостаточность.
У плода
Замедление пульса у эмбриона вызывают некоторые лекарства. К брадикардии приводит и резус-конфликт — несовместимость крови женщины и плода по резус-фактору. Кроме того, нарушение сердечного ритма у зародыша происходит по следующим причинам:
- из-за токсичной среды;
- материнской анемии;
- психического перенапряжения у беременной;
- пороков развития;
- раннего старения плаценты;
- сбоя в накоплении околоплодных вод.
Урежение сердечного ритма эмбриона может произойти, если беременная курит или выпивает.
Беременность у пациенток с брадикардией
Состояние пациенток с уже выявленным недугом может ухудшиться после того, как они забеременеют. Кроме того, урежение частоты сердечных сокращений у женщины скажется на зародыше. Медленный пульс у потенциальной матери приводит к хронической гипоксии эмбриона, при которой развивающимся тканям не хватает кислорода. При этом будущий ребенок отстает в развитии, его мозг формируется неправильно, что в худших случаях грозит умственной отсталостью.
Чтобы избежать нежелательных последствий для себя и малыша, женщинам с брадикардией необходимо планировать беременность с учетом рекомендаций кардиолога. При вынашивании плода пациентки должны наблюдаться у этого специалиста.
Пульс у плода в норме и при аномалии
Сердце зародыша начинает биться на 21 день развития. На 3-5 неделе оно сокращается 75-85 раз в минуту. Со временем пульс учащается, а после формирования нервной системы плавно снижается. В норме показатели изменяются следующим образом:

- На 5-6 неделе сердце ежеминутно сокращается 80-100 раз.
- На 6-7 неделе пульс приближен к 100-120 ударам в минуту.
- На 7-9 неделе частота сердечных сокращений достигает пика — 140-190 ударов ежеминутно.
- На 10-12 неделе пульс падает до 160-180 ударов в минуту.
- После 3 месяцев беременности пульс плода не превышает 140-160 ударов ежеминутно.
- К 9 месяцу сердце сокращается 130-140 раз в минуту.
Патологию плода диагностируют, если во 2 триместре пульс реже 110-120 ежеминутных ударов.
Брадикардия плода на ранних и поздних сроках
Если на 6-8 неделе развития и позже пульс эмбриона не превышает 85 ударов в минуту, предполагают не брадикардию сердца плода, а остановку или пороки развития. В остальных случаях урежение сердечного ритма плода, происходящее на ранних сроках, не считается патологией.
Брадикардию ставят лишь после 20 недели вынашивания, если сердце будущего малыша сокращается менее 120 раз в минуту.
Виды эмбрионального заболевания
Различают 3 вида эмбриональной брадикардии: базальную, децелерантную и синусовую. Обычно эти состояния развиваются из-за гипоксии плода, возникающей по следующим причинам:
- из-за сжатия головки;
- из-за материнской анемии;
- из-за низкого давления у матери.
Базальную брадикардию ставят, если сердце эмбриона сокращается реже 120 раз в минуту. Если вовремя вылечить сбой и устранить его причину, получится избежать вреда для женщины и плода.
 При нарушении децелерантного характера частота сердечных сокращений эмбриона не превышает 72 ударов в минуту. Это состояние требует стационарного лечения с постельным режимом.
При нарушении децелерантного характера частота сердечных сокращений эмбриона не превышает 72 ударов в минуту. Это состояние требует стационарного лечения с постельным режимом.
При синусовой форме недуга пульс эмбриона падает до 70-90 ударов в минуту. При этом женщине необходима срочная госпитализация с интенсивной терапией и наблюдением до самых родов, ведь сбой грозит замиранием беременности.
О причинах появления брадикардии у детей разного возраста, а также опасна ли она и что в этом случае делать, мы рассказывали в отдельном материале на нашем сайте.
Как выявить замедление сердца?
Брадикардия матери и плода проявляется через симптомы кислородного голодания. При этом беременная сталкивается со следующими недомоганиями:
- со слабостью;
- с головокружением;
- с головной болью;
- с шумом в ушах;
- с одышкой;
- с пониженным давлением;
- с болью в груди.
Возможны когнитивные сбои, выражающиеся в нарушениях памяти и внимания. На замедленный пульс также указывает предобморочное состояние.
Аномалия, которая затронула исключительно плод, не сказывается на материнском самочувствии. Ее можно выявить лишь с помощью современных методов диагностики.
Что покажет аускультация?
После 18-20 недели каждый осмотр у акушера-гинеколога включает в себя аускультацию — прослушивание сердца эмбриона с помощью специального стетоскопа, полой трубки из дерева или металла. Чтобы услышать сердцебиение будущего ребенка, врач действует следующим образом:
- Прикладывает один конец стетоскопа к животу беременной и припадает ухом к другому концу устройства.
- Находит точку, в которой сердцебиение плода отчетливо прослушивается.
- Засекает минуту, в течение которой считает сердечные удары плода.
Минус аускультации в ее неточности: диагностике может помешать множество факторов, включая материнское ожирение и повышенную двигательную активность плода при обследовании.
УЗИ сердца
Инструментальные методы, такие как ультразвуковая диагностика, позволяют провести более точное исследование. При этом используют специальный датчик, который прикладывают к животу беременной или вводят трансвагинально. Он передает на экран данные, которые расшифровывает специалист.
 На замедленный пульс при УЗИ сердца плода указывают следующие нарушения:
На замедленный пульс при УЗИ сердца плода указывают следующие нарушения:
- замедленные движения эмбриона;
- судороги;
- остановка движения эмбриона.
Редкое дыхание или сердцебиение, а также их периодическая остановка, также свидетельствуют о брадикардии. УЗИ можно проводить уже с 3-5 недели беременности.
КТГ и другие методы диагностики
Кардиотокографию используют для диагностики с 32 недели беременности. Суть КТГ — запись и сопоставление пульса будущего ребенка с частотой маточных сокращений. Результаты исследования расшифровывают следующим образом:
- 8-10 баллов — состояние плода в норме;
- 6-7 баллов — имеет место легкая брадикардия;
- 6 баллов и меньше — плод в тяжелом состоянии.
Этот метод — один из самых точных. Его применяют при осложненной беременности, а также если у матери есть хронические эндокринные или сердечно-сосудистые заболевания.
Еще один эффективный способ выявить недуг — фоно-электрокардиография, при которой записывают и анализируют электроимпульсы сердца. Этот метод представляет собой сочетание ЭКГ с фонокардиографией — прослушиванием сердечных шумов.
Когда прибегают к ЭКГ?
К электрокардиограмме прибегают, если беременность протекает с нарушениями или существует угроза каких-либо аномалий. Со стороны эмбриона выделяют следующие показания:

- задержка развития;
- сердечные патологии, диагностированные ранее;
- подозрение на патологии развития.
ЭКГ проводят беременным, которые старше 38 лет или прежде рожали детей с пороками развития. Также со стороны матери существуют следующие показания:
- гипотиреоз;
- гипертиреоз;
- сахарный диабет;
- сердечно-сосудистые недуги;
- тяжелые инфекции.
На брадикардию указывает появление зубца P на кардиограмме, а также значительный интервал T-P и P-Q. Самые точные данные получают, проводя ЭКГ на 18-24 неделе беременности.
Рекомендации при замедленном пульсе эмбриона
Обнаружив у будущего малыша аритмию, выясняют ее причины. Ориентируясь на них, составляют прогноз и стратегию лечения заболевания. Хронические недуги матери стараются компенсировать, а при проблемах с плацентой назначают препараты для стимуляции маточно-плацентарного кровотока.
Тяжелые состояния лечат стационарно, при них невозможны естественные роды и показано кесарево сечение.
Группы риска
К брадикардии склонны те, кто страдает от хронических заболеваний. В группу риска также входят женщины, живущие в условиях физического или психологического дискомфорта.
Чтобы снизить вероятность осложнений при вынашивании ребенка, нужно следить за течением фонового заболевания, отказаться от вредных привычек и обратиться к лечебной физкультуре. При этом обязательны регулярные посещения акушера-гинеколога и других профильных специалистов.
Брадикардия может привести к потере беременности или смерти женщины. Чтобы этого не произошло, будущим матерям стоит внимательно относиться к собственному здоровью. Своевременный визит к врачу и правильная диагностика позволят выявить проблему до того, как она нанесет непоправимый вред.
Источник