Болит левый низ живота при беременности 22 недели
Содержание статьи
Тянущие боли внизу живота на 22 неделе беременности: причины, тревожные симптомы и лечение
Второй триместр беременности считается самым спокойным и безопасным. Будущая мама избавилась от токсикоза, а большой живот не мешает нормально двигаться. Но иногда случается, что на 22 неделе беременности тянет низ живота при ходьбе или во время отдыха. Такое состояние считается потенциально опасным для развивающегося плода. Не менее часто живот может тянуть и болеть у совершенно здоровых женщин, что объясняется естественными изменениями в их организме.
Причины тянущих болей внизу живота на 22 неделе беременности
 Возникновение боли в нижней части живота и в области таза при ходьбе объясняется размягчением костей и связок. Это происходит в организме каждой женщины и объясняется чрезмерной выработкой гормона релаксина. Он необходим для нормального течения естественных родов и безопасного прохождения плода по родовым путям.
Возникновение боли в нижней части живота и в области таза при ходьбе объясняется размягчением костей и связок. Это происходит в организме каждой женщины и объясняется чрезмерной выработкой гормона релаксина. Он необходим для нормального течения естественных родов и безопасного прохождения плода по родовым путям.
При чрезмерном расхождении костей таза развивается симфизит. Сопровождается более интенсивной болью и доставляет женщине существенный дискомфорт. Такое состояние может стать причиной назначения планового кесарева сечения для предотвращения разрыва лонного сочленения.
У многих женщин на 22 неделе беременности в животе возникают боли, которые не представляют опасности. Их называют физиологическими. Они развиваются на фоне естественных изменений в организме. Появление безопасных болей в животе или пояснице объясняется следующими причинами:
- На фоне увеличившегося живота смещается центр тяжести тела женщины. Это приводит к увеличению нагрузки на поясничный отдел позвоночника.
- Стремительно растущая матка провоцирует напряжение мышц. Это вызывает слабовыраженную болезненность по бокам и внизу живота.
- Сдавливание внутренних органов маткой. Особенно страдает желудок, кишечник, мочевой пузырь, что также проявляется учащенным мочеиспусканием.
- Развитие ложных схваток Брекстона-Хикса. Их появление указывает на подготовку организма женщины к предстоящим родам.
Низ живота и поясница могут болеть, если существует угроза прерывания беременности. Любые дискомфортные ощущения нельзя игнорировать.
Тревожные симптомы
 На 22 неделе беременности могут появиться опасные симптомы, которые должны насторожить женщину и стать причиной непланового посещения врача. К таким признакам относят:
На 22 неделе беременности могут появиться опасные симптомы, которые должны насторожить женщину и стать причиной непланового посещения врача. К таким признакам относят:
- развитие интенсивной боли, которая не утихает во время отдыха;
- появление кровянистых выделений в любом объеме;
- существенное повышение интенсивности выделений или изменение их характера, что может указывать на отхождение слизистой пробки или на излитие амниотических вод;
- отсутствие шевелений плода на протяжении суток.
Опасность прерывания беременности во втором триместре существует, если внизу живота появляется ноющая боль, напоминающая месячные. Женщина должна насторожиться, если неприятные ощущения возникают с определенной периодичностью или не исчезают в процессе отдыха.
Диагностика
УЗИ показывает положение плода, выявляет нарушения в развитии, определяет способ родоразрешения
Для определения состояния плода и выявления патологий будущей маме обязательно назначают ультразвуковое исследование. Во время УЗИ врач определяет развитие и функциональность внутренних органов ребенка, наличие у него врожденных пороков. Установить присутствие опасности прерывания беременности или наступления преждевременных родов можно, основываясь на количестве околоплодных вод, состоянии плаценты и пуповины, шейки матки.
При развитии тревожных симптомов женщине назначаются следующие диагностические процедуры и анализы:
- Гинекологический осмотр шейки матки. На основании исследования врач устанавливает возможность наступления преждевременных родов. Оценивается степень раскрытия маточного зева, состояние шейки матки.
- Инструментальная регистрация частоты сердечных сокращений плода. Позволяет определить присутствие признаков гипоксии.
- Общий анализ мочи. По его результатам оценивают работу почек и возможность развития гестоза, который представляет большую опасность для плода.
- Определение показателей артериального давления, частоты сердечных сокращений, температуры тела. Позволяет получить информацию об общем состоянии здоровья женщины.
Чтобы установить факт присутствия или отсутствия урогенитальных инфекций, выполняется бактериологический посев мочи. В любом триместре для беременной женщины очень опасны хламидии, уреаплазма, стафилококк.
Методы терапии
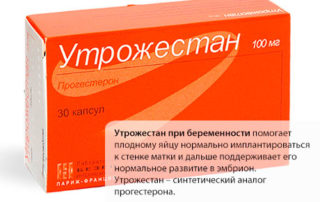 Если появление тянущих болей во втором триместре беременности связывают с естественными изменениями в организме женщины, специфическая терапия не назначается. Для уменьшения дискомфорта рекомендуется больше отдыхать, избегать физических и психоэмоциональных нагрузок. Для уменьшения напряжения матки назначается ряд препаратов со спазмолитическим, седативным действием.
Если появление тянущих болей во втором триместре беременности связывают с естественными изменениями в организме женщины, специфическая терапия не назначается. Для уменьшения дискомфорта рекомендуется больше отдыхать, избегать физических и психоэмоциональных нагрузок. Для уменьшения напряжения матки назначается ряд препаратов со спазмолитическим, седативным действием.
При появлении угрожающих для течения беременности состояний женщину срочно госпитализируют. Для предупреждения гибели плода и появления нарушений его развития назначают следующие медикаментозные средства:
- спазмолитики – Но-Шпа, сернокислая магнезия;
- токолитики – Гинипрал, Партусистен;
- препараты для улучшения маточно-плацентарного кровообращения – Трентал, Магне-В6;
- гормональная терапия – Утрожестан, Дюфастон.
При выявлении истмико-цервикальной недостаточности показано хирургическое лечение. Для предупреждения наступления преждевременных родов на шейку матки накладывают шов, который не допускает ее раскрытие.
Профилактика осложнений
 Предупредить осложнения беременности легче, чем устранять их последствия. Будущим мамам рекомендуется еще на этапе планирования гестации обратиться к врачу-гинекологу и пройти ряд обследований для определения состояния репродуктивной системы. При наличии хронических заболеваний стоит посетить других специалистов и обсудить с ними возможность наступления беременности. Становиться на учет к гинекологу следует как можно раньше – до 12 недели. Это позволит своевременно выявить возможные патологии и избавиться от них, не навредив развитию плода.
Предупредить осложнения беременности легче, чем устранять их последствия. Будущим мамам рекомендуется еще на этапе планирования гестации обратиться к врачу-гинекологу и пройти ряд обследований для определения состояния репродуктивной системы. При наличии хронических заболеваний стоит посетить других специалистов и обсудить с ними возможность наступления беременности. Становиться на учет к гинекологу следует как можно раньше – до 12 недели. Это позволит своевременно выявить возможные патологии и избавиться от них, не навредив развитию плода.
Каждая беременная женщина должна соблюдать ряд простых рекомендаций:
- До наступления беременности и весь первый триместр необходимо употреблять препараты, содержащие фолиевую кислоту. Они помогают предупредить аномалии развития нервной трубки плода.
- Нужно правильно питаться, максимально ограничить потребление жареной и жирной пищи, кондитерских и мучных изделий.
- Женщинам в положении категорически запрещен алкоголь в любом количестве. Необходимо отказаться от курения.
- Следует постоянно сохранять положительный настрой и ограждать себя от стресса.
- Несмотря на состояние беременности, женщинам рекомендуется вести активный образ жизни, много гулять, заниматься привычными домашними делами, но избегать интенсивных физических нагрузок.
Если боли в животе вызваны увеличенной маткой и растяжением связок, женщине рекомендуется носить специальный бандаж. Его назначает исключительно врач при наличии соответствующих показаний.
Источник
Болит левый бок внизу живота при беременности, причины резкой боли слева
Если болит живот слева при беременности, это необязательно говорит о патологии вынашивания плода. Очень часто дискомфорт возникает по другим причинам. Колющая боль в левой части живота может свидетельствовать об отклонении в работе селезенки, поджелудочной железы, левой почки или кишечника.
Причины
В левой части живота находятся некоторые органы, выполняющие определенные функции. Любой дискомфорт во время беременности должен насторожить любую женщину и стать поводом для обращения к своему врачу.
Существует три типа болей живота слева при беременности, которые не всегда бывают связаны с периодом вынашивания плода:
- физиологические (не требуют никакого лечения и проходят самостоятельно);
- патологические, связанные с беременностью;
- боли от заболеваний, не связанные с процессом развития эмбриона.
На ранних сроках чаще всего боли возникают на фоне роста матки. Такое состояние не является патологией и не представляет никакой угрозы для мамы и малыша. Во время имплантации плодного яйца в стенки матки некоторые женщины ощущают незначительные колющие боли внизу живота, которые самостоятельно проходят не более чем через 24 часа от появления.
После 13 недель размер матки увеличивается в несколько раз и она начинает выходить за пределы малого таза. В процессе этого связки, которые ее фиксируют, также растягиваются и могут появиться тянущие боли снизу, напоминающие менструальные.
Неприятные ощущения могут усиливаться при любых физических нагрузках и самостоятельно проходят в состоянии покоя. Такое состояние считается тоже физиологическим и не требует проведения терапевтических мероприятий. Начиная с 15 недель, матка начинает постепенно сдавливать близлежащие органы, в частности, яичники, мочевой пузырь и кишечник.
Многие женщины начинают жаловаться на то, что появляется резкая боль внизу живота слева или справа, иррадиирущая в промежность. Но неприятные ощущения пропадают сразу после опорожнения мочевого пузыря или кишечника. Но есть и другие причины, которые могут повлиять на жизнь крохи и будущей матери.
Угроза выкидыша
Патологическое состояние, при котором существует большой риск самопроизвольного аборта. Причиной выкидыша могут быть:
- возраст женщины (от 35 лет и выше риск растет);
- наличие в анамнезе выкидышей, вредные привычки (курение и распитие спиртных напитков);
- прием негормональных противовоспалительных препаратов накануне зачатия;
- высокая температура тела;
- сильный стресс;
- травмы живота;
- гормональная перестройка;
- резус-конфликт.
Главным симптомом угрозы является то, что болит низ живота и характер болей схваткообразный. Кроме этого, могут появиться сукровичные или кровянистые выделения разной интенсивности из половых путей женщины. Лечение проводится в условиях стационара под контролем врача.
Внематочная беременность
Осложнение периода вынашивания плода, характеризующееся его развитием вне полости матки. Опасность заключается в том, что из-за роста эмбриона происходит растяжение стенок маточной трубы, которая не предназначена для этого. В результате она не выдерживает напряжения и лопается. Как итог открывается внутреннее кровотечение, за которым может последовать смерть женщины.

Лечение внематочной беременности только хирургическое, путем иссечения плодного яйца
Существует несколько причин, по которым возникает патология: анатомические изменения в строении органов репродукции, сильный воспалительный процесс в маточных трубах, хирургические операции накануне наступления беременности (кесарево сечение, удаление миомы матки и т. д.), частые аборты, гормональный фон.
Клиническая картина следующая: от женщины поступают жалобы, что болит слева внизу живота при беременности, однако боль может отдавать в левом боку, если эмбрион находится слева, и наоборот.
Гипертонус матки
Постоянное напряжение мышц матки. Продолжительность такого состояния может варьироваться от нескольких часов до 1–2 суток. Боли при гипертонусе сильные, нерегулярные.
Чаще всего женщина ощущает дискомфорт в нижней части живота или пояснице чаще всего во время ранней беременности, так как женские репродуктивные органы полностью не сформированы, с физиологической точки зрения.
Тренировочные схватки
Сокращение мышечного слоя матки в непроизвольном порядке. Когда начинает болеть низ живота слева или справа, многие женщины, особенно у которых беременность является первой, начинают поднимать панику и готовятся к выезду в роддом. Но как отличить тренировочные схватки от предродовых?
Предродовые имеют склонность к нарастанию и усиливаются с каждым разом, кроме того, они имеют определенный ритм. Тренировочные же схватки продолжаются не более 1 минуты и могут пропасть бесследно.
Женщины с низким болевым порогом испытывают немалый дискомфорт во время непроизвольных и хаотичных сокращений матки. В любом случае, стоит показаться акушеру-гинекологу, так как если вовремя не принять меры, то это может стать причиной начала преждевременных родов.
Негинекологические причины
Спазм кишечника, запор, отклонения в работе селезенки, поджелудочной железы, левой почки или кишечника и т. д. – являются также поводом для обращения к специалисту. Так почему же болит левая сторона при беременности, не связанная с ней? Чаще всего неправильная работа внутренних органов связана с изменением гормонального фона женщины.
Именно гормон беременности – прогестерон способен влиять на работу желудочно-кишечного тракта. И приступы колющей, режущей, тянущей боли в животе в этот период могут учащаться. Однако следует понять, что, как правило, такое состояние не является патологическим и со временем самостоятельно проходит.
Запор
Патологическое состояние, при котором происходит задержка кала от 2 и более суток. Во время вынашивания плода с проблемой запора сталкивается каждая третья женщина.
Причиной такого состояния может стать:
- выработка прогестерона, который замедляет перистальтику кишечника;
- малоподвижный образ жизни;
- недостаточное употребление жидкости;
- на большом сроке происходит сдавление маткой соседних органов;
- некоторые заболевания органов ЖКТ.
Лечить такое состояние просто необходимо, так как каловые массы, находясь в кишечнике, со временем начинают отравлять не только организм женщины, но и будущего малыша. Кроме этого, существует большой риск преждевременных родов, воспаления прямой и сигмовидной кишки, колита и трещин анального прохода.
Кишечная колика
Спастические боли, вызванные чрезмерным вздутием и напряжением мышц толстой кишки. Многие женщины сталкиваются со спазмом кишечника во время беременности. практически у каждой женщины он появляется в период имплантации оплодотворенной яйцеклетки в стенки матки. Одни чувствуют небольшой дискомфорт в это время, другие не испытываю ничего.
Другой причиной спазма может стать стремительный рост матки, ощущения при этом будут колющего характера в нижней части живота или неправильное питание. Чтобы избавиться от колик, можно принять Эспумизан или Но-шпу, но только с разрешения своего врача.
В качестве профилактики необходимо отрегулировать свой рацион, обогатив его овощами и фруктами, устраивать разгрузочные дни.
Панкреатит
Заболевание, вызванное воспалением поджелудочной железы. Панкреатит при беременности может появиться из-за: поражения поджелудочной железы вирусами или бактериями, бесконтрольного приема некоторых витаминов, высокого стояния дна матки, которая сдавливает желчные протоки, язвенной болезни желудка и 12-перстной кишки.
В острой фазе беременные жалуются на интенсивные опоясывающие боли, тошноту и рвоту, расстройство стула. Нередко у женщин могут появиться и другие признаки болезни, нехарактерные для нее: сыпь на коже, аллергический дерматит, грибковое поражение влагалища и дефицит витаминов. Лечение панкреатита направлено на купирование болевого синдрома, снятие воспаления и соблюдение диеты.
Заболевания селезенки
Травмы, кисты, воспалительный процесс и т. д. – патологии, связанные с нарушением целостности органа. В результате повреждения селезенки появляются следующие симптомы: резкая болезненность в левом подреберье, синюшность кожных покровов в области поражения, снижение кровяного давления, учащенный пульс, потеря сознания из-за сильной боли.
В случае вышеперечисленных признаков необходимо экстренно обратиться за помощью, так как патология может нанести вред не только беременной женщине, но и будущему ребенку. Выбор терапии зависит от формы и тяжести заболевания. В некоторых ситуациях показано экстренное хирургическое вмешательство.
Гастрит
Заболевание, вызванное воспалением слизистой оболочки желудка. Обострение гастрита при беременности может быть вызвано рядом факторов: усиленная нагрузка на организм беременной женщины, неправильное питание, вызванное ранним токсикозом.
Основная причина любого воспаления в желудке – чрезмерное размножение хеликобактер пилори. Основными симптомами заболевания является болезненность в животе слева, преимущественно после приема пищи, отрыжка кислым, иногда понос, сопровождающийся болезненностью по ходу кишечника.
Лечение проводится только под контролем гастроэнтеролога препаратами, разрешенными для использования беременным.
Дуоденит
Воспалительное заболевание, связанное с поражением 12-перстной кишки. Причины, которые вызывают раздражение слизистой оболочки и ее воспаление, могут быть следующими: пищевое отравление или интоксикация организма, инородное тело, острая, грубая пища, гельминтозы.
В начале болезни женщины теряют аппетит, у них появляется тошнота и рвота, повышается слюноотделение. Но по одним этим симптомам очень трудно поставить диагноз, ведь многие путают их с ранним токсикозом.
Только после некоторого времени начинает появляться боль с левой стороны тупого характера, незначительно повышается температура тела, понижение артериального давления. Диагностировать заболевание можно с помощью дуоденального зондирования. Лечение стоит начать с диеты и здорового образа жизни. Также необходимо строго соблюдать все рекомендации лечащего врача.
Диагностика
Во время беременности довольно трудно проводить обследование женщины. Максимум, что разрешается специалистами это ультразвуковое исследование, а при затруднительных ситуациях – компьютерная томография или рентген.
Но обычно, достаточно сбора анамнеза (информации о времени, характере и месте локализации), осмотр врача гинеколога или хирурга, пальпации живота, анализов крови и мочи для того, чтобы узнать диагноз и начать проведение щадящей терапии с учетом особенностей каждой женщины и срока беременности.
Главное помнить, что при появлении любого дискомфорта следует перестраховаться и обратиться к специалисту за консультацией.
Как облегчить состояние женщины
Если болит левый бок внизу живота при беременности, то можно попробовать выполнять несложные рекомендации, направленные на устранение дискомфорта:
- придерживаться диеты. Если правильно питаться, разнообразив рацион фруктами и овощами, то можно нормализовать работу кишечника, поддерживать его микрофлору. Достаточное потребление воды обеспечивает водный баланс в организме и является профилактикой отеков или обезвоживания. Из рациона лучше исключить кондитерские и мучные изделия, жиры, острые приправы, кофе в больших количествах. Чем больше натуральных продуктов поступит в организм женщины, тем лучше будет чувствовать она себя и будущий ребенок;
- прибегать к умеренным физическим нагрузкам (ходьба, плавание, специальная гимнастика для беременных). Известно с давних пор, что все эти мероприятия направлены на укрепление мышц и связок в малом тазу. Кроме того, во время прогулок или физических занятий происходит улучшение кровотока, плацента обогащается кислородом, что положительно сказывается на здоровье крохи. Стоит заметить, что при нормальном функционировании плаценты она быстрее выводит токсины и шлаки;
- свести к минимуму количество негативных ситуаций и стрессов. Любые негативные эмоции негативно сказываются на здоровье не только беременной женщины, но и любого человека. В период вынашивания плода стресс может привести к спазму сосудов и нарушению кислородного питания плаценты, повышается тонус матки, из-за которого будущая мама начинает испытывать боль слева внизу живота. Нередко дискомфорт появляется справа или около пупка.

Отдых во время беременности положительно влияет не только на здоровье мамы, но и малыша
Что можно делать и нельзя во время боли в животе
Чтобы не навредить себе и крохе каждая женщина, которая забеременела, должна помнить, что можно и нельзя делать при болях с любой стороны разного характера. Можно выполнять:
- Прием спазмолитиков, которые снимают мышечный тонус внутренних органов (при спазме кишечника разрешается).
- Следует лечь в постель и расслабиться.
- Повторить прием спазмолитиков не менее через 60 минут от последнего приема препаратов в случае отсутствия нужного эффекта.
Нельзя делать:
- Прикладывать тёплую грелку на живот (она может спровоцировать начало кровотечения).
- Принимать обезболивающие, противовоспалительные препараты (они смазывают клиническую картину заболеваний).
- Принимать антибиотики, так как они негативно влияют на здоровье самой мамы и будущего малыша.
- Проводить очистительную клизму или пить слабительные препараты (если причиной боли стали не запоры).
Помните! В случае усиления боли не медлить и обратиться к специалисту.
Источник