Беременность 21 неделя матка тонусе
Содержание статьи
Тонус матки. 21 неделя. Как справиться?
Гульназ
А зачем вам снимать безболезненный тонус?это нормально,так природой устроено,организм подготавливается к деторождению -у вас начинаются тренировочные схватки.
Гульназ
Единственное,сходите на узи,проверяйте длину шейки и закрытый внутренний зев периодически
viviTa
Тонус за
один день не проходит, я с ним в больнице
2 недели лежала, с ним и выписали, а потом
через пару недель он прошел. Пила магний,
дюфастон, но-шпу и ставила папаверин.
Во многом помогла статья ссылка,
там объяснено, что такое тонус, почему
он возникет, в каких случаях несет
опасность, как лечится и как его не
провоцировать, а в комментариях женщины
рассказывают, как они боролись с тонусом.
Постарайтесь не нервничать и больше
отдыхать
vishnya
У меня с 15й недели так, уже на сохранении полежала. Кололи папаверин, от которого я в обморок падала, а тонус как был, так и остался. Гинеколог на последнем осмотре сказала, что малыш низко лежит. В пн на узи, посмотрим, что еще скажут.
Елена
Гинипрал
Елена
По-моему, 21 неделя- повод заканчивать дюфастон и переходить на гинипрал
Jane
Только что написала другой беременной. Копирую, вдруг вам пригодится. Берегите себя.Нервы, слезы и переживания по поводу тонуса — вот что очень сильно на него влияет. Я это поняла только тогда, когда он прошел наконец. А был с саааамого начала и до 5 месяца. Сейчас очень редко. А тогда я пила дротаверин каждый день по три раза, иногда даже по 4. Каждый прием у Г заканчивался отказом от госпитализации (один раз все-таки полежала на сохранении). Было страшно, больно, ревела ходила и боялась постоянно. Потом научилась расслабляться. Прочла кучу всего. Мой рецепт оказался простым: больше лежать, иногда ногами на стенку, чтоб таз повыше был; часто проветривать помещение; расслабить максимально лицо; а лучше вообще уснуть, вот тогда и боль и тонус проходят (+белье посвободнее).Прочла, что надо дождаться 22 недель, тогда ребеночка уже могут выходить. Ждала этого, как спасения. Как только в 22 недели мне сказали, что детка развивается нормально, я успокоилась. И прямо с этого дня тонус пропал. А всего-то надо было! Перестаньте нервничать. А если вы религиозны, то помните, что на все воля Божья. Я постоянно молилась. И иконку купила «Помощница в родах».
Танюша Кузьминова
Всю беременность проходила с тонусом.В 25 недель как-то резко опустился живот и стало всё болеть,вот так и дотянула до 30 недель с ношпой и папаверином ,потом положили в перинатальный,там вливали магнезию два раза в день,а у меня уже даже на ктг схватки фиксировались единичные…очень боялась родить рано.Я прям настояла на генипрале,не хотели они мне его давать,считаю,что благодаря ему доходила до 37 недель.
Яжемать
У меня на 9 неделе ставили гипертонус, лежала на сохранении, правда, по другой причине. В итоге с гипертонусом так и выпустили, особо лекарств от него не назначили, т.к.живот не болел. Но сам факт такого диагноза меня, конечно, пугал. Пообщалась с сестрой, она у меня уже троих родила. Все ее беременности тоже проходили с гипертонусом, но она ни дня не лежала на сохранении, постоянно двигалась и еще детей на руках тоскала. И ничего… все трое рождались вовремя и здоровенькие. Я после ее такого примера тоже немного подуспокоилась… понимаю, что многое от головы нашей. Не зацикливайтесь, думайте о хорошем и все обязательно будет хорошо!!!
Alisa
Нифидипин пробовали?
Читать
все
30
комментариев
Источник
Тонус матки на разных сроках беременности: как избежать серьёзных осложнений — Семейная клиника ОПОРА г. Екатеринбург
Беременность — это время, которое несёт много радости и позитива. Однако в этом состоянии женщину может ожидать масса неприятных диагнозов. К числу наиболее распространённых можно отнести тонус (гипертонус) матки. Что же собой представляет это состояние и чего ожидать будущей маме?
Тонус матки: причины и опасность состояния
Нормальный тонус матки — это когда миометрий (гладкая мышечная ткань) находится в расслабленном состоянии. Если же в течение беременности до момента наступления родов он начинает сокращаться, то в медицинской практике принято говорить, что тонус органа повышен. Поскольку описанное поведение мышц природно, то такое состояние не всегда является патологией и поводом для беспокойств. Если оно не сопряжено с другими симптомами и дискомфортом, то, скорее всего, переживать не стоит. Однако это не значит, что состояние нужно игнорировать. Особенно если тонус матки не отличается кратковременностью.
Интересный факт: более 60% женщин во время беременности ставят диагноз — повышенный тонус матки.
Если состояние продолжается длительное время, то оно чревато самыми пагубными последствиями. Гипертонус матки может привести к самопроизвольному выкидышу (в I триместре) или преждевременным родам (во II и III триместрах). Повышенное напряжение матки на ранних сроках способно негативно отразиться на процессе прикрепления плодного яйца, спровоцировав его отторжение маточным органом или смерть. Активность миометрия непосредственно перед родами зачастую не опасна. Таким образом организм женщины готовится к родам.
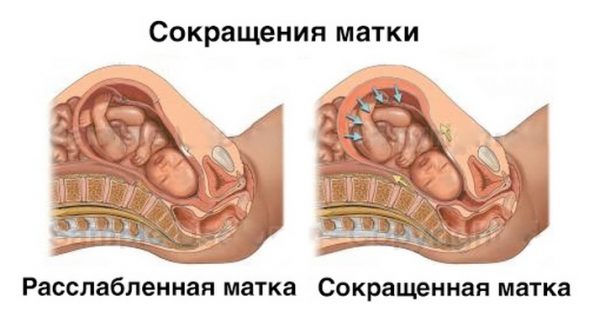 При гипертонусе матки напряжённые мышцы ограничивают приток кислорода к плоду, пережимая сосуды пуповины
При гипертонусе матки напряжённые мышцы ограничивают приток кислорода к плоду, пережимая сосуды пуповины
Гипертонус матки может отражаться негативно на здоровье и развитии малыша. Напряжённые мышцы ограничивают приток кислорода к плоду, поскольку пережимают сосуды пуповины. Такое явление способно привести к гипоксии (кислородному голоданию) или гипотрофии (остановке роста), поскольку питательные вещества также перестают поступать в достаточном количестве.
Можно выделить следующие причины развития повышенного тонуса, или гипертонуса, матки:
- недостаток прогестерона (стероидного гормона жёлтого тела, что образуется вместо лопнувшего фолликула). Он отвечает в том числе и за расслабление мускулатуры;
- избыток мужских гормонов и пролактина (гормона, участвующего в регуляции репродуктивной функции);
- сильный токсикоз с частой и обильной рвотой;
- аномалии маточного органа и патологии плаценты;
- сбои в работе щитовидной железы;
- резус-конфликт между матерью и отцом ребёнка. В этом случае организм может отторгать плод посредством сокращений мышц;
- отдельные инфекционные заболевания органов малого таза и воспалительные процессы;
- чрезмерное растяжение матки (возможно при многоводной или многоплодной беременности);
- опухоли, выкидыши, аборты и прочие болезненные состояния;
- неправильное положение плода;
- нарушение перистальтики (нормального сокращения) кишечника;
- стрессы и нестабильное психологическое состояние;
- повышенные физические нагрузки;
- нарушение режима сна;
- возраст после 35 лет;
- секс до 12 недели беременности;
- повышенное газообразование и неправильный рацион.
Обратите внимание: тонус матки — это лишь симптом, а не самостоятельное заболевание. Только после постановки точного диагноза можно будет назначить адекватное лечение.
Нормы тонуса матки по срокам беременности
Для того чтобы ребёнок развивался в рамках маточного органа правильно, последний должен быть расслабленным и податливым. Непродолжительный тонус на ранних сроках является относительно безопасным. В этом случае сокращение мышц:
- происходит 6 и менее раз в сутки;
- активизирует кровообращение и обеспечивает нормальное развитие плода;
- чаще всего вызывается физическими нагрузками либо чрезмерной активностью.
Во II триместре уже могут наблюдаться безболезненные схватки. Их принято называть тренировочными или ложными. Обычно они происходят несколько раз в день. Таким образом организм подготавливается к последующим родам.
В начале III триместра сокращение маточных мышц может провоцировать сам малыш, который начинает активно двигаться. На последних неделях молодые мамы часто путают гипертонус с началом родовой деятельности.
Видео: почему бывает гипертонус матки при беременности
Симптомы гипертонуса по триместрам
Определить развитие патологии можно в рамках каждого этапа беременности. Наиболее страшен гипертонус в I триместре. При наличии проблемы:
- наблюдается сокращение мышц;
- матка становится твёрдой ввиду напряжения;
- состояние часто сопровождается обильными выделениями из влагалища и болевыми ощущениями.
Важно: даже если присутствует хотя бы один из описанных симптомов, то консультация у врача носит обязательный характер.
Во II триместре определить гипертонус будет сложнее. У беременной в этот период появляется масса новых ощущений, именно поэтому бывает сложно выделить конкретные. Опасения у женщины должны вызвать:
- болевые ощущения внизу живота и в области спины. Они чем-то напоминают почечные колики;
- окрашенные выделения. Обязательно нужно пользоваться одноразовыми прокладками, чтобы быстро распознать наличие характерного оттенка.
Важно: если характер болевых ощущений острый, то необходимо незамедлительно вызвать скорую.
III триместр отмечается активной подготовкой организма матери к будущим родам. В это время периодическое непродолжительное сокращение маточной мышцы — это норма. Обычно тренировочные схватки появляются на 7–8 месяце. Гипертонус распознать становится невероятно сложно. В этом периоде он представляет большую опасность, поскольку может стать причиной преждевременных родов. Поэтому важно внимательно прислушиваться к сигналам, что поступают от организма. Отличить тренировочные схватки от гипертонуса помогут следующие особенности:
- тренировочные схватки не отличаются регулярностью и значительной продолжительностью;
- болевые ощущения при подготовке организма к родам исключены;
- кровянистые выделения не наблюдаются.
 Тренировочные схватки — это нормальное явление для III триместра, они не отличаются регулярностью и продолжительностью
Тренировочные схватки — это нормальное явление для III триместра, они не отличаются регулярностью и продолжительностью
Во II и III триместрах в состоянии гипертонуса каждое движение плода отдаёт болезненностью. Его активность снижается. Иногда происходит наоборот: ребёнок начинает вести себя чрезмерно бойко. Если такое раньше не наблюдалось, то следует обратить внимание на это явление. Если неприятные ощущения не проходят длительное время, то стоит незамедлительно обратиться к врачу.
Диагностика состояния
Гипертонус матки способен привести к пагубным последствиям. От своевременности и правильности диагностики, а также грамотно подобранной терапии может зависеть жизнь и здоровье плода. Определить гипертонус гинеколог может при помощи обычного осмотра на кресле. При пальпации (прощупывании) живота будет наблюдаться характерное напряжение миометрия. Его интенсивность может быть различной. Обычно во время осмотра пациентка испытывает дискомфорт или даже боль.
К числу дополнительных диагностических методов стоит отнести сканирование ультразвуком. Благодаря УЗИ удастся определить степень сокращения мышц маточного органа и локализацию проблемы:
- первая степень гипертонуса характеризуется утолщением мышечного слоя лишь с одной стороны органа. Если такое явление наблюдается в зоне крепления плаценты, то высока вероятность её отслойки;
- вторая степень гипертонуса матки характеризуется утолщением миометрия по всему периметру органа. В этом случае должны присутствовать сопровождающие клинические симптомы.
Для определения степени сократительной способности матки может применяться и тонусометрия. Этот метод диагностики предполагает измерение показателя при помощи специального датчика. Его размещают в области передней брюшной стенки, после чего прибор фиксирует уровень напряжения в мышцах матки.
Фотогалерея: диагностика повышенного тонуса матки
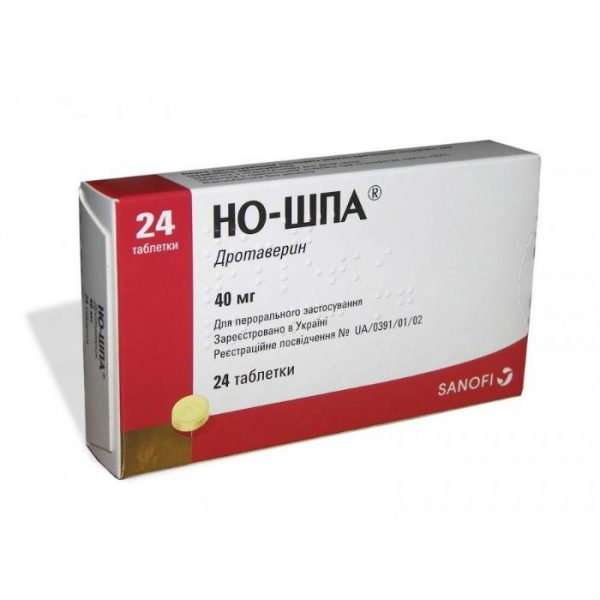 Но-шпа способна снять спазмы при гипертонусе матки
Но-шпа способна снять спазмы при гипертонусе маткиВо II триместре беременной женщине могут назначать и другие спазмолитики: Магнезию или Папаверин. Для лучшей переносимости препараты вводят с помощью капельницы. В этом случае их добавляют в физраствор.
В III триместре матка активно готовится к родам, поэтому полностью устранять симптомы не рекомендуется. Урегулировать сокращения при гипертонусе помогут специальные витаминные комплексы. Предпочтение специалисты отдают Магне В6.
 Урегулировать сокращения матки при гипертонусе поможет Магне В6
Урегулировать сокращения матки при гипертонусе поможет Магне В6
Кроме того, в период терапии женщине необходимо отказаться от тяжёлых нагрузок и чрезмерной активности, рекомендован постельный режим. Ей назначают приём седативных (успокаивающих) препаратов, таких как:
- Персен;
- Седавит;
- Ново-Пассит;
- настой валерианы.
Устранить специфические проблемы (резус-конфликт, гормональный сбой) получится только при помощи грамотно подобранного в индивидуальном порядке медикаментозного лечения.
Упражнения
Могут помочь снять напряжение и простые упражнения. Однако перед их применением на практике нужно обязательно проконсультироваться с врачом.
Расслабление мышц
Если полностью расслабить все мышцы, особенно это относится к лицу, то можно положительно воздействовать на маточные сокращения в сторону снижения их интенсивности. При первых признаках гипертонуса нужно принять удобную позу, слегка опустить голову и постараться полностью расслабится, дыша ртом.
 При первых признаках гипертонуса нужно принять удобную позу, слегка опустить голову и постараться полностью расслабится, дыша ртом
При первых признаках гипертонуса нужно принять удобную позу, слегка опустить голову и постараться полностью расслабится, дыша ртом
Упражнение «кошка»
Эффективно упражнение «кошка». Последовательность выполнения:
- Встать на четвереньки.
- Опустить голову, после чего медленно её поднять, при этом прогибая спину вниз и делая глубокий, ровный вдох. Необходимо полностью расслабиться.
- Позу сохранить на протяжении 5–7 секунд.
- Вернуться в прежнее положение.
- Повторить упражнение несколько раз.
- Несколько часов отдохнуть в положении лёжа.
 Снизить тонус матки поможет упражнение «кошка»
Снизить тонус матки поможет упражнение «кошка»
Видео: тонус матки, упражнения для уменьшения болевых ощущений
Профилактика
Чтобы предотвратить развитие гипертонуса, беременной необходимо стараться сохранять спокойствие в любых ситуациях и не переживать по пустякам. Стресс способен спровоцировать выкидыш или преждевременные роды даже у абсолютно здоровых женщин. Поэтому нужно всячески поддерживать душевное равновесие.
При гипертонусе специалисты рекомендуют будущим мамам употреблять в пищу больше продуктов с высоким содержанием магния. Этот элемент способствует расслаблению мышц и подавляет возбудимость центральной нервной системы. Магний в больших количествах содержится в зелёных овощах, бобах, отрубном хлебе, овсяной и гречневой кашах. А также желательно употреблять продукты, богатые клетчаткой. Таким образом получится избежать проблем с кишечником.
Женщина должна выпивать минимум 2 литра воды в день с целью профилактики запоров и обезвоживания, которые способны спровоцировать гипертонус.
Обязательно нужно соблюдать режим сна и достаточно времени уделять отдыху. Чрезмерных физических нагрузок стоит избегать. Сексуальную активность также стоит ограничить. Свежий воздух крайне полезен, поэтому рекомендуется чаще проветривать жилые помещения.
Гипертонус матки — это довольно популярное явление в гинекологической практике. С ним встречаются многие молодые мамы, и автор статьи не исключение. С «каменным» животом столкнулась во втором триместре. Начиталась информации о том, что беременная женщина должна много двигаться, и решила следовать рекомендациям. После очередного «марш-броска» в жаркий летний день почувствовала лёгкий дискомфорт внизу живота. Постепенно начала ощущать, как матка сжимается и замирает на несколько секунд. Испугалась и вызвала скорую помощь. Дежурный гинеколог определил гипертонус путём пальпации. Назначил Но-шпу и Ново-Пассит. Состояние тревожности начало отступать. Решила проконсультироваться с личным врачом. Специалист посоветовал во время повышенного тонуса принимать настой валерианы и полностью расслабляться, ещё порекомендовал ограничить физические нагрузки, больше отдыхать и употреблять в пищу продукты с высоким содержанием магния. До III триместра гипертонус не давал о себе знать. После появлялся на непродолжительное время, но уже не вызывал у меня паники. Гинеколог предупредила, что такое состояние возможно ввиду подготовки организма к родам и является абсолютной нормой. Поняла, что для беременной женщины очень важно оставаться спокойной даже в самой стрессовой ситуации. Излишняя нервозность лишь усугубляет проблему. При последующей беременности старалась равномерно практиковать прогулки и отдых.
Если своевременно обратиться с проблемой к врачу, то прогноз останется благоприятным. Подавить повышенную возбудимость миометрия можно довольно легко. Женщина должна следовать всем рекомендациям врача и не забывать о профилактике гипертонуса матки.
Источник
Особенности 21 недели беременности: изменения в организме, развитие плода — Семейная клиника ОПОРА г. Екатеринбург
Более половины беременности уже позади. Второй триместр считается благостной порой для будущей мамы — симптомы токсикоза уже исчезли, а животик ещё недостаточно вырос, чтобы причинять серьёзные неудобства.
Вы преодолели «экватор» — половина срока вынашивания осталась в прошлом. Вы уже знаете, что срок беременности доктора отсчитывают акушерским методом — со дня крайних месячных перед оплодотворением яйцеклетки. В 1 акушерском месяце ровно 4 недели по 7 дней. Фактический (эмбриональный) срок вынашивания малыша обычно меньше акушерского на пару недель.
Как обычно, примерно раз в две недели, женщина посещает гинеколога, наблюдающего беременность. За 1–2 дня до визита будущая мама сдаёт анализ мочи. Это необходимо для выявления воспалительных процессов в мочеполовой системе, нарушений в работе почек. По показаниям может быть назначен и анализ крови для определения уровня гемоглобина, сахара, белков.
При необходимости врач назначает дополнительные обследования и приём препаратов для устранения имеющихся проблем с самочувствием.
На этом сроке обычно проводится скрининговое ультразвуковое исследование. Во время процедуры врач осматривает развитие крохи, состояние репродуктивной системы мамы. Определяются следующие показатели:
Именно на УЗИ можно опровергнуть или подтвердить подозрения относительно много- и маловодия, патологий развития плода, угрозы выкидыша, наличия инфекции, гипертонуса матки, отклонений в состоянии матки, плаценты, пуповины, шейки матки.
Половые органы плода уже полностью развиты, и если кроха не закрывает их другими частями тела, а визуализация достаточная, определить пол малыша не составит труда.
Пройдена половина пути на встречу с вашим малышом. Самочувствие улучшилось — токсикоз остался позади, гормональный фон стабилизировался, а животик пока ещё не доставляет серьёзного дискомфорта. Аппетит сейчас на высоте — организм требует постоянного поступления питательных веществ, необходимых для развития крохи в утробе. Общая прибавка веса за предыдущий период в норме составляет 4,5–7 кг. В неделю будущей маме следует набирать не более 0,3–0,5 кг, чтобы не испытывать проблем с лишним весом.
Матка приподнимается над пупком примерно на 1 см, высота дна (от лона до верхней точки) составляет около 21 см. Для 21 недели характерны следующие состояния:
Бо́льшая часть этих симптомов устранятся после родов. Затруднительно избавиться от растяжек — со временем они лишь светлеют, но не пропадают совсем. Пользуйтесь средствами для профилактики их возникновения — кремами для будущих мам.
Объём влагалищных изменений может немного увеличиться или остаться на прежнем уровне. Внимательно следите за характером выделений, в норме они:
Необычные выделения могут служить признаком осложнения беременности, половой инфекции. Особенно опасны кровяные выделения, сопровождающиеся болью внизу живота и в пояснице, сигнализирующие о выкидыше. Требуется немедленно вызвать скорую.
Болевые тянущие ощущения в области боков живота обычно вызваны растяжением связок. Болеть может и поясница из-за увеличившейся нагрузки и смещения центра тяжести тела. Сообщите об этих ощущениях врачу, чтобы он назначил лечение препаратами магния. При возникновении схваткообразной, резкой боли в животе и спине можно заподозрить начинающийся выкидыш, при ощущении «окаменения» живота — гипертонус матки.
Боли в ногах могут возникнуть у женщин, имеющих проблемы с сосудами ещё до беременности, склонных к варикозу. Увеличивается объём крови, возрастает вес плода, из-за чего может возникнуть боль, отёчность. Рекомендуется носить компрессионное бельё, соблюдать диету, отдыхать, положив ноги на возвышенность.
В ночные часы могут наблюдаться судороги ног. Обычно это состояние вызвано нехваткой кальция в организме. Во время приступа натяните носок на себя, помассируйте икроножную мышцу. Принимайте препараты кальция, помимо стандартных витаминно-минеральных комплексов для беременных.
Большинство будущих мам уже явственно ощущают шевеления плода. При беременности двойней толчки малышей особенно отчётливые. Периоды сна малютки сменяются бодрствованием, поэтому вы можете не чувствовать его движения на протяжении нескольких часов, когда он спит. Если вы ещё не почувствовали шевелений, но на приёме доктор слышит сердцебиение плода, повода для беспокойства нет, скорее всего, вы ощутите их совсем скоро.
Животик будущей мамы уже заметен окружающим, а «добеременная» одежда стала мала. Матка уже довольно тяжёлая, при отдыхе на спине пережимает полую вену, из-за чего может возникнуть головокружение. Оптимальной позой для сна считается положение лёжа на левом боку. Если животик большой и вызывает боль в связках и позвоночнике, начните носить дородовой бандаж, который снимет нагрузку и облегчит состояние.
Форма живота, вопреки народным приметам, не зависит от пола малыша. Большой животик часто наблюдается при повторной, многоплодной беременности, полноте мамы, прикреплении плаценты по передней стенке матки, поперечном положении плода. У худощавых мам живот обычно выпирает сильнее, чем у полных, но его объём меньше.
 О любых проблемах с самочувствием сообщайте врачу на приёме
О любых проблемах с самочувствием сообщайте врачу на приёмеВторой триместр считается благостной порой для мамы и малыша. В этот период реже, чем в первом и третьем триместрах, обнаруживаются различные осложнения беременности. Однако существуют опасности, при появлении признаков которых, маме необходимо обратиться к врачу.
Гестоз
 Повышенное артериальное давление может быть симптомом гестоза
Повышенное артериальное давление может быть симптомом гестоза
Это явление называют поздним токсикозом. Впервые симптомы гестоза могут проявиться после 20 недели беременности. По статистике, чаще всего диагноз устанавливается у первородящих мам, при беременности двойней, при наличии хронических заболеваний почек, генетической предрасположенности. Симптомами гестоза являются:
- внутренние или внешние отёки;
- появление белка в анализах мочи;
- повышенное артериальное давление.
Обычно диагноз гестоз устанавливается при одновременном наличии всех трёх признаков. Если отёков не наблюдается, но имеется белок в моче и повышено давление, это состояние называют преэклампсия. В особо тяжёлых случаях при отсутствии адекватной терапии возникает эклампсия — судорожные припадки и инсульт (кровоизлияние в мозг).
Отёки — частое явление при беременности. Если они не сочетаются с повышенным артериальным давлением и наличием белка в моче, выражены умеренно, то лечение может быть амбулаторным, с применением фитотерапии и диеты. Наличие белка в моче может быть признаком пиелонефрита — воспаления почек.
Точные причины развития гестоза установить учёные не могут, но считается, что главным «провокатором» является плацента. Заботясь о кровоснабжении малыша, этот орган активирует механизмы подъёма артериального давления путём сужения сосудов организма мамы. В результате нарушается кровоснабжение почек и головного мозга, кровь становится гуще, возрастает риск тромбоза.
Гестоз опасен не только для мамы, но и для плода. Это состояние может стать причиной задержки роста и развития малютки из-за нарушений кровотока. На более поздних сроках гестоз провоцирует гипоксию (кислородное голодание) плода. Считается, что чем раньше появились признаки гестоза, тем выше вероятность усугубления ситуации на поздних сроках.
Терапия гестоза предусматривает комплексное воздействие на его симптомы:
- приём успокоительных средств (пустырник, валериана);
- снижение давления крови медицинскими препаратами (Папаверин, Допегит, Дибазол, магнезия);
- устранение отёков (диета, приём фиточаёв);
- стимулирование кровотока в плаценте (Курантил, Трентал);
- нормализация водно-минерального баланса в организме (водно-солевые капельницы в стационаре).
Для профилактики гестоза специалисты советуют свести к минимуму вероятность стрессовых ситуаций, принимать растительные успокоительные препараты, чаще гулять на свежем воздухе. Соблюдайте режим сна и отдыха, спите не менее 8–10 часов в день. В рационе должно присутствовать достаточное количество белка (мясо, рыба, яйца, молочные продукты).
Для устранения отёков при гестозе нельзя принимать мочегонные лекарственные препараты — это может привести к ещё большему сгущению крови. Лучше свести к минимуму солёные продукты в меню. В день допустимо употреблять 5–8 г соли. Применение лёгких фитопрепаратов для мягкого очищения тканей от скопившейся жидкости возможно только по рекомендации врача.
Угроза выкидыша
 Угрозу выкидыша можно определить на УЗИ при обнаружении проблем с маткой, шейкой, плодным пузырём
Угрозу выкидыша можно определить на УЗИ при обнаружении проблем с маткой, шейкой, плодным пузырём
На сроке до 22 недель беременности процесс преждевременного появления плода на свет называют выкидышем. После 22 недели используют термин — преждевременные роды. По статистике, бо́льшая часть выкидышей приходится на первый триместр беременности. На данном этапе поздний выкидыш может произойти лишь по серьёзным причинам:
- инфекционное заболевание;
- патологии развития плода;
- травмы живота;
- гипертонус матки;
- низкое предлежание или раннее созревание плаценты;
- короткая шейка матки и прочие.
Если выкидыш уже произошёл, спасти малыша вряд ли удастся, хотя таки случаи известны в медицинской практике. А вот если выкидыш не происходит стремительно, беременность можно сохранить. Срочно обратитесь к врачу при появлении симптомов выкидыша:
- появление крови во влагалищных выделениях;
- ощущение схваток (резкая приступообразная боль в животе и спине).
Для предотвращения выкидыша маму помещают в стационар. Ей назначается постельный режим, приём противоспазматические средств, прогестерона, других препаратов.
Замершая беременность
 Отсутствие шевелений может быть признаком замершей беременности
Отсутствие шевелений может быть признаком замершей беременности
Этим термином характеризуют гибель плода в утробе. Причинами этого могут быть те же факторы, что и при выкидыше, однако выведения плода через родовые пути не происходит, он остаётся в полости матки. Риск замершей беременности особенно повышен в первом триместре, но не исключён на данном этапе вынашивания.
Замершая беременность опасна для здоровья репродуктивной системы и даже жизни самой женщины. Если погибший плод находился в утробе в течение нескольких недель, возникает интоксикация организма. Замершая беременность не проявляется специфическими симптомами, заподозрить гибель плода можно в следующих случаях:
- врачу не удаётся прослушать сердцебиение плода;
- на протяжении суток отсутствуют шевеления в животе;
- возникает боль внизу живота;
- меняется цвет и запах влагалищных выделений (кровяные, коричневые, зелёные и неприятным запахом).
При длительном нахождении замершего плода в матке, у женщины наблюдаются признаки интоксикации: повышается температура тела, её тошнит, знобит, она ощущает слабость и головокружение.
Для подтверждения диагноза в срочном порядке проводят УЗИ. Когда замершая беременность точно установлена, врачи вызывают искусственные роды или проводят хирургическую чистку матки. Впоследствии медики пытаются выяснить причину такого фатального исхода беременности. Дальнейшая репродуктивная функция женщины может быть ограничена или сохраниться в полном объёме. В любом случае пациентку наблюдает гинеколог, а планировать следующую беременность рекомендуется не ранее чем через год после предыдущей.
Развитие плода
 Плод похож на младенца, но очень худенький и с красной кожей
Плод похож на младенца, но очень худенький и с красной кожей
Длина плода на этой неделе может достигнуть 25–27 см, а масса — 300–400 г. Кроха активно двигается в полости матки, но там ещё достаточно места, поэтому мама может ощущать лишь лёгкие пиночки. Положение плода в матке ещё непостоянное, малютка может лежать на боку (поперечное), головой вниз (головное) или вверх (тазовое). Бо́льшую часть суток малыш спит, поэтому шевеления чувствуются периодически. Продолжительность периодов сна и бодрствования индивидуальны. В целом считается нормой, если кроха спит 12–20 часов в сутки. На 21 неделе также происходят следующие изменения:
- кроха заглатывает небольшое количество амниотической жидкости, так его организм учится получать и переваривать пищу в кишечнике;
- развиваются вкусовые рецепторы языка, малыш чувствует привкус амниотической жидкости, который зависит от рациона мамы;
- хрящевая ткань постепенно замещается костной;
- половые органы внешне различимы, у девочек формируется влагалище, яички у мальчиков ещё находятся в брюшной полости;
- появляются белые кровяные тельца (лейкоциты) в крови;
- кожа красного цвета с множеством складочек, подкожный жировой слой ещё не образуется;
- появляются брови, ресницы на лице, первые пушковые волосы на голове;
- эндокринная система начинает функционировать и выделять гормоны;
- в дёснах имеются зачатки молочных зубов;
- тело покрывает белая смазка, образующаяся из кожного секрета, отпавших пушковых волос, эпителия;
- в мозге начинает работать вестибулярный аппарат;
- движения конечностей происходят постоянно в период бодрствования, но они ещё не скоординированы;
- грудная клетка поднимается и опускается, тренирует навык дыхания, который пригодится после родов.
На УЗИ будущая мама может увидеть контуры тела своего малыша, узнать его пол, если визуализация области гениталий не затруднена.
Рекомендации мамам
 При появлении отёков врач может порекомендовать ограничить потребление жидкости до 1 литра в сутки
При появлении отёков врач может порекомендовать ограничить потребление жидкости до 1 литра в сутки
На 21 неделе сон на спине уже некомфортен, такое положение вызывает давление на полую вену, в результате у женщины начинает кружиться голова. Оптимальным вариантом размещения специалисты считают положение лёжа на левом боку. Используйте подушку для беременных или подкладывайте небольшие подушки под спину, живот, колени. Центр тяжести тела смещается из-за роста живота, частично нарушается координация движений, поэтому не рекомендуется носить обувь на высоком каблуке. Если живот уже большой, вызывает натяжение связок, боль в спине, пользуйтесь дородовым бандажом. Для профилактики растяжек применяйте специальные кремы для будущих мам, скрабы, контрастный душ, массаж кожи жёсткой мочалкой.
Секс
 Секс на 21 неделе не запрещён, если нет противопоказаний
Секс на 21 неделе не запрещён, если нет противопоказаний
Ваше самочувствие сейчас гораздо лучше, чем в первом триместре, а либидо возрастает из-за прилива крови к половым органам. Не отказывайте себе в удовольствии, если беременность протекает спокойно. Половая жизнь приносит маме положительные эмоции, а сперма готовит шейку к будущим родам. Конечно, сейчас не время экспериментов и акробатических трюков в постели. Выбирайте позы без давления на живот и глубокого проникновения во влагалище. Избегайте резких движений и чрезмерного физического напряжения. Противопоказаниями к сексу могут стать:
- вынашивание двойни или тройни;
- угроза выкидыша;
- гипертонус матки;
- маловодие;
- низкое расположение плаценты.
Физическая активность, путешествия
 На 21 неделе ещё можно съездить в отпуск к морю
На 21 неделе ещё можно съездить в отпуск к морю
Рекомендуется больше времени проводить на свежем воздухе, гулять в парке или лесу. Необязательно при этом постоянно ходить, вы можете присесть на скамейку и почитать или поболтать по телефону. Активные физические занятия сейчас ни к чему. Старайтесь избегать резких движений, поднятия тяжестей, изнуряющих тренировок. Если у вас запланирован отпуск у моря, не стоит от него отказываться, но не отправляйтесь туда в одиночестве. Заранее обсудите с врачом поездку и заручитесь его одобрением. Плавание в бассейне или море полезно для мамы, а вот купание в водоёмах со стоячей водой несёт риск переохлаждения или заражения инфекциями. Запрещено избыточное тепловое воздействие на организм, будь то длительное пребывание под палящим солнцем, горячая ванна или баня (саун?