Анализ крови на генетику при беременности 16 недель
Содержание статьи
Пренатальный скрининг — кому показана консультация генетика? что делать при «плохом» результате? инвазивные методы и НЕинвазивный тест
18.10.201610:5618.10.2016 10:56:47
Акушер-гинеколог, гинеколог-эндокринолог
Появление на свет детей с наследственными заболеваниями и тяжелыми пороками развития — нелегкое испытание для семьи. Статистические данные говорят о том, что не менее 5% детей рождается с теми или иными вариантами наследственных заболеваний.
Ни одна супружеская пара не застрахована от подобного случая. Цель всех исследований, позволяющих выявить заболевания на ранних стадиях — предоставление информации родителям с целью дальнейшего принятия решения о пролонгировании или прерывании беременности.

На этапе планирования беременности к генетику может обратиться любая супружеская пара, это добровольное решение.
Однако существуют ситуации, когда консультация генетика имеет медицинские показания и является обязательной:
- наличие повышенного риска по результатам комбинированных пренатальных скринингов (ультразвуковых и/или биохимических)
- возраст беременной старше 35 лет и младше 18
- рождения ребенка с хромосомной патологией или выявление таковой у плода в предыдущие беременности
- носительство семейной хромосомной аномалии
- перенесение острой вирусной инфекции на ранних сроках беременности (ОРВИ, краснуха, герпес, гепатит, ВИЧ и т.д.)
- прием препаратов, запрещенных при беременности непосредственно в период до зачатия или на ранних сроках, наркттических препаратов
- облучение одного из супругов в период зачатия, воздействие радиации, химических веществ
- кровное родство пары
- беременности с неудачными исходами (привычное невынашивание, антенатальные гибели) или бесплодие неясного генеза
Инвазивные методы диагностики
К видам инвазивной диагностики относятся — биопсия ворсин хориона, амниоцентез, кордоцентез, плацентоцентез, взятие тканей плода. Цель данной методики — получение образца тканей, в ходе исследования которых возможно проведение полноценной достоверной диагностки. Полученный материал возможно исследовать следующими способами:
* цитогенетическим. При этом методе выявляется количественное нарушение в хромосомном наборе (синдром Дауна, Тернера и т.д.)
* молекулярно-генетическим. Этот метод делает возможным выявить нарушения внутри хромосом (муковисцедоз, мышечная дистрофия, фенилкетонурия ит.д.)
* биохимическим
Инвазивная диагностика может быть предложена по высокому пренатальному риску, либо по иным причинам, ставшим поводом для обращения . В каждом конкретном случае оценивается индивидуальный риск и решается вопрос в зависимости от анамнеза и текущей ситуации. Решение принимается непосредственно семейной парой, в задачи врача входит профессионально и корректно донести информацию о необходимости проведения процедуры и степени риска.
Инвазивное диагностическое исследование проводится всегда опытным специалистом, под контролем ультразвука. Доступ возможен через влагалище или переднюю брюшную стенку. В стерильных условиях производится пункция (прокол), далее забор необходимого материала — частиц ворсин хориона, амиотической жидкости или пуповинной крови. Выбор метода диагностики определяет врач в зависимости от срока и показаний.
Биопсия ворсин хориона проводится на сроке 11-12 недель беременности. Если принимается решение о необходимости прерывания беременности, то срок до 12 недель считается наиболее безопасным для женщины. При помощи этого метода возможно провести диагностику синдрома Дауна, Патау, Эдвардса и иных генных мутаций. Риски данного метода заключаются в возникновении выкидыша, кровотечений, инфицирования плода. Также необходимо отметить и возможность диагностической погрешности — исследование ворсин хориона не может не совпасть к геномом эмбриона, что означает возможность получения ложноположительных или ложноторицательных результатов. Безусловно, эти риски очень невелики, не более 2%, однако об этом следует знать.
Амниоцентез — это метод исследования околоплодной жидкости, при котором возможно получить информацию не только о генных и хромосомных нарушениях плода, но и некоторых биохимических показателях. Например, определить наличие резус-конфликта или степень зрелости легких плода. Проведение амниоцентеза возможно с 15-16 недель беременности. Забор жидкости осуществляется путем пункции передней брюшной стенки и последующего проникновения в полость матки. Вероятность осложнений после амниоцентеза не так высока как при биопсии ворсин хориона, однако в некоторой степени сохраняется — это риски подтекания вод, инфицирования, угрозы прерывания беременности.
Кордоцентез — это забор пуповинной крови. Проводится после 20 недели беременности, метод из себя представляет пункцию передней брюшной стенки с дальнейшим получением пуповинной крови под контролем УЗИ. Поскольку исследуется кровь, то это значительно расширяет спектр анализов, кроме генных и хромосомных нарушений возможно исследование всего биохимического спектра. А в некоторых случаях данный метод можно использовать как лечебный — вводить через пуповину лекарственные средства плоду.
Биопсия тканей плода производится для диагностики тяжелых наследственных патологий кожи или мышц плода.
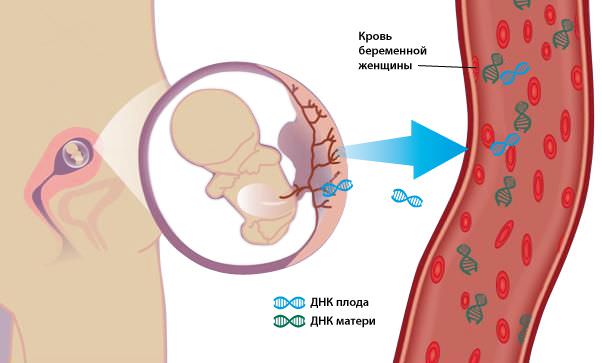
Ненвазивный пренатальный тест
Метод неинвазивной пренатальной ДНК-диагностики — высокотехнологичный, принципиально новый метод диагностики, на сегодняшний день является наиболее достоверным и информативным способом выявления и подтверждения хромосомной патологии плода. В основе метода лежит анализ клеток плода, циркулирующих в крови матери. Внеклеточная фетальная ДНК плода свободно циркулирует в крови матери, легко поддается выделению и обладает высокой диагностической ценностью. Анализ фрагментов ДНК плода позволяет получить данные о наиболее значимых хромосомных синдромах. Важнейшие преимущества метода неинвазивной пренатальной ДНК-диагностики:
· абсолютная безопасность матери и плода
· высокая диагностическая точность. Ложноположительные результаты составляют 0,1%
· возможность получения результатов на самых ранних сроках, начиная с 9 недели.
Помимо скрининга аномалий хромосомного набора, метод неинвазивной диагностики фетального ДНК позволяет выявить синдромов, связанных с микроделециями. Это заболевания, возникающие из-за выпадения маленьких участков хромосом. Развитие подобных патологических ситуаций фактически является «генетической случайностью», не связано с возрастом родителей, семейным анамнезом или воздействием внешних факторов. Микроделеционные синдромы ассоциированы со следующими заболеваниями:
· Синдром делеции 22q11.2 (Синдром Ди Джорджи)
· Синдром делеции 1p36
· Синдром Ангельмана
· Синдром «кошачьего крика»
· Синдром Прадера-Вилли
Современная медицина обладает широкими возможностями выявления тяжелых патологий еще на ранних сроках беременности. Цель медико-генетического консультирования состоит в правильной постановке диагноза, объяснении перспектив развития того или иного заболевания, информировании и методах диагностики и рисках. Именно семейная пара принимает решение о дальнейшей судьбе течения беременности и задача врача — поддержать при принятии любого варианта действий.
Источник
Пренатальный скрининг или анализ крови беременных на маркеры патологии плода
Анализ крови беременных на маркеры (франц. marqueur, от marquer — отметка) патологии плода или биохимический скрининг беременных.
Такой анализ крови служит единственным средством поиска аномалий развития и патологии плода, потому что отображает состояние плода и плаценты посредством специфических белков, проникающих в кровь беременной.
Своевременное выявление изменений позволяет врачу сформировать группы риска беременных женщин с хромосомной патологией плода.
В настоящее время, согласно приказа МОЗ Украины №417 от 15.07.2011г., биохимический скрининг проводится в два этапа — скрининг I триместра (11недель.+1 день — 13 недель+6 дней); и скрининг II триместра (18-21 недель).
При раннем биохимическом скрининге (скрининг I триместра) — в крови беременной определяют уровень двух плацентарных белков: РАРР-А (pregnancy associated plasma protein или связанный с беременностью плазменный протеин А) и свободную бета субъединицу ХГЧ (хорионического гонадотропина человека). Такой анализ называют «двойной тест».
Различные изменения уровня ранних маркеров, указывают на повышенный риск наличия у плода хромосомных и некоторых не хромосомных нарушений. Подозрение на наличие у плода синдрома Дауна вызывает снижение уровня РАРР-А и повышение уровня свободной бета субъединицы ХГЧ.
Для биохимического скрининга II триместра (18-21 недель ) чаще всего в крови беременной определяют уровень АФП (альфафетопротеина), ХГЧ (хорионического гонадотропина человека) и свободного (неконъюгированного) эстриола. Такой анализ называют — «тройной тест». Значительно повышенный уровень АФП наблюдается при грубых пороках развития головного и спинного мозга плода, при неблагоприятном течении беременности, угрозе прерывания, резус-конфликте, внутриутробной гибели плода и является прогностически неблагоприятным признаком.
При многоплодной беременности повышенный уровень АФП является нормой. Сниженный уровень АФП может быть при синдроме Дауна, при низко расположенной плаценте, ожирении, наличии у беременной сахарного диабета, гипотиреоза. Может встречаться при нормально протекающей беременности. Существует зависимость уровня АФП от рассовой принадлежности.
ХГЧ и свободный эстриол являются белками плаценты, их уровень характеризует состояние плаценты на конкретном этапе беременности, может меняться, если у плода (и соответственно в плаценте), имеются хромосомные нарушения, при наличии угрозы прерывания беременности, изменений в плаценте вследствие инфекционного повреждения. Измененный уровень ХГЧ и свободного эстриола может быть при нормально протекающей беременности.
Типичным при наличии у плода синдрома Дауна является повышенный уровень ХГЧ в сочетании со сниженным уровнем АФП и свободного эстриола.
Уровень сывороточных маркеров в крови беременных меняется в соответствии со сроком беременности.
Так как лаборатории используют разные нормы для оценки маркеров, в зависимости от используемых реактивов, то принято оценивать уровни сывороточных маркеров в относительных единицах — МоМ (multiples of n — кратное от среднего значения).
| Типичные профили MoM — Первый триместр | ||
| Аномалия | PAPP-A | Своб. β-ХГЧ |
| Тр.21 (синдром Дауна) | 0,41 | 1,98 |
| Тр.18 (Синдром Эдвардса) | 0,16 | 0,34 |
| Триплоидия типа I/II | 0,75/0,06 | |
| Синдром Шерешевского-Тернера | 0,49 | 1,11 |
| Синдром Клайнфельтера | 0,88 | 1,07 |
Типичные профили MoM — Второй триместр
| Аномалия | АФП | Общ. ХГЧ | Св. эстриол |
| Тр.21 (синдром Дауна) | 0,75 | 2,32 | 0,82 |
| Тр.18 (синдром Эдвардса) | 0,65 | 0,36 | 0,43 |
| Триплоидия типа I/II | 6,97 | 13 | 0,69 |
| Синдром Шерешевского-Тернера | 0,99 | 1,98 | 0,68 |
| Синдром Клайнфельтера | 1,19 | 2,11 | 0,60 |
Изменение какого-то одного показателя биохимического скрининга не имеет существенного значения.
Корректно оценивать результаты пренатального скрининга с использованием компьютерных программ расчета генетического риска, в которых учитываются индивидуальные показатели каждой беременной — возраст, вес, этническая принадлежность, наличие некоторых заболеваний. Данные показателей УЗИ плода.
Результаты расчета Пр. Риска не являются диагнозом заболевания, а представляют собой оценку индивидуального риска.
В настоящее время, наиболее часто используемая стратегия — последовательно объединить риск, определенный по результатам скрининга первого и второго триместров с использованием компьютерного моделирования. В этой пошаговой последовательной стратегии, пары называются «скрининг-положительными» по синдрому Дауна, если срок беременности подтвержден при ультразвуковом обследовании, а предполагаемый риск равен или больше, чем риск для 35- летней женщины. В этот момент паре можно предлагать инвазивное пренатальное исследование, так как их риск по аутосомной трисомии достиг уровня риска у женщин старшего возраста, которым предлагается инвазивная процедура. Остальные пары с меньшим повышением риска затем проходят исследования во втором триместре, при этом для определения показаний к инвазивной процедуре используются комбинированные результаты как первого, так и второго триместра. Эта стратегия может обнаружить вплоть до 95% всех случаев синдрома Дауна с частотой ложно-положительных ответов около 5%.
Для обеспечения компьютерной автоматизации и обработки данных при проведении 2-х этапного пренатального скрининга в КДЛ «ГЛОРИ» инсталлировано лицензированное оборудование и реактивы для реализации программы «Калькулятор риска синдрома Дауна» (КРСД) Хема», разработанной совместно специалистами лаборатории пренатальной диагностики НИИ ПАГ им.Д.О. Отта РАМН и ООО «Интеллектуальные программные системы» (Санкт-Петербург).Программа рассчитывает срок беременности исходя из заключения, сделанного на основании УЗИ, и автоматически запрашивает ввод параметров 1-го или 2-го триместров беременности. Помимо срока беременности, программа учитывает вес беременной, число плодов и расовую принадлежность, наличие сахарного диабета. В отдельном файле автоматически происходит накопление статистических данных по всем проведенным исследованиям и формирование собственных медиан за весь период использования программы пользователем.
P.S.!!! — В случае получения показателей программы «Калькулятор риска синдрома Дауна» критического значения (менее 1:250), строго рекомендуется направить беременную женщину на консультацию в областной медико-генетический центр.
Источник
Анализ на хромосомную патологию плода
- Отзывы
- Лицензия
- Контакты
Анализ на хромосомную патологию плода
Во время беременности женщина проходит множество исследований, которые позволяют контролировать процесс развития плода, своевременно выявлять патологию и предотвращать её развитие. Важнейшим этапом обследования является анализ на хромосомную патологию плода (кариотип). Это особенно касается беременных с наследственными заболеваниями и высоким риском преждевременных родов. Такие пациенты должны быть проконсультированы генетиком: квалифицированный специалист способен определить вероятность развития у ребенка врожденных аномалий или генетических болезней. Однако все беременные должны проходить рутинное обследование — генетические тесты, так называемы НИПТы (неинвазивные пренатальные тесты).
Зачем нужна пренатальная диагностика
Основная задача, которую решает тест пренатальной диагностики — определение наличия генетических нарушений плода до его рождения.
Различают неинвазивную (т.е. без взятия тканей плода, по крови/УЗИ) пренатальную диагностику и инвазивную: взятие пуповинной крови, кусочка хориона/плаценты и/или амниотической жидкости.
Неинвазивная диагностика может быть проведена любой беременной: от минимальной (обязательной на территории РФ) до расширенной, проводимой по желанию супругов и дающей информацию по большему числу хромосомных нарушений.
Двойной и тройной тесты
Большая часть беременных в Российской Федерации, согласно стандартам, сдает первый генетический тест (так называемый первый скрининг) для исключения серьёзной хромосомной патологии плода. В число диагностируемых заболеваний входят синдромы Дауна, Эдвардса и Патау; тест проводят на сроке 10-12 недель беременности, чтобы дать возможность прервать беременность. Это так называемый двойной тест — пациентка сдаёт биохимический анализ крови и ей проводят ультразвуковое исследование (измеряется т.н. «воротниковая зона»). На основании полученных результатов рассчитывается вероятность рождения ребенка с хромосомной патологией.
Расчет может быть проведен с учетом нескольких (трех и даже четырех) показателей, в 16-18 недель. Обязательная сдача таких тестов отменена из-за низкой диагностической ценности, однако ультразвуковой скрининг в этом сроке мы в нашей клинике проводим. Отдельно следует упомянуть расширенные тесты, которые можно проводить уже с 9 недель беременности. Такие тесты могут давать информацию по большинству хромосом плода, сравниваясь по ценности и точности диагностики с инвазивными тестами. Существуют тесты, которые могут работать при суррогатном материнстве, при донорских программах и даже при двойнях (стандартные скрининги не дают таких возможностей).
Как рассчитывают риски хромосомных аномалий
Каждый скрининг рассчитывается по заложенной в методику формуле: к примеру, формула «Priska» отличается от формулы «Astraia». В случае анализа «Priska» показатель 1: 1000 считается пороговым; всё, что выше — высокий риск, всё, что ниже — низкий. И тот и другой метод дают вероятность наличия хромосомной патологии; по сути, наличие повышенной вероятности говорит только о вероятности, и требует уточнения. Именно получение точного ответа — цель инвазивной пренатальной диагностики. В случаях получения повышенного риска хромосомной патологии назначается консультация генетика.
Задачами специалиста по генетике являются:
сбор подробного анамнеза жизни беременной;
изучение истории болезни беременной и всех близких родственников с целью выявления болезней, передающихся наследственным путем (сахарный диабет, болезни сердца и др.);
определение вероятности того, может ли образ жизни будущей матери повлиять на внутриутробное и последующее развитие ребенка;
расшифровка результатов пренатальных тестов.
Расшифровка анализа
Результаты анализа расшифровывает, в первую очередь, акушер-гинеколог, ведущий беременность; получение нормальных или низких показателей риска не требует специальных знаний для расшифорвки. Если же результаты тестов оказались неблагоприятными, генетик и врач-акушер-гинеколог обязаны тщательно изучить результаты пренатального скрининга и согласовать их с семейной парой; специалисты информируют родителей о возможных рисках. При необходимости генетик назначает консультацию врача, который занимается лечением конкретной генетической аномалии, или врача-перинатолога, который ведет сложные беременности. Помощь специалиста позволяет будущим родителям подготовиться к рождению ребенка и изучить все тонкости постнатального периода.
Методами инвазивного (нехирургического) обследования беременных являются: биопсия хориона (предшественника плаценты), амниоцентез, кордоцентез (взятие крови из пуповины), а также редкие — биопсия кожи плода и эмбриоскопия. Их используют только в случае высокой вероятности развития генетического дефекта и аномалий.
Ультразвуковые маркеры
Врач ультразвуковой диагностики должен быть предупрежден о полученных результатах биохимического скрининга (и предыдущих ультразвуковых исследований). Специалист УЗИ обращает внимание на размер воротниковой складки, копчиково-теменной размер, частоту сердцебиения плода, состояние лицевого скелета, длины трубчатых костей, состояние мочевого пузыря, почек, кишечника, количество околоплодных вод. Любые отклонения в ультразвуковой картине могут говорить о наличии генетической патологии и должны быть оценены ведущим беременность акушером-гинекологом и генетиком.
Маркеры крови
При стандартном скрининге берут два показателя крови:
Ассоциированный с беременностью протеин-А (PAPP-A);
Свободный хорионический гонадотропин (бетта-фракция).
Эти показатели зависят от срока беременности; диапазон нормы широкий и зависит от многих обстоятельств, в т.ч. от региона проживания. При расчете учитываются данные анамнеза, и такой расчет позволяет более точно определить вероятность патологии плода.
Подготовка к анализу
Специальной подготовки не требуется: анализ крови сдают на голодный желудок, а в бланк отправки анализа вписывают данные анамнеза и УЗИ. Промежуток времени между взятием крови и проведением УЗИ-скрининга не должен превышать 72 часа.
Стоимость анализа
Первый скрининг в Российской Федерации проводится бесплатно, при наблюдении беременной в ж/к в рамках ОМС. Расширенные анализы оплачиваются самой беременностью и стоимость зависит от вида исследования и производителя теста; расширенные НИПТы могут стоить до 50 тысяч рублей.
Счастливые истории
Семья Дзагоевы
03 мая 2021
Теперь и я хочу написать свою историю счастливого материнства. За спиной 9 лет бесплодия, 4 попытки ЭКО, 3 из них не увенчались успехом! 1 попытка был
Читать историю
Хочу выразить огромную благодарность Самойловой Татьяне Евгеньевне! Благодаря ей я — счастливая мама! Наше знакомство началось в далёком 2010г., когда
Читать историю
Гринева Гульназ
19 фев. 2021
Хочу выразить огромную благодарность врачу от Бога Смирновой Анне Анатольевне! Именно благодаря ей вот уже пятый год мы являемся счастливыми родителям
Читать историю
В Фертимеде начиналась жизнь нашего мальчика. Ровно 5 лет назад там нам дали его первую фотку, на ней ему 8 недель и 1 день. Как же мы, будущие родите
Читать историю
Хочу выразить благодарность до ЛУНЫ И ОБРАТНО Диане Омаровне, Маргарите Бениаминовне, Михаилу Юрьевичу за нашего сына, в появление которого мы уже поч
Читать историю
Мне 40, моему мужу 49. У нас мужской фактор, с которым забеременеть очень сложно: большинство эмбрионов останавливаются на 5-тый день развития. Кроме
Читать историю
Наши московские каникулы были проведены в клинике «Фертимед» для исполнения самого сокровенного желания. После нескончаемых попыток забеременеть с пом
Читать историю
Невозможно выразить словами всю благодарность нашему волшебнику — Торчинову Асланбеку Руслановичу!!! Благодаря ему 29.03.2020 на свет появилась наша д
Читать историю
Хочу выразить огромную благодарность всем работникам данного центра за их профессионализм. Отдельное ОГРОМНОЕ СПАСИБО хотелось бы сказать нашему врачу
Читать историю
Орлова Ольга Александровна и Чемодуров Дмитрий Леонидович
24 июл. 2020
Хотим выразить огромную благодарность всем врачам этой клиники!
Благодаря вам, у нас в семье растут двое замечательных детишек — Захар (24.0
Читать историю
Здравствуйте!У нас необычная история.Первые наши дети с мужем рождены при ЕБ. Т.к. мы всегда хотели очень большую семью,то решили не останавливаться..
Читать историю
Моим детям уже 11 и 8 лет, но я периодически вспоминаю с благодарностью вас, дорогой Фертимед.
Особенно Анну Анатольевну, Диану Омаровну, Маргар
Читать историю
Нашей счастливой истории мы обязаны Смирновой Анне Анатольевне! Благодаря ее профессионализму на свет появился наш сынишка. Анна Анатольевна — замечат
Читать историю
Николай и Екатерина
19 фев. 2020
Многоуважаемый ФертиМед, мы с супругой хотим от души поблагодарить прекрасного врача, умницу и большого профессионала — Смирнову Анну Анатольевну и ск
Читать историю
Два года безуспешного хождения по врачам вместе с мужем. Нам посоветовали обратиться в Фертимед к Жорданидзе Диане Омаровне. Замечательный врач! Резул
Читать историю
Благодаря Вам, Вашей клинике и Смирновой Анне Анатольевне я пришла к заветной мечте после 7 лет скитаний от одного врача к другому. Благо, узнала про
Читать историю
Напишу и я историю. 7 лет бесплодия, 3 попытки ЭКО. От отчаяния иду сама прошу направление на лапароскопию. И в реанимации разговорилась с женщиной. К
Читать историю
Здравствуйте. Хочу выразить огромную благодарность вашему центру. Сложилось впечатление о сплоченном коллективе, настроенном на результат. Лечились у
Читать историю
Андрей и Александра
14 фев. 2019
Большая благодарность, от всей нашей большой семьи, всем сотрудникам центра за вашу работу, за улыбку на лице и веру в положительный результат! Михаи
Читать историю
Наш с супругом путь к счастью быть родителями начался в 2012 году после того, как отгремели звуки свадебного марша Мендельсона. Как и все, мы думали,
Читать историю
После замужества не могла забеременеть в свои 22 года, оказалось проблемы с маточными трубами. Когда я узнала, что самостоятельно не смогу никогда име
Читать историю
Хочется выразить огромную благодарность клинике ФертиМед, а особенно, врачу Асланбеку Руслановичу, за хорошее, трепетное отношение, а так же, за то, ч
Читать историю
Хочу выразить огромную благодарность замечательному доктору клиники ФертиМед Торчинову Асланбеку Руслановичу за нашего долгожданного сыночка. На протя
Читать историю
Необычный, наверное, отзыв у меня получится, так как это отзыв от новоиспечённого отца, да и вообще, я не очень понимаю, как можно выразить Вам нашу,
Читать историю
Впервые мы обратились в ФертиМед в далеком уже 2010 году, после 3х лет хождения по врачам и сдачи всяких экзотических анализов. К сожалению, первая по
Читать историю
Вышла замуж в 22 года, мужу было 23, о том что могут быть проблемы с зачатием никогда не могла подумать, оказалось после перенесено аппендицита в детс
Читать историю
Мы с мужем 6 лет мечтали о ребенке. У меня от первого брака есть взрослая дочь (20 лет),у мужа детей не было. Прошли несколько попыток Эко в р
Читать историю
Мы с мужем больше всего на свете хотели стать родителями, но время шло, скитания по разным врачам ни к чему не приводили, постоянные анализы и лечение
Читать историю
На свою спермограмму мой муж смотрел, как на приговор — ни одного сперматозоида. И причина непонятна. Была одна надежда — на ТЕЗУ. Нам объяснили, что
Читать историю
Я была готова на всё, чтобы родить ребенка. К своим 32 годам я уже перенесла пять операций на яичниках и от них остался один крошечный кусочек. На сти
Читать историю
У меня было две внематочных и никаких шансов родить своего ребенка.
Ирония заключалась в том, что мой ближа
Читать историю
Валентина и Михаил
14 окт. 2016
Мы с мужем прилетели с Камчатки. Очень хотели второго ребенка. ФертиМед посоветовали знакомые. Говорят, что у таких маленьких и худых женщин, как я, г
Читать историю
В ФертиМеде сначала не поверили, что у меня было 43 попытки ЭКО. В глазах персонала явно читалась недоверие и сочувствие — мол, женщина поехала голово
Читать историю
Когда я оставила мужа, с которым у нас было трое детей, никто этого понять, конечно, не мог, да и не хотел. И еще больше никто не мог понять то, что м
Читать историю
Валентина и Виктор
01 ноя. 2016
Наша Даша растет, в свои 1 год и 9 месяцев она очень смышленая девочка, учит азбуку в своем собственном планшете (настоящем, не игрушеч
Читать историю
Мне было 45, когда я созрела для ЭКО. При первой же встрече врач в ФертиМеде сказала: никаких шансов на ребенка со своими яйцеклетками. Сначала были ш
Читать историю
Я на 29 лет моложе мужа. У него трое взрослых детей, но мне очень хотелось своего и нашего совместного ребенка. Несколько последних лет муж очень боле
Читать историю
Я-счастливая мама! 5 лет стояния березкой, измерения базальной температуры, отслеживание овуляции, гистероскопия, лапарокопия (у мужа тоже), клостил
Читать историю
Теги:
Консультация врача-генетика Определение хромосомной патологии (кариотипа) Генетический анализ Обследование на генетические тромбофилии ПГД Эмбриона
Источник