38 неделя беременности с рубцом на матке
Содержание статьи
Ультразвуковая оценка рубца на матке
Эту статью я написал скорее для врачей и для самого себя в попытке разобраться в этом вопросе.
Для течения беременности и прогноза предстоящих родов с рубцом на матке важное значение имеет характер заживления рубца. В зависимости от характера заживления рубец может считаться полноценным, или состоятельным, и неполноценным, или несостоятельным.
Формирование неполноценного рубца на матке является хоть и не частым, но опасным последствием родов путём операции кесарево сечение, которое может стать причиной осложнений в последующие беременности. Эти осложнения могут включать: беременность в рубце на матке; приращение плаценты; расхождение или разрыв рубца.
На сегодняшний день существует неопределенность в отношении факторов, которые приводят к формированию неполноценного рубца и в отношении того, как распознать такой рубец.
В последние годы было проведено немало исследований с использованием ультразвука, которые описывают рубцы как неудовлетворительно, или плохо, неполно или неадекватно зажившие, но при этом совсем немного данных, чтобы связать морфологию рубца с функциональной целостностью нижнего сегмента матки.
Используется различная терминология, методы оценки и, как следствие, регистрируются различные результаты, однако до сих пор не существует консенсуса относительно распространенности, клинического значения и наиболее подходящего метода для оценки рубцов на матке.
Учитывая рост количества родов путём операции кесарево сечение (КС), становится все более важной разработка единого стандарта, который поможет выявить женщин с высоким риском осложнений, связанных с рубцом после КС.
Состоятельный рубец на матке — одно из главных условий консервативного ведения родов у строго отобранной группы женщин, перенесших кесарево сечение и реконструктивно-пластические операции на матке. Наличие состоятельного поперечного рубца на матке (что морфологически соответствует практически нормальному состоянию миометрия нижнего сегмента) обусловливает значительное уменьшение частоты развития акушерских и перинатальных осложнений.

С другой стороны, на сегодняшний день не достаточно исследований, позволяющих прийти к пониманию, может ли визуальная оценка рубца с помощью УЗИ рассказать нам что-нибудь о его состоятельности.
Это не значит, что специалисты УЗД расписались в собственной беспомощности. Многое уже сделано в этом направлении.
Но прежде, чем обсуждать ультразвуковые особенности оценки рубца на матке, давайте разберёмся, а что собственно мы должны/хотим увидеть?
Мне казалось, что лучше всего о полноценности и неполноценности рубца нам может рассказать гистологическое исследование.
Морфологическая характеристика заживления рассеченной стенки матки
При изучении характера восстановительного процесса в матке после миомэктомии, резекции двурогой матки, перфорации её и кесарева сечения было показано, что заживление рассеченной стенки матки может происходить путем как субституции (неполноценная регенерация), так и реституции (полноценная регенерация). При последнем виде заживления рубец в месте повреждения не выявляется.
Результаты экспериментальных исследований показывают, что в месте разреза тела матки через 1 сутки происходит слипание краев раны за счет фрагментов коллагеновых пучков, нитей фибрина, содержащих эритроциты, лейкоциты, лаброциты (тучные клетки), макрофаги, полибласты. В начале регенерации миометрия происходит размножение миоцитов и новообразование лимфатических и кровеносных сосудов. В стенках последних на 5—7-е сутки появляются эластические волокна, а фибробласты начинают продуцировать коллаген. К 20-му дню завершается врастание миоцитов в поврежденную область и восстанавливается аргирофильный каркас миометрия.
При неполноценном восстановительном процессе в гистологических препаратах среди участков миометрия нормального строения обнаруживали выраженные разрастания гиалинизированной ткани, среди которых располагались пласты атрофированных мышечных волокон. Отмечена также выраженная дезорганизация соединительной ткани: очаговый отек и разволокнение её, особенно вокруг сосудов, отек сосудистой стенки, ее значительный очаговый склероз и деформация.
Проведенные гистохимические исследования подтверждали прогрессирующий склероз соединительной ткани. Склеротические процессы выявляли также в прилежащих к рубцу тканях.
В работах многих авторов было убедительно показано, что на характер заживления рассеченной стенки матки влияет большое число факторов: состояние организма беременной перед родами, характер микрофлоры генитального тракта, длительный безводный промежуток, локализация разреза на матке и методика его ушивания, использованный шовный материал, продолжительность оперативного вмешательства, степень кровопотери и адекватность ее восполнения, проведенная в послеоперационном периоде инфузионно-трансфузионная и профилактическая антибактериальная терапия, послеоперационные гнойно-септические заболевания. Некоторые акушерские осложнения и экстрагенитальные заболевания (тяжелые формы гестозов, предлежание и преждевременная отслойка нормально расположенной плаценты, ожирение, анемия, хронические инфекции) приводят к развитию вторичного иммунодефицита, в условиях которого происходит неполноценная репарация рассеченной стенки матки.
При осложненном течении послеоперационного периода существенно ухудшается заживление рассеченной стенки матки, отмечается замещение гладкомышечных клеток пучками грубой волокнистой соединительной, нередко гиалинизированной ткани. В миоцитах выявляются признаки дистрофии. Установлены выраженные изменения сосудистой системы на участках бывшего повреждения миометрия: новообразованные кровеносные сосуды мелкого калибра с тонкими ломкими стенками (нередко отмечались экстравазаты).
Эластические волокна обнаруживали в небольшом количестве, нередко они были фрагментированными. В наиболее тяжелых случаях в месте бывшего повреждения передней стенки матки обнаруживали соединительнотканную пластинку, состоявшую из грубой волокнистой соединительной ткани с коллагеновыми волокнами, кровеносные сосуды и миоциты на данном участке отсутствовали.
В работах ряда исследователей установлено, что в отдаленном послеоперационном периоде в рубце могут прогрессировать склеротические процессы: мукоидное набухание, фибриноидные изменения и гиалиноз соединительной ткани и сосудов, деструкция и распад коллагеновых волокон на белковую и полисахаридную составные части. Вследствие этого врастающие в рубец мышечные волокна с течением времени подвергаются атрофии, т.е. происходит демускуляризация рубца. Все это свидетельствует о прогрессирующей неполноценности заживления данного разреза матки.
Следует уточнить, что клиницисты и морфологи вкладывают разный смысл в понятие «рубец на матке». В клиническом аспекте этим термином обозначают ситуацию, которая возникает у женщин после кесарева сечения или реконструктивно-пластических операций независимо от характера заживления рассеченной стенки матки.
Как я уже говорил, заживление разреза матки может происходить в виде полной (реституции) и неполной (субституции) регенерации. Именно при последнем варианте репарации рассеченной стенки матки речь может идти о наличии морфологического понятия «рубец на матке», т.е. в случае гистологического обнаружения выраженного разрастания гиалинизированной или фиброзной ткани.
Ну вот, казалось бы, и всё понятно!
Если заживление разреза матки произошло по типу реституции, то во время УЗИ рубец будет либо невидим, либо плохо различим на фоне неизменённого миометрия, и такой рубец следует считать полноценным. Если же область рубца явно выделяется за счёт своей гипер или гипоэхогенности, неоднородности по эхоструктуре и толщине, то значит, заживление тканей шло по типу субституции, и такой рубец следует считать неполноценным.
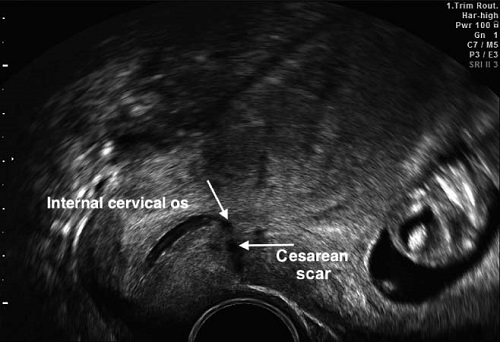
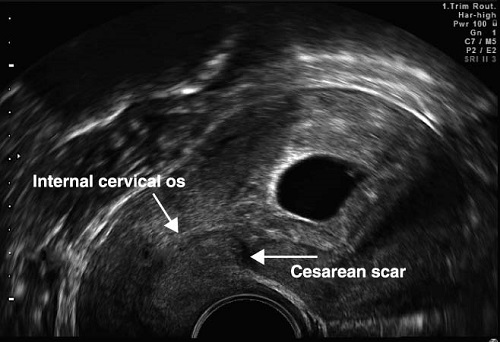
Проблема заключается в том, что при таком подходе подавляющее большинство женщин с рубцом на матке увидит заключение «НЕСОСТОЯТЕЛЬНЫЙ РУБЕЦ НА МАТКЕ!» со всеми вытекающими последствиями в виде «Какой ужас!!!! Вам вообще нельзя было беременеть, а эту беременность лучше прервать!!! За этим нужно ежедневно следить!!!! Это очень опасно!!!!»
Там где тонко, там и рвётся
Помимо эхоструктуры рубца, можно оценивать его толщину. И если рубец тонкий, то считать его несостоятельным. Но тут мнения учёных тоже расходятся. Когда измерять (до беременности, на раннем сроке, перед родами), как измерять (трансабдоминально, трансвагинально, с использованием метода гидросонографии), какую толщину считать границей между нормой и ненормой?
По данным проведенного клинико-морфологического анализа под руководством А.Н. Стрижакова и В.А. Лебедева (материал для исследования получали во время повторных операций кесарево сечение):
Полноценным следует считать нижний сегмент матки при:
• его толщине не менее 4—5 мм;
• четко определяемом слое миометрия по всей длине бывшего разреза на матке;
• отсутствии локальных истончений в этой области.
К признакам несостоятельности поперечного рубца следует относить:
• толщину ткани нижнего сегмента менее 3 мм;
• наличие в ней рубцовых изменений по всей длине или локальных.
Исследование Rozenberg показало, что на сроке 36-38 недель беременности толщина миометрия в области нижнего сегмента ≥3,5мм говорит о высокой (99.3%) безопасности вагинальных родов. Толщина истмуса <3,5мм не позволяет спрогнозировать разрыв матки, самопроизвольные роды возможны, но в 11,8% случаев они получили осложнения.
В Канаде и Швейцарии в последние годы измерение толщины нижнего сегмента матки проводится на сроке 36-39 недель, только тем женщинам с рубцом на матке, у которых рассматривается возможность родов через естественные родовые пути, и нижней границей считается толщина истмуса 2мм в Канаде и 2,5мм в Швейцарии.
Ряд исследований показал, что для полного заживления тканей после операции кесарево сечение требуется не менее 6 месяцев, и что оптимальным временем для оценки рубца на матке является период 6-9 месяцев после КС.
Так же исследования показали, что трансвагинальное исследование предпочтительнее трансабдоминального при оценке нижнего сегмента матки.
Сообщается, что использование 3D УЗИ улучшает надёжность измерений толщины миометрия в области рубца у беременных женщин. Однако его использование требует специальной подготовки, больше времени для исследования и УЗИ аппараты с возможностью проведения 3D исследований. Одной из проблем при оценке рубца с помощью технологий 3D вне беременности и при низком расположении головы плода во 2-3 триместре, является отсутствие хорошего контраста между стенкой матки и окружающими тканями, что необходимо для оптимального 3D изучения рубца.
Вне беременности возможно проведение гидросонографии, когда в полость матки вводится физиологический раствор или специальный гель. Исследования показали, что толщина миометрия в области рубца на матке при проведении гидросонографии спустя 6-9 месяцев после КС ≤2,5мм повышает риск разрыва рубца на матке в последующие беременности.
Методика оценки рубца на матке:
В целом, существует три слоя, которые могут быть идентифицированы в области нижнего сегмента матки во время беременности, используя B-режим: хориоамниотическая мембрана с децидуальным эндометрием; мышечный слой; пузырно-маточная складка.
При проведении операции КС поперечный разрез производится на 2-3см ниже верхнего края пузырно-маточной складки, а в случае экстренного КС при полном открытии, разрез часто смещается гораздо ниже, к внутреннему зеву.
Рубец обычно хорошо определятся вне беременности и в первом триместре беременности, чаще как гипо или, реже, гиперэхогенная линия на передней стенке нижнего сегмента, лежащая между пузырно-маточной складкой и внутренним зевом шейки матки.
Большинство исследователей предлагают измерять только мышечный слой, используя термин Толщина Остаточного Миометрия (ТОМ).
Есть работы, посвящённые оценке «ниши» под рубцом, или «дефект рубца», как её ещё называют.
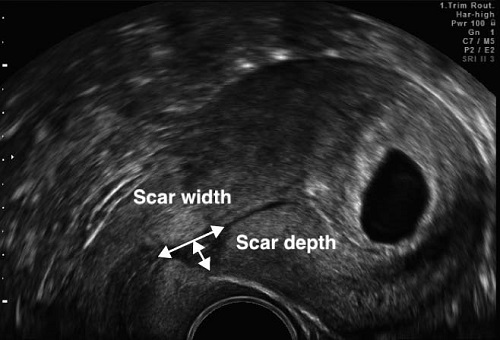
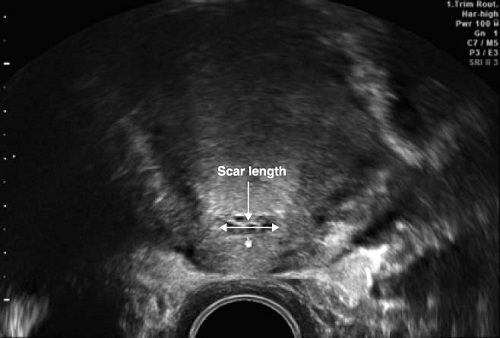
Считается, что если глубина «ниши/дефекта» более 50% по отношению к ТОМ, то риск осложнений со стороны рубца во время беременности и родов повышен.
Заключение
И так, отправляя беременную женщину на УЗИ рубца на матке, акушер-гинеколог должен понимать, что:
УЗИ в данном вопросе является лишь вспомогательным методом обследования, позволяющим выявить группу женщин, у которых риск осложнений, связанных с рубцом выше, чем у большинства.
Исследование рубца более объективно вне беременности и в первом триместре беременности. Адекватно оценить толщину рубца в конце второго – третьем триместре, тем более на всём его протяжении очень часто не представляется возможным.
Решение о возможности ведения родов через естественные родовые пути при наличии рубца на матке принимается акушером-гинекологом в родильном доме в сроке близком к доношенному на основании целого ряда данных анамнеза и клинико-лабораторных обследований, а не на основании измеренной с помощью УЗИ в каком-то месте толщины нижнего сегмента матки.
Если вопрос о самопроизвольных родах не стоит, то динамическое УЗИ рубца на матке во 2-3 триместрах не целесообразно, так как, во-первых, до сих пор нет понимания того, может ли визуальная оценка рубца с помощью УЗИ рассказать нам что-нибудь о его состоятельности, а во-вторых, даже угрожающий разрыв матки по рубцу сопровождается определенным симптомокомплексом (тошнота, рвота, боли в эпигастрии, мигрирующие в нижние отделы, боли в пояснице, по типу почечной колики, прогрессирующее паническое состояния, чувство жара, тахикардия, снижение АД, нарастающая локальная болезненность в надлобковой области). В приказе № 572н, приложение 5, есть пункт «УЗ-контроль состояния рубца», но регламента каким образом это делать или как часто контролировать, на законодательном уровне, не существует, поэтому давайте не будем сами себе создавать проблемы и перекладывать ответственность.
УЗ оценка состояния рубца после консервативной миомэктомии невозможна.
Врачам УЗД в заключении следует избегать оценки состоятельности или несостоятельности рубца на матке, а правильнее говорить о том, что «Риск разрыва матки по рубцу при беременности и в родах повышен».
Источники информации:
https://medbe.ru/materials/kesarevo-sechenie/morfologicheskaya-kharakteristika-zazhivleniya-rassechen…
https://onlinelibrary.wiley.com/doi/10.1002/uog.10077/full
Источник
Можно ли самостоятельно родить с рубцом на матке?
Почему образуется рубец на матке
О том, что такое рубец на матке, женщина чаще всего узнает после кесарева сечения. В результате этой операции повреждаются слизистая оболочка и нервные окончания маточно-влагалищного сплетения, а по окончании на матку накладывается послеоперационный шов, который через полгода-год трансформируется в плотное образование — рубец.
За состоянием послеоперационного шва тщательно наблюдает гинеколог, оценивая его вид и структуру. И лишь спустя несколько месяцев или даже год после формирования рубца врач дает окончательное заключение: сможет ли женщина рожать следующих детей самостоятельно.
Какие еще причины, кроме кесарева сечения, могут привести к рубцу на матке?
- повреждение (разрыв) матки во время гиперстимуляции родовой деятельности;
- стремительные роды;
- многоплодная беременность;
- разрывы шейки матки, промежности, стенок матки.
Наблюдение за состоянием рубца на матке
После того, как женщина выписалась из роддома с рубцом на матке, за состоянием ее шрама гинеколог будет наблюдать в течение целого года.
Для этого врач может назначить:
- УЗИ: чтобы оценить форму, длину и толщину рубца, возможное наличие на нем трещин или разрывов;
- рентген (гистерографию): чтобы более точно оценить структуру рубца;
- гистероскопию: гистероскопом исследуют полость матки, чтобы увидеть цвет шрама и оценить кровеносную сеть в его тканях;
- МРТ: чтобы понять — насколько прочна мышечная ткань шрама.
Рубец на матке: норма и патология
Состоятельный рубец на матке — это шрам с хорошим уровнем эластичности. В основном он состоит из мышечных клеток и по составу близок к тканям, из которых строится маточная стенка. Если ваш рубец признан состоятельным — значит, он выдержит следующую беременность и роды. Чтобы сделать окончательный вывод, врач определит толщину шва: норма рубца на матке во время планирования беременности должна составлять не менее 3 миллиметров. Такой запас прочности считается хорошим, если учесть, что шов будет растягиваться, и к третьему триместру достигнет 1-2 миллиметров. При таких параметрах риск расхождения шва будет маловероятен и, скорее всего, женщина сможет родить самостоятельно.
Так ли опасен рубец на матке?
Комментарий эксперта:
Современный врач рассматривает состояние женщины не с точки зрения толщины рубца на матке, он оценивает клинические проявления ее беременности. Если у беременной нет локальной болезненности при пальпации рубца (она может потрогать его самостоятельно), нет кровянистых выделений из половых путей и ребенок хорошо себя чувствует по данным КТГ, толщина рубца на матке не имеет принципиального значения. В соответствии с европейскими клиническими рекомендациями, нормальной считается толщина рубца на матке около 2 мм, в соответствии с российскими рекомендациями — около 3 мм. Такие параметры рубца позволяют беременной спокойно выносить и родить ребенка. Кстати, сегодня все роддома Москвы уже готовы принимать самопроизвольные роды у беременных с рубцом на матке, однако в реальности это пока происходит лишь в 1% случаев. В большинстве вариантов врачи пока не готовы к подобным родоразрешениям и предпочитают провести беременной с рубцом кесарево сечение.
Несостоятельный рубец на матке имеет совсем незначительную толщину — не более 1 миллиметра. Обычно такой тонкий шов неоднороден: на его протяжении встречаются и совсем тонкие нити, и утолщенные фрагменты, и углубления. Он практически не содержит эластичных мышечных волокон, а состоит из соединительной ткани, которая плохо растягивается. Истончение рубца на матке при беременности является причиной того, что гинеколог сообщает женщине о наличии проблемы: по мере роста плода и увеличения матки существует большой риск разрыва рубца на матке во время беременности.
Насколько опасно расхождение шва на матке?
Комментарий эксперта:
В случае расхождения рубец не лопается, как мыльный пузырь, он расползается по швам, и этот процесс происходит в течение 4-5 часов. При этом у беременной появляются ноющие боли, кровянистые выделения. Не стоит этого пугаться, потому что в такой ситуации у женщины достаточно времени, чтобы без паники приехать в родильный дом.
Безопасными можно считать роды с рубцом на матке, при условии, если у беременной:
- плацента находится вне рубца;
- масса плода, не превышает 3600 гр;
- наличие только одной операции кесарева сечения;
- индекс массы тела не превышает норму;
- при наложении шва были применен современный рассасывающийся шовный материал;
- отсутствует анатомическое сужение таза;
- толщина нижнего сегмента шва по УЗИ составляет не менее 3 мм.
Беременность с рубцом на матке
Женщины, пережившие кесарево сечение, часто задаются вопросом: как совместить рубец на матке и беременность? По мнению специалистов, это вполне реально, однако необходимо соблюдать определенные правила.
- Во-первых, постараться избежать новой беременности и аборта в течение 2-х лет после кесарева сечения. За два года способен сформироваться эластичный состоятельный рубец на матке. Внутриматочную спираль для предохранения от беременности в такой ситуации поставить не удастся, поэтому женщине необходимо будет выбрать либо барьерный способ контрацепции, либо гормональный.
- Во-вторых, максимальный перерыв, который рекомендуют делать гинекологи перед планированием очередной беременности, составляет не более 4-х лет. Позже мышечные волокна шва постепенно будут атрофироваться и потеряют возможность эластично растягиваться.
Роды с рубцом на матке
Если врач оценил рубец на матке как несостоятельный — женщину, скорее всего, ждет плановое кесарево сечение. В случае с состоятельным швом вполне реально ожидать естественных родов с рубцом на матке. Однако такую роженицу обычно направляют не в стандартный роддом с обычным родильным залом, а в многофункциональный центр, где возможна экстренная (в течение 10 минут) помощь хирурга, анестезиолога и неонатолога. Помощь этих специалистов понадобится женщине, если в процессе естественных родов произойдет разрыв матки. Кроме того, весь процесс родов проходит при мониторинге сердечной деятельности плода.
Когда роды уже состоялись, гинеколог введет женщине внутривенный наркоз и затем проведет осмотр и пальпацию стенок матки, чтобы понять — не произошли ли разрывы или трещины в области рубца. При обнаружении проблем будет сразу же назначена срочная операция: чтобы не случилось внутрибрюшного кровотечения, образовавшийся разрыв будет ушит.
Можно ли расстаться с несостоятельным рубцом?
Да, такое возможно, но исключительно по медицинским показаниям. Операция, позволяющая убрать старый, несостоятельный рубец на матке и сформировать новый — состоятельный, называется гистероскопической метропластикой. Ее проводят беременной женщине с несостоятельным рубцом на матке.
Операция проводится под наркозом.
Как ускорить заживление рубца?
Комментарий эксперта:
Это возможно сделать при помощи стволовых клеток: исследования показывают, что введение мезенхимальных стволовых клеток безопасно ускоряет заживление рубца. При этом сами клетки полностью выводятся из организма женщины уже через 2-3 месяца.
Комментарий эксперта:
Для будущих мам, у которых уже была одна операция планового кесарева сечения, шансы родить самопроизвольно с рубцом на матке близки к 100%. В нашем Национальном медицинском исследовательском Центре акушерства, гинекологии и перинатологии им. В.И. Кулакова беременных с рубцом на матке не госпитализируют заранее — мы всегда ждем, чтобы у женщины развилась самостоятельная родовая деятельность. Такой беременной мы говорим: «Приходите к нам ровно в 40 недель». Таким образом, мы даем шанс женщине, чтобы схватки появились у нее без стимуляции, без вскрытия плодного пузыря. Если в 40 недель беременности схватки все же не начались и излития вод не произошло — мы проводим повторное кесарево сечение.
Источник