35 недель беременности гипоксия плода
Содержание статьи
Гипоксия плода: симптомы и последствия
Рейтинг: 5/5 (1)
Находясь в утробе мамы, ребенок самостоятельно не дышит. Его легкие полноценно заработают после рождения. Но поступление кислорода в организм плода необходимо для полноценного развития. Во время беременности он транспортируется из организма мамы через стенки плаценты, попадая в организм малыша. При нарушении поступления кислорода наступает внутриутробная гипоксия плода, последствия которой неблагоприятные при несвоевременном принятии мер.
Гипоксия плода и ее формы
Гипоксия плода – это отклонение при беременности, при котором отмечается нехватка кислорода для развития будущего ребенка.
При недостаточном поступлении кислорода происходит нарушение правильного формирования органов. Также перестают нормально функционировать уже сформированные системы и органы. Такое состояние может быть на разных сроках беременности. Могут быть осложнения во время родов при гипоксии плода.
При нехватке кислорода в период закладки и формирования органов могут быть спровоцированы сильные нарушения эмбриона, вплоть до увечий. На поздних сроках вынашивания и перед родами гипоксия отразится на работе ЦНС ребенка, его физическом развитии.
Определяют 2 вида гипоксии плода – острая и хроническая.
- Хроническая форма развивается постепенно, когда ребенок длительное время испытывает кислородное голодание.
- Острая гипоксия имеет внезапное развитие. Обычно она бывает уже во время родов, но может проявиться в любой период беременности.
Причины хронической и острой гипоксии плода
Факторов, влияющих на недостаток поступления кислорода ребенку, может быть много.
Причиной хронической внутриутробной гипоксии плода могут стать заболевания будущей матери:
- интоксикация организма вследствие влияния разных факторов;
- анемия;
- заболевания сердца и сосудов;
- патологические процессы в легких;
- сахарный диабет.
Другими причинами могут быть:
- заболевания плода (инфекции, врожденные аномалии, внутричерепная травма);
- продолжительный токсикоз;
- тонус матки;
- многоводие;
- многоплодная беременность;
- нарушение кровотока вследствие обвития пуповиной конечностей, прижатие ее при тазовом
- предлежании;
- стрессы матери (в этот период женщина реже дышит, нарушая полноценный приток кислорода к ребенку).
Причины острой гипоксии:
- множественное плотное обкручивание пуповины вокруг шеи малыша;
- несвоевременное отслоение плаценты;
- скоротечные или затянувшиеся роды;
- разрыв матки;
- применение анестезии при родах;
- продолжительное предлежание головки в малом тазу.
Симптомы и диагностика гипоксии плода
Как определить гипоксию плода? В начале беременности признаки гипоксии плода обнаружить тяжело. При наличии анемии специалист может только делать предположение о недостатке кислорода для плода. Поэтому, чтобы обнаружить первые признаки гипоксии плода при беременности, необходимо использовать специальные исследования.
- Допплерометрия – исследование, обнаруживающее сердцебиение малыша. При брадикардии (низкой частоте биения сердца) можно предполагать наличие гипоксии.
- Узи – диагностика, которая по соответствию физических данных плода, состоянию плаценты может определить данное состояние у ребенка. Очень важно на ранних сроках беременности внепланово проводить обследования, особенно при наличии хронических заболеваний у матери, работе в плохо проветриваемом помещении и т.д.
Во второй половине вынашивания ребенка женщина сама чувствует шевеления плода. Можно провести диагностику способом «Методика 10» – счет ощутимых движений. За день их должно быть не менее 10. Если они проявляются реже, есть повод для беспокойства.
После 30 недели можно проводить кардиотокографию, которая может показать признаки гипоксии плода на поздних сроках беременности. Нередко результаты обследования ложные, поэтому его необходимо пройти несколько раз, чтобы подтвердить результат.
Амниоскопия – исследование состояния околоплодных вод. При наличии гипоксии они становятся мутными.
Для более точного диагноза назначаются дополнительные анализы крови (биохимические, гормональные). Они могут определить наличие продуктов окисления жиров, увеличение числа ферментов, которые говорят о данной патологии.
Лечение гипоксии плода при беременности
При своевременном диагностировании заболевания, отсутствии необходимости оперативного вмешательства, проводится лечение. Как лечить гипоксию плода? Сначала нужно устранить заболевание матери, если оно стало причиной недостатка кислорода у плода.
Необходима коррекция экстрагенитальной патологии беременной, нормализация кровообращения плаценты. Лечить гипоксию плода можно в амбулаторных и стационарных условиях. Все зависит от степени тяжести болезни.
Женщине в этот период необходим покой, соблюдение постельного режима. Рекомендуется оксигенотерапия и медикаментозные средства.
- Препараты для снижения тонуса матки: но-шпа, папаверин, бриканил, эуфиллин.
- Для восстановления кровоснабжения: аспирин, реополиглюкин.
- Для улучшения проницательной способности клеток: липостабил, эссенциале-форте.
- Для восстановления обмена веществ: глутаминовая кислота, витамины С и Е, глюкоза.
При неэффективности комплекса терапевтических мер для лечения гипоксии плода может быть принято решение об экстренном разрешении родов, если плод уже жизнеспособный. При хронической гипоксии используют кардиомониторинг. Он позволяет вовремя предпринять меры при различных отклонениях во время родов.
Если острая гипоксия возникла при родах, потребуются реанимационные действия малышу. После родов рекомендуется посещение детского невролога и проведение нейросонографии, чтоб исключить скрытую гипоксию у ребенка.
Последствия гипоксии плода для ребенка
Последствия острой и хронической гипоксии плода могут быть разными. Дети, рожденные с хронической гипоксией беспокойные, с плохим аппетитом, нарушением работы вегетативной системы.
Последствия хронической гипоксии:
- поражения ЦНС;
- расстройство физического развития;
- нарушение формирования внутренних органов;
- плохая адаптация к жизни вне утробы.
Опасность острой формы заболевания в том, что она проявляется мгновенно. Если не предпринять неотложных мер, ребенок может погибнуть.
Последствия острой гипоксии:
- отмирание нервных клеток вследствие кислородного голодания вызывает патологии головного мозга, нарушения психического и умственного развития ребенка;
- ишемические изменения органов;
- кровоизлияния во внутренние органы.
Профилактика гипоксии плода: рекомендации беременным
Профилактика гипоксии плода состоит из комплекса мер, способствующих предотвращению заболевания и его последствий.
Для этого необходимо:
- обследоваться на TORCH-инфекции перед запланированной беременностью (краснуха, токсоплазмоз, вирус герпеса, цитомегаловирус);
- стать на учет в женской консультации до 12 недель беременности;
- регулярно проходить осмотр у гинеколога согласно графику посещений;
- своевременно проводить УЗИ-диагностику;
- устранить факторы, которые впоследствии могут привести к гипоксии;
- сдавать необходимые анализы в назначенные сроки;
- соблюдать режим дня (спать не менее 8 часов, гулять на свежем воздухе);
- отказаться от вредных привычек;
- избегать нервных напряжений;
- сбалансировано и правильно питаться.
Видео о гипоксии плода
Представленное видео описывает возможные причины и признаки гипоксии плода. Опытные специалисты расскажут о последствиях данного отклонения при беременности.
Беременная женщина, независимо от того, входит ли она в группу риска, должна следить за своим здоровьем, и следовать всем рекомендация. Вы хотите выносить и родить здорового ребенка? Ответ очевиден. Поэтому необходимо всячески оградить будущего малыша от кислородного голодания. Здоровые дети – залог здорового будущего. Поделитесь своим опытом и возникшими вопросами с нами!
Источник
Почему возникает риск гипоксии плода на 35 неделе беременности?
К 35 неделе с организмом мамы и малышом происходят многочисленные изменения. Так как ребёнок значительно вырос, то внутриутробного пространства стало значительно меньше. Обычно к этому времени кроха весит около двух с половиной килограмм, а его рост может составлять до сорока пяти сантиметров.
Количество движений ребёнка значительно сократилось из-за уменьшения пространства для манёвров, а также изменился их характер. Практически все жизненно важные системы малыша работают на полную мощность, и он вполне жизнеспособен даже вне организма матери. Основными направлениями в развитии маленького сейчас является набор мышечной массы и подкожного жира, а также дальнейшее развитие половой, выделительной и нервной систем.
Состояние будущей мамы на этом сроке беременности можно охарактеризовать как радостное ожидание. Обычно именно в это время начинается долгожданный отпуск по декрету, во время которого можно заняться своим здоровьем и подготовкой к рождению крохи. Так как плод всё время растёт и развивается, то живот достиг уже довольно больших размеров. Некоторые движения и даже обычные повседневные дела могут доставлять дискомфорт. Не стоит бояться просить помощи у членов семьи или родных, а тем более переоценивать свои возможности. Из-за большого живота иногда дискомфорт может причинять не только процесс принятия пищи, но и дыхание. Для того чтобы этого избежать, стоит кушать небольшими порциями, но через короткий промежуток времени. Если постепенно приучить себя к этому, то можно значительно облегчить себе задачу по возвращению дородовых параметров. Кроме того существенно увеличивается вероятность отёков, а поэтому врачи рекомендует периодически менять положение тела. Мочеиспускание учащается, что иногда может мешать спать.
У врачей и психологов существует несколько рекомендаций для будущих мам, касающихся именно этого времени. Как ни странно, но отец ребёнка обычно паникует намного больше, чем сама женщина. Поэтому морально готовить своего мужа, детей и других членов семьи нужно начинать с этого времени. Можно начать посещать родительские курсы совместно с мужем, чтобы он осознал круг своих обязанностей и мог помочь в непредвиденной ситуации.
Это радостное время может омрачить лишь несколько неприятных вещей, в том числе и гипоксия плода на 35 неделе. Не стоит сразу паниковать и погружаться в депрессию, поскольку этот диагноз вовсе не так опасен, как может показаться. Кроме того, можно разобраться в причинах его возникновения и методах предупреждения. Внутриутробная гипоксия плода представляет собой процесс, при котором организм малыша не в полной мере снабжается кислородом. То есть кровь, которая поступает от матери к ребёнку, имеет недостаточное количество этого вещества.
Это значит, что она не может обеспечить правильную работу кровеносной и нервной систем, что может повлечь за собой патологии в развитии плода. Первой рекомендацией специалистов является не впадать в панику, поскольку любое эмоциональное состояние матери тут же передаётся малышу.
К тому же, для развития ребёнка опасна только гипоксия хронического характера, длящаяся около десяти суток и более.
Гипоксия плода при беременности может быть вызвана целым рядом причин. В основном, это происходит из-за различных заболеваний мамы. В число таких заболеваний входят анемия, различные хронические болезни (врождённые нарушения в работе сердца, диабет, заболевания почек) .
Но таким же образом гипоксия плода, симптомы которой врач определяет с помощью обследований, может произойти и из-за болезней самого малыша. В их число входят возможность попадания инфекции, гемолитическое заболевание, врождённые патологии в развитии.
Основной целью врача при этом становится обнаружить и помочь устранить проблему. Помочь ему в этом нелёгком деле может и сама женщина, так как отследить количество и характер толчков малыша может только она сама.
Гипоксия плода, лечение при которой может назначать только специалист, обычно определяется по резкому увеличению или уменьшению количества толчков крохи. Если гипоксия наблюдается уже довольно длительный срок, то толчки ребёнка могут постепенно начать затихать или даже прекратиться вообще. Если будущая мама начала ощущать что-то подобное, то нужно обратиться к специалисту, и только он может принять необходимые меры по диагностике и лечению. Обычно в число возможных обследований при данной проблеме входят амниоскопическое, ультразвуковое, допплерометрическое и кардиотогографическое исследования.
Не нужно сразу опускать руки при диагнозе «гипоксия плода». Как определить и как бороться с этой проблемой? Существует целый комплекс терапевтических методов и процедур, которые помогут справиться с этим заболевание, главное – своевременно принять меры. Для того чтобы вылечить гипоксию, прежде всего, необходимо устранить её причину. Не нужно бояться и того, что может потребоваться госпитализация, поскольку в таком случае врач может постоянно следить за состояние пациентки и ребёнка. Лучше при этом лежать в постели и стараться находиться в хорошем настроении. Иногда при хроническом или же остром характере протекания болезни, а особенно, на самых поздних сроках беременности, могут понадобиться экстренные меры. Изредка для сохранения малыша и здоровья матери может понадобиться хирургическое извлечение плода методом кесарева сечения.
Будущим мамам стоит помнить, что при внезапном изменении характера и количества движений ребёнка нужно сразу же на всякий случай проконсультироваться с врачом для выявления возможных проблем, поскольку всякую болезнь легче предупредить или попытаться её избежать, чем потом лечить.
Чтобы избежать развития гипоксии, можно долго гулять и заниматься плаванием, йогой или другими разрешёнными для беременных нагрузками. Если здоровье будущей мамы и малыша в норме, то дополнительно можно пройти курс насыщения организма кислородом. Но перед тем, как решиться на гипербарическую оксигинацию, нужно обязательно посоветоваться со своим врачом.
Источник
Внутриутробная гипоксия плода: симптомы и последствия
Во время внутриутробного развития плод не может дышать самостоятельно. Легкие будущего ребенка не расправились, к тому же они наполнены жидкостью, поэтому воздух не может в них циркулировать. Но для поддержания жизни малышу тоже требуется кислород, и за функцию насыщения клеток плода этим важнейшим элементом отвечает материнская плацента. В том случае, если плод испытывает дефицит кислорода, развивается гипоксия — состояние кислородного «голода».
Какие явления наблюдаются при гипоксии плода?
В медицине рассматривают два вида гипоксии: острая и хроническая. Острая гипоксия наблюдается в течение нескольких часов во время родового процесса и происходит по причине замедления притока крови к плаценте со стороны матери. Хроническая гипоксия характеризуется длительными нарушениями притока крови к плоду по причине сбоев в функциях плаценты.
Столкнувшись с хронической гипоксией, плод начинает меньше расти, меньше двигаться, меньше производить амниотической жидкости и замедляется кровоток к мозгу. При более критических уровнях гипоксии поток крови к плоду во время определенных фаз сердечного цикла может замедляться, останавливаться или даже идти в обратном направлении.
Хроническая гипоксия плода
Если беременная женщина не во время становится на учет и не наблюдается у опытного специалиста, обнаружение гипоксии плода может произойти поздно. В результате малыш длительное время испытывает неудобства из-за недостатка кислорода, что называется хронической гипоксией плода. Обычно в этом случае плод недостаточно развит, сильно отстает по размеру органов от «сверстников». Если хроническое кислородное голодание развивается незадолго перед родами (с 28 недели), то у малыша может наблюдаться недоразвитие ЦНС, проблемы с физическим развитием: задержка роста, низкая масса тела. Такие дети после рождения могут болеть с первых же дней после родов, так как не способны быстро адаптироваться к новым условиям жизни вне плаценты. Обычно у них присутствуют те или иные вегетативные нарушения.
Факторы риска для хронической гипоксии:
- многоводие или маловодие (данные диагнозы напрямую не вызывают гипоксию, но они являются симптомами осложнений, которые провоцируют нехватку кислорода),
- задержка внутриутробного развития плода (ЗВУР плода),
- преэклампсия,
- эклампсия,
- гестационный диабет,
- многоплодная беременность.
Как лечат хроническую гипоксию плода?
Методы лечения выбирает только наблюдающий беременную врач. В зависимости от причины гипоксии они могут включать:
- Использование препаратов для улучшения микроциркуляции крови в плаценте и матке, а также глюкозы, средств для расслабления гладкой мускулатуры (токолитиков).
- Оксигенотерапию.
- Коррекцию хронических и острых патологий у самой беременной.
- Строгий постельный режим и т.д.
Острая гипоксия плода
Чаще всего острая гипоксия развивается во время затянувшихся родов или при прочих нарушениях родовой деятельности, но иногда это состояние возникает и на ранних сроках беременности. Если острую гипоксию во время не ликвидировать, это может привести к страшным последствиям.
Общие факторы и причины, которые могут привести к гипоксии во время схваток и родов (острая гипоксия):
- низкий уровень кислорода у матери (женщина неправильно дышит, или это является вторичным последствием введения наркоза);
- низкое кровяное давление у матери;
- повышенный тонус матки;
- отслойка плаценты;
- пережатие пуповины;
- снижение функций плаценты при переношенной беременности.
Лечение острой гипоксии
Состояние часто требует госпитализации (во время беременности) или принятия срочных мер (в родах):
- Введение внутривенно сосудорасширяющих средств, глюкозы, инсулина, глюконата кальция и т.д.
- Экстренное введение атропина сульфата, в том числе роженице и плоду.
- Ингаляции кислородом через маску.
- Иногда — срочное оперативное родоразрешение.
Симптомы гипоксии плода
 Если срок беременности не превышает 12-18 недель, выявить кислородное голодание у будущего ребенка самостоятельно невозможно, ведь плод еще не шевелится, следовательно, женщина практически ничего не ощущает. Необходимо обследование с применением инструментальных методов, поэтому на первый план выходит своевременное прохождение плановых обследований. При наличии факторов риска в здоровье матери требуются более частые обследования — внеплановые. Показаниями к ним становятся сахарный диабет и прочие системные нарушения в организме, частые болезни легких.
Если срок беременности не превышает 12-18 недель, выявить кислородное голодание у будущего ребенка самостоятельно невозможно, ведь плод еще не шевелится, следовательно, женщина практически ничего не ощущает. Необходимо обследование с применением инструментальных методов, поэтому на первый план выходит своевременное прохождение плановых обследований. При наличии факторов риска в здоровье матери требуются более частые обследования — внеплановые. Показаниями к ним становятся сахарный диабет и прочие системные нарушения в организме, частые болезни легких.
Если срок беременности уже большой, а женщина ощущает толчки и движения плода, выявить гипоксию намного проще. Существует особая «Методика 10», которая направлена на определения симптомов кислородного голодания. Начиная с пробуждения, следует подсчитывать шевеления малыша. Идеально, когда за весь день их будет 10 и более. Конечно, имеются ввиду не единичные движения, а эпизоды активности плода. Обычно они длятся 1-2 минуты. Если шевеления плода редкие, то это — точный признак кислородного голодания.
Но если движения плода слишком частые, это также может означать какие-либо неблагополучия в его состоянии. Некоторые специалисты относят к признакам гипоксии икоту будущего ребенка, другие утверждают, что это обычный физиологический признак, совершенно неопасный для малыша.
Методы выявления гипоксии плода
При проведении обычного УЗИ беременной острая гипоксия может выявляться в виде помутнения околоплодных вод. Но точная диагностика кислородного голодания должна быть комплексной. Лучше всего патологическое состояние определяется при помощи КТГ:
- Для обнаружения хронической гипоксии выполняется функциональная проба с нагрузкой. Женщину просят 4 минуты подниматься и опускаться по ступенькам. Еще до выполнения пробы фиксируется частота сокращений сердца плода. Тот же самый показатель измеряют после физической активности матери. Если плод благополучно развивается, ЧСС составляет 116-160 ударов за минуту. Если у плода кислородное голодание, у него присутствуют разные виды аритмии или монотонность ритма сердца.
- Проба с применением холода. Это исследование дает снижение частоты сердечных сокращений на 10 ударов в минуту, но при гипоксии показатель не меняется.
- Задержка дыхания. Когда мать задерживает дыхание на вдохе и выдохе, то частота сердечных сокращений у плода понижается или увеличивается на 7 единиц соответственно. При гипоксии плод не реагирует на такие изменения.
- Окситоциновая проба. Беременной вводят 1 мл. раствора окситоцина с глюкозой определенным образом. Если плод нормально развивается, частота сокращений сердца не меняется. При гипоксии наблюдаются нарушение синусового ритма.
Кроме КТГ выявить гипоксию возможно при помощи различных методик УЗИ, в том числе — допплерографии, фетометрии, плацентографии, а также амниоцентеза (исследования околоплодных вод), кордоцентеза (изучения состава крови), компьютерного мониторинга сердца плода.
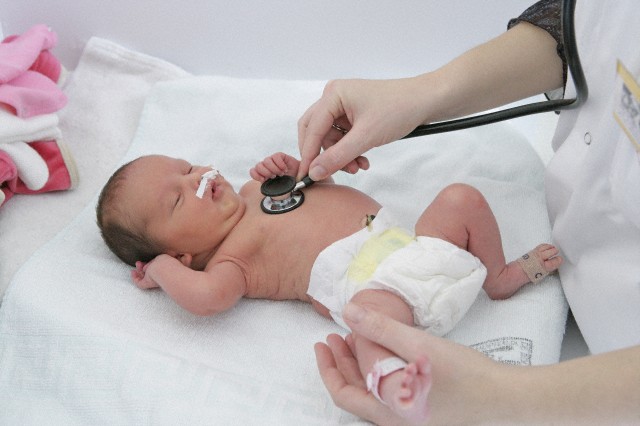 После родов можно заметить видимые признаки гипоксии:
После родов можно заметить видимые признаки гипоксии:
- синий или бледный цвет кожи;
- низкая ЧСС;
- слабый мышечный тонус;
- слабые рефлексы или их отсутствие;
- слабый крик;
- затрудненное дыхание;
- отсутствие плача.
В чем опасность гипоксии плода?
Если гипоксия развивается в родах, будущий новорожденный заглатывает околоплодные воды и может наступить летальный исход. Если гипоксия хроническая и наблюдается долгое время без соответствующей реакции врачей и матери, это приводит к задержке развития, проблемам со здоровьем ребенка в дальнейшем, а в особо тяжелых случаях есть вероятность внутриутробной гибели плода.
Профилактика
Для недопущения внутриутробного кислородного голодания будущая мать должна вести здоровый образ жизни, исключить вредные привычки, больше бывать на свежем воздухе, правильно питаться и принимать витамины, назначенные врачом. Беременная женщина просто обязана достаточно спать и ни в коем случае не забывать про своевременную постановку на учет и регулярные посещения своего врача!
Источник