29 неделя беременности полное предлежание
Содержание статьи
Полное предлежание плаценты
Полное предлежание плаценты — вариант размещения плацентарной ткани, при котором она полностью перекрывает внутренний зев матки. Проявляется безболезненными кровянистыми выделениями разной интенсивности, возникающими преимущественно во второй половине гестационного срока. В диагностике используют трансвагинальное УЗИ, реже — МРТ и влагалищное обследование. Единственный возможный способ родоразрешения — выполнение кесарева сечения. При признаках незрелости плода и прекратившемся кровотечении рекомендуется инфузионная и противоанемическая терапия, токолитики, гемостатики, дезагреганты, по показаниям — глюкокортикостероиды.
Общие сведения
Частота полного (центрального) предлежания плаценты составляет около 0,08% от всех случаев беременности. Патология в три раза чаще встречается у повторно рожающих пациенток, у женщин в возрасте 35 и более лет. По данным отечественной статистики, полное предлежание плацентарной ткани наблюдается в 0,03-0,11% родов. На протяжении последних десятилетий такая акушерская патология встречается чаще, что предположительно связано с увеличившимся числом внутриматочных вмешательств и абортов. Поскольку при центральном предлежании риск гибели плода достигает 17-26%, основной задачей специалистов является своевременное обнаружение аномалии и выбор оптимальной тактики ведения беременной.

Полное предлежание плаценты
Причины полного предлежания плаценты
Атипичная локализация плаценты возникает при невозможности имплантации плодного яйца в нужном месте. Существуют две группы причин, при которых повышается вероятность полного предлежания:
- Маточные факторы. Условия плацентации нарушаются при дистрофии эндометрия, рубцовых изменениях и плохой васкуляризации маточной стенки. Подобные патологические состояния возникают из-за хронических и послеродовых эндометритов, вследствие частых абортов и других инвазивных процедур, при наличии посттравматического или послеоперационного рубца (после разрыва, консервативного вылущивания миоматозного узла и др.).
- Плодные факторы. Нидацию с перекрытием зева может провоцировать низкая активность протеаз плодного яйца. Такая ситуация обычно обусловлена эритробластозом плода и задержкой в развитии эмбриона вследствие хромосомных аберраций или гормонального дисбаланса.
Полное предлежание плаценты чаще диагностируют при многоплодной беременности, у женщин старше 35 лет, беременных с частыми родами, гипоплазией матки, двурогой или седловидной маткой. Вероятность нетипичной локализации плаценты повышается при наличии аналогичной проблемы в прошлом, курении, употреблении определённых наркотических веществ (напр., кокаина).
Патогенез
С учётом участка первичной нидации плодного яйца специалисты в сфере акушерства и гинекологии рассматривают два механизма формирования предлежащей плаценты. При первичной истмической плаценте из-за грубых морфологических изменений в стенке матки или недостаточного уровня протеаз оплодотворённое яйцо изначально внедряется в эндометрий в области перешейка. При вторичной истмической плаценте имплантация происходит внизу матки и лишь затем распространяется на область зева. При этом на участке decidua capsularis частично сохраняются ворсины, формируется ветвистый, а не гладкий хорион. Дальнейшая клиническая картина обусловлена неспособностью плацентарной ткани к растяжению и возникновением кровотечения вследствие вскрытия межворсинчатых пространств при отслаивании плаценты от маточной стенки.
Классификация
Полное предлежание соответствует III и IV степени атипичного расположения плаценты по результатам эхографического исследования. С учётом особенностей расположения плацентарной ткани в области зева матки различают два вида полного предлежания:
- Асимметричное. При III степени предлежания (по ультразвуковым данным) плацента заходит на противоположную сторону нижнего сегмента, а её большая часть находится на одной из стенок — либо передней, либо задней.
- Симметричное. При IV степени центральная часть плаценты перекрывает маточный зев, её ткани симметрично располагаются на стенках полости матки.
Симптомы полного предлежания плаценты
Типичным признаком перекрытия маточного зева плацентарной тканью являются безболезненные ярко-алые выделения из влагалища, которые появляются со второго триместра. По результатам наблюдений, приблизительно у трети беременных с полным предлежанием подкравливание начинается до 30 недели, у трети — на 33-34 и у оставшейся трети — с 36. Выделения имеют разную интенсивность, появляются спонтанно в покое либо на фоне физических нагрузок или гипертонуса матки. У большинства пациенток до начала родов такие кровотечения возникают неоднократно и прекращаются самостоятельно. У каждой пятой женщины появление кровотечения сопровождается клиникой преждевременного прерывания беременности — острой схваткообразной болью внизу живота и повышением тонуса матки.
Осложнения
Наиболее грозное осложнение полного предлежания плаценты — её отслоение с обильным акушерским кровотечением, которое зачастую сопровождается потерей ребёнка и является угрозой для жизни беременной. Значительная кровопотеря иногда осложняется гиповолемическим шоком, ДВС-синдромом, некрозом почечных канальцев и гипофиза. Постоянные потери крови при спонтанных кровотечениях приводят к возникновению анемии, плацентарной недостаточности и внутриутробной гипоксии плода. Кроме того, у таких пациенток повышается вероятность приращения плаценты, патологического поперечного и косого положения ребёнка, преждевременного разрыва амниотического мешка и начала родов, слабости родовых сил.
Диагностика
При своевременной постановке на учёт в женской консультации и регулярном наблюдении у специалистов центральное предлежание плаценты обычно выявляется задолго до появления клинической симптоматики. Для диагностики используют методы, которые позволяют визуализировать плод и его оболочки в полости матки, а также оценить глубину крепления плаценты к маточной стенке:
- Трансвагинальное УЗИ. Точность метода достигает 95%. Влагалищную сонографию проводят после абдоминального УЗИ для уточнения того, как именно расположена плацента по отношению к шейке матки.
- МРТ тазовых органов. Назначается в тех редких случаях, когда ультразвуковое исследование не позволяет поставить точный диагноз. Обеспечивает максимально точную визуализацию плаценты и элементов плодного яйца.
Влагалищное исследование производят крайне редко и только в условиях развёрнутой операционной, где в случае усиления кровотечения можно быстро выполнить кесарево сечение. Во время пальпации между предлежащей частью плода и пальцами акушера-гинеколога определяется губчатая ткань. Для динамической оценки состояния ребёнка рекомендована кардиотокография плода. Предлежание дифференцируют от эктопической шеечной беременности, преждевременного отслоения нормально расположенной плаценты, эрозии, полипа и рака шейки матки, повреждения вен влагалища при их варикозе. При значительной анемии и подозрении на системные заболевания крови с повышенной кровоточивостью показана консультация гематолога. По показаниям к ведению пациентки привлекают терапевта, анестезиолога-реаниматолога, неонатолога.
Лечение полного предлежания плаценты
Ни консервативных, ни оперативных методов изменения местоположения плаценты не существует. Естественные роды при полном предлежании невозможны, родоразрешение осуществляется методом кесарева сечения. Акушерская тактика направлена на снижение риска преждевременных родов и быстрое извлечение плода при угрозе массивного кровотечения. Пациентка с подозрением на полное предлежание тканей плаценты подлежит срочной госпитализации. Если плод недоношен, родовая деятельность отсутствует, а кровянистые выделения прекратились, возможно выжидательное консервативное ведение. Беременную переводят на полный постельный режим с исключением любой физической активности. После перенесенной кровопотери показаны:
- Инфузионная терапия. Назначение физиологического и коллоидных растворов позволяет восстановить объём циркулирующей крови и улучшить её реологические характеристики.
- Противоанемические средства. Выбор препарата определяется степенью выраженности анемии. Для поддержания рекомендуемого уровня гемоглобина (от 100 г/л) в лёгких случаях применяют железосодержащие средства, при значительной кровопотере — переливание крови или её компонентов.
- Препараты, улучшающие гемостаз и микроциркуляцию. Если кровотечение сочетается с нарушением свёртывающей функции крови, беременной вводят свежезамороженную плазму, тромбоцитарную массу, дезагреганты.
- Токолитики. Средства для уменьшения гипертонуса миометрия назначают с осторожностью. При стабильном состоянии и сохранённой функции почек наиболее часто применяют сернокислую магнезию.
- Глюкокортикостероиды. Показаны в больших дозах при риске респираторного дистресс-синдрома у новорожденного. При недоношенной беременности ускоряют созревание лёгких.
При сохраняющемся кровотечении, которое представляет угрозу для беременной, экстренно выполняют кесарево сечение. Плановое вмешательство проводится при гестационном сроке от 36-37 недель, если масса плода превышает 2500 г и есть признаки зрелости его легочной ткани. Доступ и объём операции определяется особенностями расположения и глубиной прикрепления плаценты. Разрез выполняется корпорально или в нижнем маточном сегменте. При обильных непрекращающихся кровотечениях после извлечения ребёнка вводят утеротонические средства, на ткани матки накладывают матрасные или стягивающие швы. Если эффект отсутствует, перевязывают маточные, яичниковые и внутренние подвздошные артерии. В крайних случаях и при истинном приращении плаценты матку экстирпируют. В послеоперационном периоде в обязательном порядке вводят антибактериальные средства.
Прогноз и профилактика
Прогноз зависит от своевременности выявления патологии и обоснованности врачебной тактики. Показатели материнской смертности беременных с полностью предлежа щей плацентой близки к нулю, однако у таких женщин обычно отмечается повышенная кровопотеря во время операции. Уровень перинатальной смертности достигает 10-25%, основной причиной гибели детей является их недоношенность. С учётом установленных факторов риска с целью первичной профилактики рекомендуется своевременное лечение инфекционно-воспалительных заболеваний женской половой сферы, планирование беременности с отказом от абортов, необоснованных инвазивных процедур (диагностических выскабливаний, консервативной миомэктомии и т. п.). Для профилактики осложнений важна ранняя постановка на учёт у акушера-гинеколога и проведение УЗИ в рекомендованные сроки.
Источник
Предлежание плаценты при беременности
Плацента (детское место, послед) — это особый орган, который развивается и функционирует только в период беременности и родов женщины. Плацента выполняет защитные, иммунные, газообменные, питательные и гормональные функции, важные для нормального развития зародыша и в дальнейшем плода. От правильного строения и расположения плаценты зависит не только правильное развитие и благополучие родов, но и здоровье матери, а также будущего малыша. Часто будущие мамочки при фразе «предлежание плаценты» подвергаются панике и думают что это приговор, но стоит сначала разобраться в данном понятии.
Содержание статьи:
- Виды предлежаний плаценты
- Что такое предлежания плаценты при беременности
- Причины предлежания плаценты
- Роды при предлежании плаценты
- Диагностика и лечение предлежания плаценты
- Профилактика предлежания плаценты
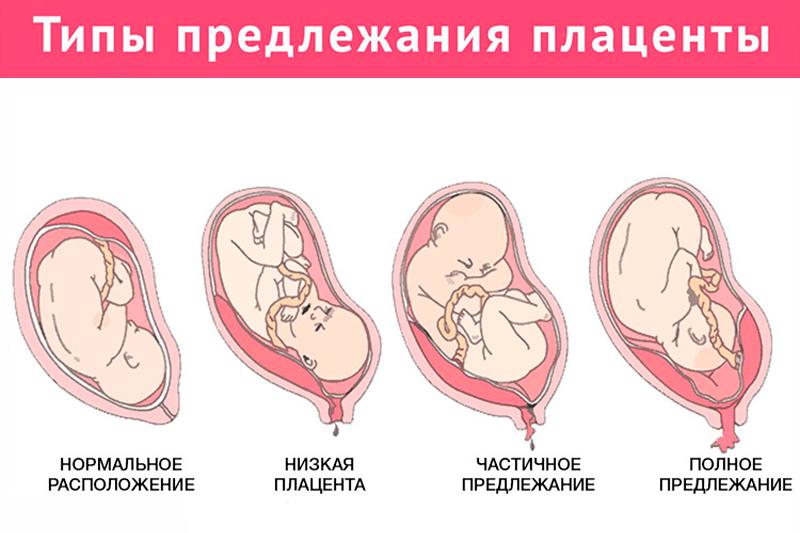
Период окончательного формирования плаценты находится на 15-16 неделю беременности. В этот период уже есть возможность определить расположение плаценты.
При нормальном вынашивании плода, плацента находится не ближе чем на 6 см к внутреннему зеву, всё остальное отклонение считается предлежанием плаценты.
Предлежание плаценты во время беременности считается осложненным течением беременности и последующих родов. Часто данная патология является причиной преждевременных родов.
Предлежание плаценты (лат. placenta praevia) — это полное или частичное закрытие маточного зева плацентой, которое устранить медикаментозно, к сожалению, невозможно, но в редких случаях плацента смещается физиологическим путём. Физиологическое смещение плаценты из нижних отделов матки даёт возможность избежать хирургических вмешательств во время родов. Состояние плаценты — это очень важный фактор при беременности, от которого зачастую зависит развитие плода, иногда и его рождение, а также здоровье и самочувствие будущей матери.
Виды предлежаний плаценты
В зависимости от локализации плаценты выделяют низкое предлежание (или прикреплённое) предлежание плаценты, полное (или центральное), а также частичное, которое может быть боковым либо краевым. Боковое предлежание плаценты перекрывает внутренний зев ан 2/3, а при краевом закрывается его 1/3 часть.
Кровотечение — это основной клинический симптом осложнения предлежания плаценты. Геморрагии предшествует отслоение плаценты: часть плаценты отрывается, при этом повреждаются сосуды. Кровотечение бывает только наружным, потому что ворсины хориона не присоединяются к матке, цервикальный канал расположен близко и кровянистые выделения поступают в матку. Кровотечения артериальные, поэтому кровь всегда алого цвета.
Даже при нормальном расположении плаценты может возникнуть её отслоение — как следствие обильной геморрагии, поэтому стоит ответственно относиться ко всем симптомам, чтобы правильно поставить диагноз.
В редких случаях предлежание плаценты может вызвать гибель плода, поэтому очень важно вовремя поставить диагноз и определится с лечением.
Что такое предлежания плаценты при беременности
При беременности без отклонений плацента расположена по дну либо телу матки, по передней (иногда задней) стенке и переходит на боковые стенки. Среди патологических предлежаний плаценты часто встречается низкое предлежание плаценты, при таком предлежании плацента находится в 6 мм от внутреннего маточного зева.
Диагностируют такое отклонение чаще в первом триместре беременности при плановом УЗИ. К счастью, данное предлежание плаценты может быть не постоянным, а к концу беременности перейдет в физиологически нормальное предлежание плаценты.
Предлежание плаценты обусловлено вытягиванием и растяжением тканей матки, часто такой процесс называют «миграцией». При росте плода, ткани, расположенные в нижних отделах матки, растягиваются и перемещаются к верху. Вместе сними подтягивается плацента, что и приводит расположение плаценты в норму.
Выделяют еще неполное предлежание плаценты (лат. placenta praevia partialis), которое включает в себя несколько видов. Одним из видов неполного предлежания плаценты является краевое предлежание плаценты.
При данном предлежании плаценты отверстие матки на одну треть заслонено плацентарной тканью, а нижний край плаценты размещён на одном уроне с краем внутреннего зева.
Характерным признаком данного предлежания плаценты являются частые маточные кровопотери, а определяется оно при помощи ультразвуковой диагностики. Беременные женщины, имеющие такую патологию, обязательно должны быть под тщательным медицинским наблюдением и симптоматическим лечением. Пациенткам с неполным предлежанием плаценты показан приём железосодержащих препаратов, так как частые кровопотери могут привести к анемии и снижении уровня гемоглобина в крови.
Самое опасное прелдежание плаценты — это полное предлежание плаценты (placenta praevia totalis), такое предлежание плаценты является серьезной угрозой для родов. При полном предлежании плаценты происходит локальное закрытие внутреннего зева, во время влагалищного исследования всюду видна ткань плаценты, оболочки плода не пальпируются. Если при этом центр плаценты расположен над уровнем зева, такое предлежание плаценты определяется как центральное. На 38-й неделе, при центральном предлежании плаценты всегда проводится Кесарево сечение. Полное предлежание плаценты встречается примерно у 20-30% беременных, а частичное у 70-80% из количества всех диагностированных предлежаний плаценты.
Полное предлежание плаценты — прямое показание к госпитализации. Беременной должно быть обеспеченно круглосуточное наблюдение и осмотр.
Степень тяжести предлежания плаценты чаще всего определяют с помощью УЗИ.
Причины предлежания плаценты
Этиология предлежания плаценты заключается в нарушении целостности эндометрия — слизистой части матки. Яйцеклетка после оплодотворения не имеет возможности укрепиться на дне матки, в самом удобном месте. В этом положении матка минимально растягивается и за счёт оптимального кровоснабжения обеспечивается хороший обмен веществ между матерью и плодом.
Плод не может нормально имплантироваться, если есть повреждения эндометрия, рубцы.
Причинами предлежания плаценты бывают многократные аборты, разного рода воспалительные процессы, оперативные вмешательства, а также перенесенные в прошлом осложнённые роды.
Также в категорию риска попадают женщины, у которых есть деформации в полости матки, вызванные врождёнными либо приобретенными патологиями (к числу таких относится миома матки). Генетические заболевания также влияют на развитие данного недуга. Велика вероятность возникновение патологии и у женщин с отягощённым анамнезом гинекологического плана, к списку таких пациенток можно отнести женщин с частыми нарушениями циклов менструации, со сниженным уровнем прогестерона в крови, имеющих гипоменструальный синдром. При развитии общего гормонального дисбаланса, предрасполагающего к секреторным и пролиферативным нарушениям эндометрия, также появляется риск предлежания плаценты.
Этиология предлежания плаценты частично относится ко всем заболеваниям, которые вызывают застойные процессы в малом тазу, даже таких, как заболевания почек или сердца. Но причина может заключаться не только в проблемах репродуктивной системы матери. Иногда плод отстаёт в развитии, не добирается ко дну матки, прикрепляется сразу возле входа в матку, рядом с малым зевом.
Статистика гласит о том, что повторно рожающие женщины подвержены риску возникновения предлежания плаценты на 30% больше, чем те женщины, у которых беременность первая. Возраст женщины также играет достаточно важную роль. Женщины, которые впервые беременеют после тридцати пяти лет, часто попадают в зону риска развития патологических предлежаний плаценты.
Роды при предлежании плаценты
Предлежание плаценты очень опасно при родах. Во время схваток есть риск полного отслоение плаценты и острой гипоксии плода, может развиться обильное кровотечение, угрожающее жизни роженицы. Иногда единственным выходом является проведение экстренного оперативного родоразрешения.
Степень риска зависит от вида предлежания плаценты. Как уже сказано выше, при низком предлежании плаценты практически нет опасений. При неполном предлежании плаценты нужно рассматривать каждый отдельный случай. При центральном предлежаннии плаценты обязательно кесарево сечение на 38 неделе. Данную операцию проводят на разных строках беременности.
Основная масса родов с кесаревым сечением заканчиваются благополучно, поэтому не стоит паниковать, предлежание плаценты — это не приговор. Главное — положительный настрой и постоянное наблюдение медицинских работников.
Диагностика и лечение предлежания плаценты
Диагностика предлежания плаценты возможна к концу завершения формирования плаценты, примерно на шестнадцатой неделе при помощи осмотра и УЗИ.
При аускультации проявляются шумы сосудов плаценты в месте прикрепления плаценты (нижний сегмент матки). Также проводится внутривагинальное обследование.
К сожалению, от предлежания плаценты нет панацеи, а основная медицинская помощь заключена в наблюдении и симптоматической терапии.
Схему и тактику лечения определяет лечащий доктор беременной, с учётом всех лабораторных показателей и анамнеза. Но главным пунктом в борьбе с данной патологией является постоянное наблюдение квалифицированных специалистов.
Если кровотечения нет, наблюдаться разрешается амбулаторно.
Беременной нужно обязательно избегать эмоциональных и силовых нагрузок, гулять на свежем воздухе и спать как минимум по восемь часов в сутки. При нынешнем жизненном ритме очень сложно избежать эмоциональных потрясений, но будущая мать должна помнить, что главное для неё — это здоровье ребёнка и придержание всех правил. Питание беременной также требует особого внимания, нужно обязательно употреблять в пищу витамины, белки и железосодержащие продукты. Необходимость такой диеты заключается в том, чтобы в организм беременной поступали полезные вещества, в частности для того, чтобы избежать гипоксии плода, так как плацента при предлежании не полностью участвует в газообмене.
Если же на сроке 24 недель у беременной возникнет кровотечение, госпитализация обязательна, чтобы предотвратить нежелательные последствия. Беременную укладывают в стационар и проводят все необходимые процедуры.
При незначительном кровотечении обходятся консервативными методами лечения: больная находится под наблюдением в стационаре, показан постельный режим, препараты улучшающие кровообращение и снижающие тонус матки. Также беременной обязателен полный покой. При риске развития анемии беременной прописывают препараты, повышающие уровень гемоглобина и общеукрепляющие средства.
Иногда предлежание плаценты осложняется последовым кровотечением. Если кровотечение не остановить, приходится полностью удалить матку. Но к такому радикальному хирургическому вмешательству обращаются лишь при угрозе жизни матери.
Профилактика предлежания плаценты
Основные меры профилактики предлежания плаценты — это вовремя выявленные и вылеченные генитальные заболевания, гормональные расстройства, а также предупреждённые аборты.
При возникновении данной патологии во время беременности очень важно как можно раньше провести диагностику, взять пациентку под наблюдение, своевременно корректировать все нарушения и приложить максимум усилий для оптимального родоразрешения. Во время родов также могут возникнуть экстренные ситуации, такие как кровотечение, необходимость хирургических вмешательств. Необходимо заранее провести разъяснительную беседу с роженицей, потому что многое зависит от реакции матери на ту или иную ситуацию.
Источник