24 неделя беременности и вуи
Содержание статьи
что происходит с малышом, рост и вес ребенка, фото живота, УЗИ
- Головной
мозг показывает несравнимо быстрый
темп развития. Он весит уже 100 грамм,
состоит из множества извилин. Практически
завершается формирование среднего
мозга и мозжечка. Для сравнения – мозг эмбриона на втором месяце развития весит всего лишь 2 грамма. - Опорно-двигательный
аппарат продолжает развиваться и
укрепляться. Ребенок
на 24 неделе беременности
толкает ножками стенки матки, двигает
руками, хватая пуповину, совершает
кувырки, ворочается. У него уже
установились циклы
сна и бодрствования. Он спит около 16-19
часов в день. - В
легких начинаются процессы
по
поддержанию дыхательной функции плода.
В альвеолах вырабатывается сурфактант,
который помогает легким младенца
раскрыться после его появления на свет.
Если возникнет непредвиденная ситуация,
и ребенку суждено будет родиться раньше
срока,
то при соответствующем уходе он сможет
дышать самостоятельно. - Лицо
малыша полностью сформировалось, все
его части находятся на положенном
месте. Хорошо просматриваются реснички
и брови. - Развитие
ребенка 24 неделя беременности
заключается и в созревании рецепторов:
он уже может отличать вкус и звуки,
реагирует на свет. Исследования показали,
что если к животу
мамы поднести
лампу, то ребенок начинает поворачиваться
к ней и жмуриться.
Продолжается
закладка внешнего и внутреннего слоев
кожи. На руках у ребенка уже формируется
узор – отпечаток пальца.
Шевеления ребенка
Пространства
в матке
еще
вполне достаточно для свободного
перемещения ребенка.
24 неделя беременности –
время, когда мама отчетливо чувствует
движения своего малыша. Это могут быть
легкие и нежные прикосновения или
ритмичные толчки, когда он икает. Ребенок
активно изучает окружающее пространство:
щупает пуповину и стенки матки, шевелит
конечностями, переворачивается с боку
на бок.
Если
мама не чувствует шевелений какое-то
время,
ничего страшного в этом нет. Не нужно
забывать, что большую часть суток плод
находится в режиме сна. Если же не
ощущается никаких действий
больше
суток, нужно обратиться к врачу.
Что происходит в организме мамы на 24 неделе беременности
Большая
часть срока беременности уже позади. С
того самого момента, как после менструации
и
успешной овуляции
произошло
зачатие
(слияние
женской клетки
и сперматозоида),
в организме
мамы
началась глобальная перестройка.
Прикрепление зародыша
(бластоцисты)
вызвало изменения, которые отвечают за
решение основной задачи – вынашивание
плода.
Если в первом триместре беременности эти перемены сопровождались ранним токсикозом с тошнотой или рвотой, то теперь состояние мамы стабилизировалось.
Недаром
второй триместр, к которому относится
24-я
неделя беременности,
называют «золотым периодом». В это время
самочувствие мамы заметно улучшается,
но еще не утрачена подвижность и легкость,
как это будет на последних месяцах
беременности.
Будьте в курсе всех изменений на каждой неделе беременности
Получайте письма о развитии малыша и состоянии мамы раз в неделю.
Перечислим
основные изменения, происходящие в
организме:
- Будущая
мама может заметить быстрый набор веса.
Именно на этом сроке велика вероятность
появления лишних килограммов, ведь
женщину уже не тошнит,
а аппетит с каждым днем возрастает.
Нужно помнить, что прибавка с начала
беременности должна составлять к 24
неделе не больше 7 кг. - Повышенное
потоотделение, иногда слабость
и
сонливость
–
это нормальное состояние, которое
просто нужно пережить. Специалисты
рекомендуют давать умеренную физическую
нагрузку и в то же время не забывать об
отдыхе. - Может
возникать легкая отечность по утрам
из-за замедленной работы почек. Необходимо
ограничить употребление соли и пить
воду небольшими порциями. Если отеки
становятся
все больше, необходимо проконсультироваться
с врачом. - У
некоторых мамочек возможно выделение
молозива из груди.
Такое явление встречается не у всех,
однако в этом нет ничего страшного.
Можно использовать специальные подкладки
для бюстгальтера.
Размер животика
Быстрые
темпы роста плода во втором триместре
приводят к увеличению живота будущей
мамы. Если в первые месяцы женщина не
могла дождаться момента появления
визуального доказательства беременности,
то двадцать
четвертая неделя беременности уже
не даст скрыть интересное положение.
К
удивлению многих мамочек живот начинает
стремительно расти, что приводит к
некоторым изменениям в работе женского
организма.
- Появляется
зуд кожных покровов в области живота
и бедер. Идет растяжение кожи, приводящее
к появлению неэстетичных полос. К
сожалению, они останутся даже после
родов, поэтому необходимо если не
исключить, то минимизировать их
возникновение с помощью специальных
средств – кремов, гелей и т.д. - Чувствуется
болезненность по бокам живота и в
пояснице.
Такие ощущения говорят о том, что идет
растяжение мышечной ткани матки. Эта
боль терпимая и вскоре проходит. - Чтобы
принять удобное положение сидя или
лежа, беременной приходится не раз
менять позу. Выпирающий живот не дает
возможности сразу занять комфортную
позицию. - Увеличенный
в размере живот влияет на походку
женщины. У мамочки появляется утиная
походка. Центр тяжести смещается, что
приводит к быстрой утомляемости,
болезненности спины и ног.
Увеличение размера матки
Матка
находится на расстоянии 24 см выше лонного
сочленения. Она продолжает сдавливать
все окружающие ее внутренние органы,
включая желудок, кишечник, мочевой
пузырь. Увеличение размера матки приводит
к усугублению проблем, связанных с
пищеварением и мочеиспусканием. Частые
позывы в туалет «по-маленькому»
сопровождаются трудностями в опорожнении
кишечника. Из-за давления матки женщина
может мучиться запорами, вздутием
живота, изжогой.
Все
вышеперечисленные трудности не так
страшны, как кажутся. Врачи советуют
спокойно относиться к ним, ведь все они
временны. Тем не менее, проблему с
пищеварением нельзя игнорировать, ведь
она может спровоцировать появление
геморроя. Необходимо обратиться к врачу
и скорректировать свое питание.
Возможные проблемы
Боли
Боли,
возникающие на сроке 24 недели, так или
иначе связаны с увеличением размера
матки. Чаще всего дискомфортные ощущения
возникают в следующих областях:
- поясничный
отдел; - низ
живота, в районе крестца; - в
ногах; - в
заднем проходе (из-за геморроя); - в
голове.
Если
болезненность в этих областях терпимая
и неострая, то поводов для беспокойства
нет. Однако если ощущения усиливаются,
то лучше не медлить и обратиться к врачу.
На данном сроке высока вероятность
выкидыша.
Преждевременные роды нежелательны для малыша, ему невозможно будет сохранить жизнь без специального медицинского оборудования.
Температура и простуда
Избежать
простудных заболеваний во время
беременности, пожалуй, не удастся. Ведь
так или иначе какая-то часть срока
приходится на период пика эпидемии.
Простуда особенно опасна и может привести
к печальному результату на ранних сроках
беременности. Это период, когда положение
зародыша в матке нестабильно, и любой
негативный фактор может привести к
самопроизвольному аборту.
24
неделя в календаре
беременности – это уже более спокойное
время, когда риск выкидыша сведен к
минимуму. Тем не менее запущенная
простуда может негативно сказаться на
развитии ребенка. Поэтому важно начать
своевременное лечение и иметь представление
о том, что необходимо предпринять.
- Нужна
консультация врача. Если самочувствие
позволяет, можно записаться на прием
и посетить поликлинику. Если же состояние
тяжелое, и тем более поднялась температура,
следует вызвать медика домой. - В
ожидании медицинской помощи можно
попробовать облегчить свое состояние
с помощью народных методов.
От боли в горле и кашля помогут полоскания
и ингаляции на основе травяных настоев.
Рекомендуется больше пить теплого чая,
молока, ягодного морса. - Температуру
ниже 38 градусов сбивать нежелательно.
Если же она достигла этой отметки,
необходимо выпить жаропонижающее.
Лучше всего посоветоваться с врачом.
Если же ситуация срочная, то можно
выпить лекарство на основе парацетомола.
Оно не нанесет большого вреда здоровью
ребенка.
После
выздоровления не спешите выходить в
люди, посещая общественные места.
Иммунитет еще ослаблен и может не
справиться с новой атакой вирусов. Лучше
гулять в парке, а дома почаще проветривать
комнаты.
Выделения на 24-й акушерской неделе беременности
Выделения
на 24 неделе практически такие же, что
на ранних сроках беременности.
Единственное
отличие – может незначительно увеличиться
их объем, они становятся обильнее.
По-прежнему
беспокойство должны вызвать выделения
ярко-желтого, коричневого, зеленого
цвета с неприятным запахом. Ненормальны
и изменения в консистенции: содержимое
с прожилками крови,
чересчур водянистые и творожистые
выделения. Они говорят о том, что вам
срочно необходимо обратиться к гинекологу
и выявить причину. Возможно, имеется
воспалительный процесс.
Рекомендации для будущей мамы
- Во
время эпидемий гриппа и ОРЗ держитесь
подальше от людных мест. Ешьте продукты,
уничтожающие микробы, — лук и чеснок.
Почаще проветривайте помещение, и
отложите походы в гости. - Если
легкая отечность, которая часто
наблюдается на этом сроке, усиливается,
обратитесь к специалисту. Если вовремя
не пролечиться, то может развиться
гестоз — серьезное заболевание, при
котором поражаются сердце, нервная
система, почки, печень, плацента и плод. - Будьте
осторожны, чтобы избежать падений и
ушибов. Конечно, ребенок надежно защищен
от негативных внешних воздействий, но
травма живота не несет ничего хорошего. - Общайтесь
со своим ребенком, чаще с ним разговаривайте.
Он уже отличает голос мамы от всех
остальных, реагирует на прикосновения.
Спокойные беседы с малышом и мягкие
поглаживания сблизят вас еще до рождения.
Необходимо
делать вагинальные упражнения для
подготовки половых путей к предстоящим
родам. Особенно полезно регулярно делать
упражнения Кегеля.
Рекомендации по питанию
На
24 неделе беременности необходимо
придерживаться такого же рациона
питания, что и раньше. В ежедневном меню
должны быть фрукты и овощи, ягоды, злаки,
хлеб, макароны, оливковое масло, бобы,
орехи, зелень. Не меньше одного раза в
неделю необходимо есть рыбу и морепродукты,
белое мясо, яйца, сыр, йогурт и сметану.
Необходимо
воздерживаться от употребления алкоголя
и минимизировать потребление вредной
пищи: мучного и сладкого, острого,
перченного и соленого. Высококалорийная
пища
не приносит никакой пользы, но дает
очень сильную прибавку в весе. В то же
время соленые блюда вызывают отеки.
В
рацион необходимо включить продукты с
высоким содержанием железа (для
профилактики анемии – говядина, гречка,
хурма, гранатовый сок), аскорбиновой
кислоты (вишня и черешня, болгарский
перец, морская капуста), клетчатки
(фрукты и овощи). Следует выпивать не
менее 1-2 литров воды без газа. Желательно
пить и кушать понемногу и часто.
Витамины на 24 неделе беременности
Получать
все необходимые витамины
из
пищи не всегда получается, поэтому
гинекологи рекомендуют будущим мамам
употреблять поливитаминные препараты.
Особенно часто они назначаются в том
случае, когда беременность выпадает на
холодное время года. Еще одно показание
– возраст старше 30 лет или пищевая
аллергия, из-за которой женщина ограничена
в рационе питания.
Прежде
чем идти в аптеку и приобретать витаминный
комплекс, нужно проконсультироваться
с врачом. Только гинеколог, наблюдающий
за течением беременности, знает, какой
препарат подойдет матери и не навредит
ребенку. Необходимо строго придерживаться
назначенной дозировки.
Физическая активность
Не
последнюю роль в сохранении здоровья
мамы и малыша играет физическая
активность. Постоянное сидение за
компьютером или перед телевизором,
перемежающееся с лежачим отдыхом, не
принесут ничего хорошего. Результатом
станет избыточный вес, осложняющий
беременность, боли в разных частях тела
и вялое состояние мамы.
Чтобы
поддерживать организм в тонусе, достаточно
совершать длительные прогулки на свежем
воздухе. Но нужно помнить, что пяти минут
гуляния по улицам не хватит. Лучше всего
выехать за город, в крайнем случае для
прогулок подойдут парки и скверы. Если
есть возможность и желание, можно
записаться на специальные занятия для
беременных. Фитнес-клубы предлагают их
в изобилии. Это и аквааэробика, и йога,
и занятия в тренажерном зале. Главное
в этом деле – регулярность и мера.
Интимная жизнь
Интимная
жизнь на 24 неделе беременности должна
быть спокойной – без резких движений
и экспериментов. Маме и отцу
не следует забывать о комфорте своего
малыша, не допуская давления на живот.
Других ограничений нет.
Врач
может порекомендовать прекращение
половых отношений, если здоровье мамы
оставляет желать лучшего, и есть угроза
прерывания беременности. Среди возможных
причин – гестоз, маловодие или многоводие,
травма шейки матки. С осторожностью
следует совершать близость при
многоплодной беременности.
Необходимые исследования и анализы
К
24 неделе будущая мама уже прошла два
скрининга развития плода, которые
включают в себя УЗИ и тройной тест
(на уровень гормона
ХГЧ,
эстриола, белка
альфа-фетопротеина). Теперь женщине
предстоит сдать стандартный набор
анализов, включающий общий анализ мочи,
общий анализ крови, а также анализ крови
на сахар. В случае необходимости гинеколог
возьмет мазок на микрофлору влагалища.
- Общий
анализ крови позволяет контролировать
состояние здоровья беременной и плода,
исходя из таких показателей, как уровень
эритроцитов, ретикулоцитов, гемоглобина,
гематокрита, тромбоцитов, лейкоцитов
и т.д. С его помощью можно выявить
воспалительные процессы и инфекционные
заболевания. - Общий
анализ мочи необходим для контроля
работы мочеполовой системы, которая
испытывает двойную нагрузку. - Анализ
крови на сахар используется для
определения риска развития гестационного
сахарного диабета.
УЗИ
УЗИ
на 24 неделе беременности
не назначают. Плановое ультразвуковое
исследование проводят раньше – на 20-22
неделе. Гинеколог может отправить вас
на него снова только в том случае, если
он подозревает наличие патологии. В
таком случае фото
24 недели беременности
может показать врачу, имеется ли
отклонение, и он поставит точный диагноз.
Раньше времени переживать не стоит.
Очень часто подобные исследования
необходимы для успокоения души.
А
для мам и пап, ожидающих
девочек
и ожидающих
мальчиков,
дополнительное УЗИ – это еще одна
встреча с малышом, на которой можно
полюбоваться своим чадом, узнать его
пол,
послушать сердцебиение.
Источник
ВУИ при беременности: признаки, диагностика, лечение и последствия
Будущие мамы должны особенно тщательно следить за своим здоровьем, поскольку в период беременности женский организм претерпевает серьезные изменения, его защитные силы работают на пределе, а это может привести к развитию различных инфекций.
Известно, что любое заболевание, вызванное вирусами либо иными патогенными микроорганизмами, является серьезной угрозой для плода. Паразитические агенты, легко проникая через плаценту, способны спровоцировать развитие внутриутробной инфекции, что крайне опасно для ребенка.

Поэтому каждая женщина, готовящаяся в скором времени стать мамой, обязана знать все о внутриутробных инфекциях: по какой причине они развиваются, какими симптомами характеризуются, какие методы используются для их лечения.
Что представляет собой данная патология
В медицине термином ВУИ (внутриутробные инфекции) обозначается большая группа заболеваний, при которых происходит инфекционное поражение плода. Провоцирующим фактором, как правило, является проникновение патогенной микрофлоры в утробу матери.
Подобный процесс при несвоевременно начатой адекватной терапии может привести к очень тяжелым последствиям, включая гибель малыша.

В основном инфекция попадает к развивающемуся плоду непосредственно от больной матери. Дело в том, что в период беременности у мамы с будущим ребенком общая система кровоснабжения. По этой причине свободно происходит обмен физиологическими жидкостями между двумя организмами.
Если к этому фактору добавить еще то, что с наступлением беременности организм женщины начинает меньше вырабатывать антител, можно легко понять, почему даже безопасная бактерия способна стать причиной ВУИ.
Классификация
В зависимости от вида патогенных микроорганизмов, запустивших инфекционный процесс, различают следующие формы внутриутробных инфекций:
- Бактериальные. Обычно их развитие бывает спровоцировано листерией, туберкулезной палочкой, бледной трепонемой (возбудитель сифилиса).
- Грибково-паразитарные инфекции вызывают кандиды, хламидии, микоплазма, токсоплазма и прочие представители семейства грибов.
- Вирусные процессы являются следствием заражения герпесом, энтеровирусами, краснухой, гепатитом и прочими возбудителями этого класса.
- Смешанные формы диагностируются в преобладающем числе случаев ВУИ (примерно 50% от общего числа заболеваний).
Объясняется этот факт тем, что организм будущей матери становится восприимчив не к единственному штамму возбудителей либо отдельной группе, а ко всем патогенным микроорганизмам. То есть защитный барьер будущей мамы ослабевает и не может в полной мере противостоять атакам инфекционных агентов.
Но в то же время любая женщина на протяжении жизни переносит всевозможные инфекции, после которых формируется стойкий иммунитет. По этой причине в медицинской практике чаще всего встречаются случаи, когда виновниками инвазии становится группа из 3-4 возбудителей.
Основные пути заражения плода
Конечно, любую будущую маму больше всего волнует вопрос, каким образом инфекция может попасть к только что зародившемуся живому комочку.
Существует четыре способа проникновения патогенной микрофлоры:
- восходящий путь состоит в распространении инфекции через половые органы (хламидии, энтерококки);
- нисходящим путем к плоду попадают инфекционные возбудители из маточных труб, если у женщины были воспалительные процессы придатков;
- гематогенный, то есть через кровь, считается самым частым способом распространения инфекции (вирусы, токсоплазма);
- интранатальный метод передачи происходит при контакте плода с зараженными околоплодными водами либо при родах.
Основные маркеры ВУИ при беременности
По одним клиническим признакам определить вид возбудителя, спровоцировавшего развитие внутриутробной инфекции, невозможно. Поэтому в медицинской практике для этой цели применяется проведение лабораторных тестов. Причем для точной диагностики требуется брать анализы несколько раз.
Следует знать, что в медицине внутриутробные инфекции обозначаются, как TORCH-синдром. В этой латинской аббревиатуре нашли отражение все самые часто встречающиеся инфекции.
T — токсоплазмоз
Это самая опасная инфекция, которая способна поражать плод и оставлять такие тяжелые последствия, как:
- Микроцефалия.
- Самопроизвольный выкидыш.
- Задержка психомоторного развития ребенка.
- Поражения органов зрения.
O — остальные инфекции
В числе которых паровирус В19, дающий высокий процент детской смертности (10 из 100 случаев). В эту группу стоит отнести врожденную ветряную оспу, гепатит В, листериоз, сифилис и другие инфекции.
R — краснуха
Это тоже одна из самых коварных инфекций, которая приводит к аномалиям развития и уродствам плода. Самый опасный срок – до 16 недель беременности. Из нежелательных последствий этой инфекции стоит отметить:
- микроцефалию;
- внутриутробную гибель плода;
- пороки сердца;
- врожденную катаракту;
- энцефалит;
- кожные заболевания.
C —цитомегалия
Если причиной ВУИ станет этот возбудитель, у будущего малыша может развиться снижение слуха по нейросенсорному типу. Инфекция способна привести к полной слепоте ребенка, повлиять на нормальное физическое и психическое развитие. Нередко данная инфекция приводит к рождению мертвого младенца.
H — вирус простого герпеса
Тоже оставляет тяжелейшие последствия. Легко проникая через плацентарный барьер, ВГ поражает головной мозг плода, что впоследствии негативно сказывается на умственных способностях ребенка. Кроме этого, герпетическая инфекция наносит ощутимый удар по печени, кроветворной системе и другим важным органам. В тяжелых случаях ВУИ, вызванная вирусом герпеса, приводит к мертворождению.
ВИЧ
Нельзя оставить без внимания и вирус иммунодефицита (ВИЧ), несущий огромную угрозу развивающемуся в утробе мамы плоду. Благодаря возможностям современной медицины сегодня все будущие матери в обязательном порядке проходят обследование на наличие этой опасной инфекции. Поэтому медикам удается своевременно ее выявить, что позволяет предпринять все положенные меры для предотвращения заражения плода.

Нужно еще обратить внимание на такой важный момент: сегодня всем родителям, планирующим обзавестись потомством, врачи рекомендуют сдать ряд лабораторных тестов. Это мероприятие помогает своевременно выявить наличие возбудителей опасных заболеваний.
Опасность внутриутробных инфекций
Главная угроза этой группы заболеваний заключается в том, что невидимые агенты вмешиваются в процесс развития плода, тем самым нанося огромный ущерб беззащитному организму.
Конечно, подобное вмешательство не проходит бесследно, потому что малыши появляются на свет слабыми, с небольшой массой тела и всевозможными пороками развития.
Особенно опасны ВУИ в первом триместре беременности, когда происходит закладка всех органов и систем будущего ребенка. Если в этот период произошло инфицирование, малыш может родиться с явными дефектами. Очень часто в таких случаях на свет появляются младенцы, совсем неприспособленные к самостоятельной жизни.
Также одним из самых частых осложнений ВУИ является самопроизвольный выкидыш на ранних этапах беременности либо преждевременные роды на более поздних сроках. Протекать внутриутробная инфекция может как в острой, так и в хронической форме.

Для будущей мамы ВУИ при беременности во 2 триместре опасны тем, что они повышают вероятность развития септического процесса. Для малыша рисков намного больше: это, прежде всего, различные аномалии развития, уродства, поражения органов слуха и зрения, пороки сердца и прочие осложнения. О многих из таких последствий уже было сказано выше.
Конечно, исход инфекционного процесса и прогноз на будущее зависят от сочетания следующих факторов:
- длительность заболевания;
- срок гестации (беременности);
- виды и число штаммов;
- степень стойкости материнского иммунитета.
Если ВУИ удастся выявить на начальных этапах и своевременно заняться соответствующей терапией, то есть шансы сохранить жизнь ребенку и минимизировать последствия патологии.
Причины возникновения ВУИ
Наукой до сих пор точно не установлены все факторы, провоцирующие развитие внутриутробных инфекций. Но точно известно, что способствовать могут:
- патологии мочеполовой сферы женщины;
- угнетенный иммунитет, включая ВИЧ-инфицирование;
- респираторные заболевания, особенно в первом триместре беременности;
- обострение хронических патологий;
- любые хирургические манипуляции на любом этапе гестации.
Нужно помнить, что в любом случае заражение плода происходит только от матери.
Группы риска
Задаваясь вопросом о риске ВУИ при беременности, что это и кто наиболее подвержен, то, как правило, носителями патогенных агентов бывают пациентки:
- у которых уже рождались дети с признаками ВУИ:
- имеющие детей, посещающих детские учреждения;
- работающие в медицинской области и в сфере образования;
- страдающие хроническими патологиями воспалительного характера любой локализации;
- женщины, рожавшие ранее недоношенных детей.
Из всего вышесказанного можно заключить, что ВУИ чаще всего встречаются у женщин, более подверженных риску заражения инфекциями. К группе риска ВУИ при беременности (что это, рассмотрено выше) стоит отнести также пациенток, которые часто делали аборты.
Клинические симптомы
Трудность диагностики ВУИ заключается в том, что патология преимущественно протекает в скрытой форме. Часто болезнь просто маскируется под элементарное ухудшение общего состояния, что обычно принимается за течение токсикоза. Поэтому медикам удается выявить патологический процесс, когда он принимает генерализованную форму.
Среди симптомов, которые должны насторожить будущую маму, следует выделить следующие клинические проявления:
- повышение температурного фона;
- воспаление лимфатических узлов;
- боли в суставах;
- кожная сыпь;
- конъюнктивит;
- различные проявления простуды (кашель, насморк).
Если перечисленные симптомы отмечаются на протяжении длительного времени, женщине следует обязательно сказать об этом врачу.
Подозревать поражение плода инфекцией можно по следующим признакам:
- медленный рост и развитие;
- изменение объема околоплодных вод;
- появление у плода признаков гидроцефалии;
- пороки плаценты;
- поликистоз;
- размеры плода меньше положенных по сроку норм.
Выявить перечисленные здесь отклонения помогает ультразвуковая диагностика.
Методы диагностики
Чтобы точно установить признаки ВУИ при беременности, медики используют целый комплекс мероприятий. В их число входят такие обязательные процедуры, как:
- Взятие мазков на посев из влагалища.
- Анализ на ВУИ при беременности (проверяется кровь на антитела).
- Кардиотокография.
- При необходимости проводится берется на анализ физиологическая жидкость беременной, чтобы сделать тест на ДНК.
Уже стало понятно, что такое ВУИ при беременности. На УЗИ признаки заболевания, кстати, тоже определяют. Кроме этого, врач тщательно собирает сведения о перенесенных ранее заболеваниях, наличии у женщины хронических процессов. Впоследствии по результатам всех перечисленных видов обследования делается диагностическое заключение. При этом обязательно оценивается тяжесть поражения плода, определяется методика дальнейшего лечения.
После рождения младенца сразу делается забор крови из пуповины, а также исследуются околоплодные воды. В особенных случаях у новорожденных берут на исследование спинномозговой секрет, мочу и слюну. Такие пробы позволяют шире видеть картину протекающего процесса.
Принципы лечения
Если подтвержден диагноз ВУИ при беременности, медики разрабатывают индивидуальную программу терапии. Как правило, такое лечение включает:
- Применение антибиотиков, чтобы минимизировать причиненный плоду ущерб и предупредить осложнения.
- Если выявлена грибковая инфекция, то проводится курс лечения препаратами пенициллинового ряда.
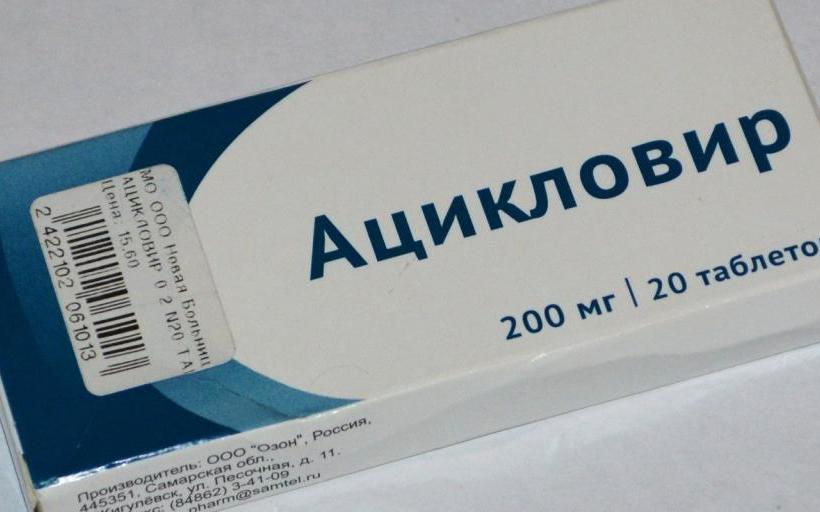
- При вирусных заражениях используются такие лекарственные средства, как «Ацикловир».
- Обязательно включаются в лечение ВУИ при беременности общеукрепляющие средства, а также иммуномодуляторы. Они помогут восстановить нормальный потенциал защитных сил.
- Для устранения негативной симптоматики используются жаропонижающие и снимающие боль лекарства в дозировке, которая приемлема для будущей мамы.
Дети, рожденные с признаками ВУИ, подлежат длительному наблюдению (до 6 лет).
Заключение
Мамы должны знать, что такие серьезные патологии не проходят бесследно. Поэтому таких малышей нужно охранять от простуд, контактов с инфекционными больными.
Любая женщина, планирующая беременность, должна укреплять собственный иммунитет, а также обязательно соблюдать все профилактические меры по предупреждению инфекционных заболеваний.
Источник